В структуре акушерско-гинекологической заболеваемости лидирующее место по-прежнему прочно занимают вагинальные инфекции. При этом надо отметить, что заболеваемость инфекциями, передающимися половым путем, снижается, за исключением инфекций вирусной этиологии [1]. Однако все чаще вагинальные инфекции обусловлены несколькими патогенными факторами [2, 3]. Выступая «единым фронтом», вирусы, грибы, простейшие, микробы дают схожесть клиники, но требуют различий в выборе терапии [4].
Особое место занимают патологические нарушения экосистемы влагалища, обусловленные усиленным ростом облигатных бактерий, как аэробных, так и анаэробных, с преобладанием последних, вызывающих дисбиоз влагалища – бактериальный вагиноз (БВ) [5].
Невоспалительное инфекционное заболевание, терминологически с 1984 г. именуемое БВ (XIV Международный симпозиум по вагинитам, Стокгольм, Швеция), не имеет шифра международной классификации болезней 10-го пересмотра (МКБ-10). Практикующие врачи относят БВ в МКБ-10 к шифру N89.5 «Бели неуточненные как инфекционные» или шифру N76 «Другие виды воспаления влагалища и вульвы».
У практикующих врачей существует четкое понимание, что данное патологическое состояние широко распространено, часто имеет стертую клиническую картину, хроническое рецидивирующее течение, нарушает качество жизни женщины, вызывает различную патологию женских половых органов и осложнения беременности.
Возраст, фаза менструального цикла, сексуальная активность, выбор метода контрацепции, используемые методы личной гигиены и качество гигиенических изделий играют существенную роль в развитии БВ.
В настоящее время не вызывает сомнений факт, что БВ – полимикробный клинический синдром, развивающийся в результате резкого снижения кислотности влагалища и концентрации лактобацилл, продуцирующих перекись водорода (< 105 КОЕ/мл), а также количественным увеличением анаэробных бактерий (106–108 КОЕ/мл), таких как Previtella spp., Mobiluncus spp., Gardnerella vaginalis, Ureaplasma spp., Micoplasma hominis, Fusobacterium spp., Leptotrihia spp., Veillonella spp., Atopobium vaginae и др. БВ может возникать и исчезать спонтанно и не относится к инфекциям, передаваемым половым путем [6, 7].
Постоянно совершенствуются методы лабораторной диагностики, в том числе позволяющие выявить этиологическую роль конкретного микроорганизма или ассоциации микроорганизмов при БВ: культуральные, методы амплификации нуклеиновых кислот (МАНК) и полимеразной цепной реакции (ПЦР) в реальном времени, использование ДНК-биочипа. Помимо качественной идентификации возбудителей стала возможна точная количественная оценка микрофлоры. Все это способствует выявлению многообразия микробной структуры при БВ, но не всегда доступно при обследовании пациентов на этапе женской консультации или требует вложения личных средств самих пациентов на этапе диагностики. Поэтому в клинической практике врача-гинеколога женской консультации диагностика БВ строится не на идентификации определенных микроорганизмов, а по клинико-лабораторным критериям. При этом чаще всего используются критерии R. Amsel и соавт. (1983), когда для постановки диагноза требуется выявление трех из четырех признаков, лишь один из которых (обнаружение «ключевых» клеток в мазках из влагалища, окрашенных по Граму) микробиологический, а остальные – клинические.
При выборе препаратов для лечения БВ в арсенале акушера-гинеколога имеется достаточно широкий спектр лекарственных средств, при применении которые необходимо стремиться избегать полипрагмазии. При этом лекарственные средства должны обладать низкой токсичностью и высокой биодоступностью, низкой аллергенностью, достаточным спектром действия, минимальным количеством побочных эффектов, отсутствием тератогенного и эмбриотоксического действия на плод, а также приемлемой стоимостью. Следует отдавать предпочтение препаратам местного действия, не дающим системных эффектов.
При лечении БВ важна колонизация слизистой влагалища лактобактериями и профилактика рецидивов [8–10]. Рецидивирующее течение БВ влияет на качество жизни пациенток, вызывая нарушения эмоциональной, сексуальной и социальной сфер жизни женщины, независимо от ее возраста [11–13].
Имеет значение своевременное выявление факторов риска (триггеров), способствующих снижению эффективности проводимой терапии, а также рецидивирующему течению БВ, и проведение лечебно-профилактических мероприятий в этой группе пациенток на этапе женской консультации.
Невозможность на протяжении длительного времени научно-методически обосновать и решить весь комплекс вышеперечисленных проблем при сохраняющейся потребности практического здравоохранения в обеспечении качественной своевременной медицинской помощи женскому населению обусловливает актуальность исследований, целью которых выступает поиск методов лекарственной и гигиенической профилактики и лечения названного синдрома, в том числе противорецидивной направленности.
Цель исследования: оценка эффективности применения препарата актигель мульти-гин в терапии и профилактике рецидивов БВ.
Материал и методы исследования
По специально разработанной анкете, включавшей 22 вопроса, были опрошены 266 женщин сексуально активного возраста, как выполнивших репродуктивную функцию, так и имеющих планы по осуществлению деторождения. Добровольное анкетирование, предшествовавшее первому за последние 6 месяцев визиту к врачу акушеру-гинекологу женской консультации, позволило исключить влияние на биоценоз влагалища фармакотерапии и иных факторов и повысить достоверность полученных результатов. Заполнение анкеты проводилось на этапе ожидания приема в день обращения в женскую консультацию. В анкетировании участвовали пациентки, имеющие жалобы на дискомфорт во влагалище и (или) выделения из половых путей, а также с их отсутствием, но получавшие неоднократно (2 и более раз в течение последних 6 месяцев) терапию по поводу БВ.
Критерии включения:
- Возраст;
- Наличие специфических жалоб;
- Отсутствие беременности;
- Согласие на участие в анкетировании;
- Наличие мотивации и готовность выполнять рекомендации врача;
- Согласие на использование барьерных методов контрацепции;
- Подписание информированного согласия;
- Наличие факторов риска БВ.
Критерии исключения:
- Беременность и лактация;
- Наличие инфекций, передающихся половым путем;
- Наличие или возникновение состояний, требующих назначения антибактериальной терапии;
- Исключение соматической патологии, в рамках которой может наблюдаться БВ.
На начальном этапе в исследовании приняли участие 266 пациенток, соответствующих критериям проводимого исследования; 50 были исключены на основании отсутствия лабораторных признаков БВ как причины имевшихся выделений.
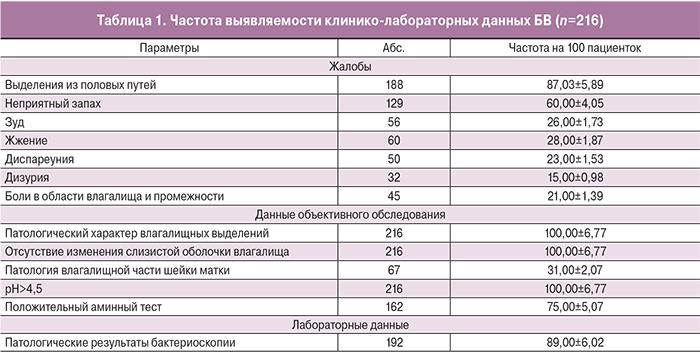
У 216 пациенток был диагностирован БВ на основании данных клинического и лабораторного обследования (табл. 1):
1. Анамнез, жалобы, физикальное обследование с оценкой характера влагалищных выделений, наличия и отсутствия специфического запаха «несвежей рыбы», сохранение визуально неизмененной слизистой оболочки влагалища с отсутствием признаков воспаления;
2. Использование экспресс-методов диагностики – измерение pH с помощью индикаторных полосок со шкалой деления не >0,2 во время осмотра, а также постановка аминного теста с 10% раствором КОН. Все пациентки были проинформированы о результатах обследования с целью повышения мотивации к последующему лечению и контролю.
3. Лабораторная диагностика – микроскопическое исследование препаратов, окрашенных по Граму, с оценкой количества и морфотинкториальной характеристики эпителиоцитов; количества лейкоцитов, наличия фагоцитоза; морфотипов микроорганизмов (не <10); относительной количественной характеристикой общего числа микроорганизмов.
Проводимая диагностика соответствовала критериям Амселя, в дальнейшем проводилась повторно с целью контроля эффективности проведенной терапии и исключения рецидивов.
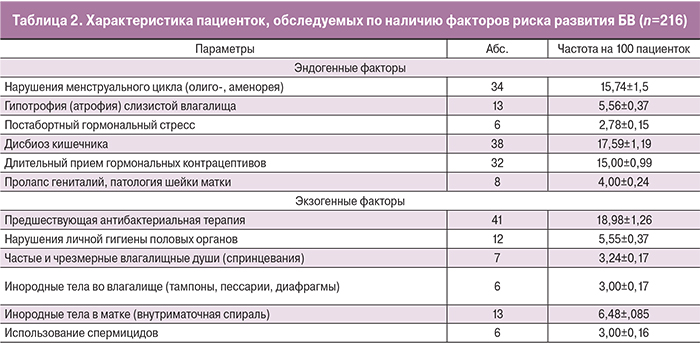
Все пациентки по данным анкетирования отнесены к группе риска по воздействию факторов, способствующих возникновению или рецидивирующему течению БВ (табл. 2).
Всем пациенткам обозначены сроки визитов к врачу: до начала терапии, через 2 недели и через 12 недель, а также объем проводимых обследований на каждом этапе: гинекологический осмотр, лабораторный контроль, рН-метрия.
Все пациентки в процессе исследования в целях их рандомизации были распределены в две группы посредством использования метода централизованного компьютерного распределения по Бауму [14]: в 1-й группе 112 пациенток, во 2-й группе – 104. Группы были сопоставимы по возрасту, давности заболевания и частоте обращений в женскую консультацию. Средний возраст пациенток 1-й группы составил 23,96±0,51 года, во 2-й группе – 25,01±0,53 года (p=0,055). Средняя давность БВ у пациенток 1-й группы составила 2,45±0,26 года, у 2-й – 2,63±0,54 года (p=0,058). Средняя частота обращений в год составила 4,00±0,11 на 100 пациенток в 1-й группе и 3,58±0,22 на 100 пациенток во 2-й группе (p=0,056). Обращались за лечением неоднократно 45 (40,18±3,75%) пациенток 1-й группы и 44 (42,31±4,10 %) пациенток 2-й группы (p=0,057).
В обеих группах сопоставимое количество пациенток – 59 (52,68±4,93%) и 54 (51,92±5,04%) соответственно в 1-й и 2-й группах, p=0,051) желали по возможности полностью исключить прием антибактериальных препаратов или использовать интравагинальный путь их введения с целью минимизации побочных эффектов и исключения их системного воздействия. Причинами сформировавшегося отношения пациенток к такому выбору терапии являлось: отсутствие должного длительного эффекта после имевших место неоднократных циклов лечения различными препаратами; боязнь системного воздействия медикаментозной терапии и необходимость алиментарных поведенческих ограничений на период лечения.
С учетом необходимости назначения эмпирической терапии в день обращения пациенткам 1-й группы проводилась комбинированная терапия в виде назначения антианаэробного препарата местно на 7–10 дней и далее актигель мульти-гин в режиме 2 раза в день – 5 дней; пациенткам 2-й группы назначали монотерапию актигель мульти-гин в режиме 2 раза в день в течение 10 дней.
Контроль результатов лечения проводился через 2 недели и через 12 недель в каждой группе. Критериями излеченности являлись: отсутствие клинических проявлений и изменений в лабораторных данных.
Полученные результаты исследования подвергались статистической обработке с использованием компьютерных средств Microsoft Office, Statistica-14.
Актигель мульти-гин представляет собой новое поколение безопасных и эффективных средств для комплексной терапии и профилактики БВ, обладающий уникальной способностью блокировать механизм адгезии патогенных бактерий. Актигель мульти-гин нейтрализует действие патогенных бактерий благодаря воздействию инновационного комплекса полисахаридов 2QR, в результате чего создается оптимальная и естественная микрофлора, препятствующая развитию БВ, а также быстро восстанавливается оптимальная кислотность влагалища.
Эффективность актигеля связана с его основным компонентом – 2QR-комплексом, который состоит из отрицательно заряженного высокомолекулярного полисахаридного комплекса, полученного из алоэ лекарственного. Предотвращение адгезии G. Vaginalis сможет препятствовать возникновению инфекционного процесса и образованию биопленки. Поскольку адгезия является первым шагом к формированию биопленки, лечение, направленное на угнетение адгезии, повышает частоту клинического выздоровления и уменьшает число рецидивов БВ. Гель хорошо наносится на слизистую оболочку и сразу же создает оптимальный вагинальный pH [15, 16].
Результаты исследования
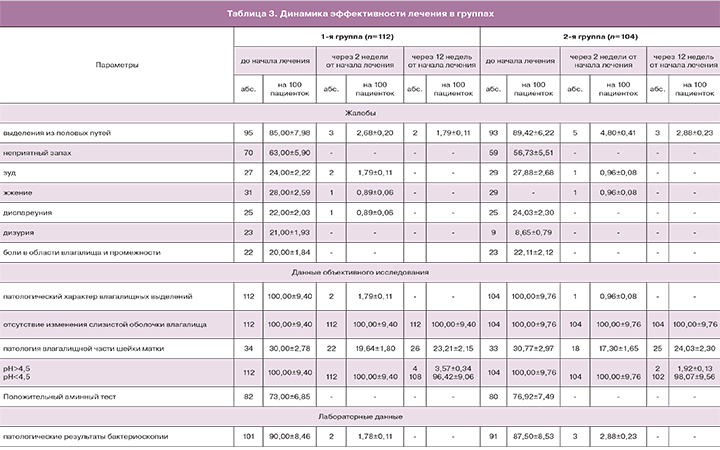
В результате проведенного исследования частота жалоб на выделения из половых путей после лечения снизилась с 85,00±7,98 до 2,68±0,20 – в 1-й группе и с 89,42±6,22 до 4,80±0,41 – во 2-й группе, соответственно на 82 и 85%, что не имело достоверных различий (табл. 3).
При первом контрольном визите после проведенного лечения жалобы на неприятный запах не предъявляла ни одна из пациенток 1-й и 2-й группы. Жалобы на зуд отмечались у 2 из 112 пациенток 1-й группы: у одной из них данная жалоба имела место до начала терапии, у второй жалобы на зуд присоединились после завершения терапии, в обоих случаях вследствие дисбиоза влагалища смешанной этиологии в сочетании с Candida alb. У 1 из 104 пациенток 2-й группы жалобы на зуд появились из-за использования барьерного метода контрацепции.
По данным объективного обследования через 2 недели от начала лечения было констатировано отсутствие патологического характера выделений у 110 (98,21±1,25%) пациенток 1-й группы, и у 103 (99,04±0,96%) пациенток 2-й группы.
В 13 (11,61±3,03%) случаях назначенная терапия положительно повлияла на состояние шейки матки у пациенток 1-й группы и в 15 (14,42±3,44%) – у пациенток 2-й группы. В 98 (87,50±3,13%) случаях отсутствовала патология при бактериоскопическом исследовании в 1-й группе, в 89 (85,58±3,44%) – во 2-й группе.
Исчезновение жалоб на выделения из половых путей и отсутствие их возобновления через 12 недель от начала лечения отмечено у 93 (83,04±3,55%) женщин 1-й группы и у 90 (86,54±3,35%) женщин 2-й группы. У 2 из 112 пациенток (1,79±0,11%) 1-й группы и у 3 из 104 пациенток (2,88±0,23%) 2-й группы сохранялись умеренные или скудные выделения, которые самими пациентами не расценивались как патологические.
Данные объективного исследования через 12 недель показали, что у 4 из 112 пациенток 1-й группы (3,57±0,29%) и у 2 из 104 пациенток 2-й группы (1,92±0,13%) было выявлено рН>4,5, но при этом отсутствовали другие критерии БВ (по Амселю). Вероятно, этим пациентам необходимо более расширенное обследование с последующей терапией для коррекции кислотности содержимого влагалища с целью профилактики рецидива дисбиоза.
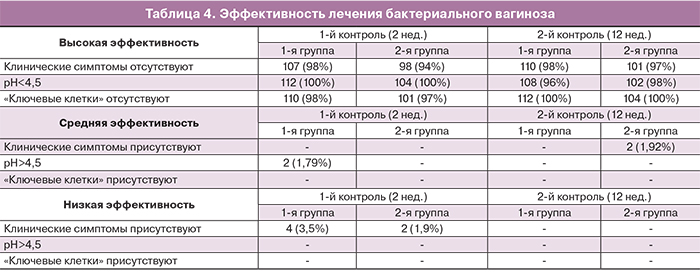
Для оценки эффекта фармакотерапии использовалась триада критериев: клиническая картина, рН-метрия и микроскопическое исследование. Варианты оценки эффекта расценивались как «хороший», «удовлетворительный» и «неудовлетворительный». При оценке «хороший» отсутствовали жалобы и клинические симптомы, рН≤4,5 и по данным бактериоскопии «ключевые клетки» отсутствовали. «Хороший» эффект был достигнут в большинстве случаев. Причем через 2 недели в 1-ю группе по учету параметров результаты составили 98–100–98%, во 2-й группе – 94–100–97%; при контроле через 12 недель – в 1-й группе 98–96–100%, во 2-й группе – 97–98–100%.
«Удовлетворительному» эффекту соответствовали параметры: отсутствие жалоб и клинических данных, а также рН≥4,5 и наличие единичных, до 20% «ключевых клеток» при бактериоскопии. «Удовлетворительный» эффект отмечался при первом контроле через 2 недели у 2 пациенток (1,79%) в 1-й группе и у 2 пациенток (1,92%); при повторном контроле – через 12 недель во 2-й группе.
«Неудовлетворительным» считался эффект при наличии жалоб и/или клинических симптомов БВ, рН≥4,5 и наличии «ключевых клеток» при бактериоскопии. Результаты с «неудовлетворительным» эффектом были получены в 1-й группе при первом контрольном визите у 4 пациенток (3,5%) и во 2-й группе у 2 пациенток за счет наличия клинических симптомов в виде зуда, жжения во влагалище.
При лабораторном контроле бактериоскопическим методом результаты лечения были удовлетворительными у всех пациенток независимо от проведенной схемы лечения.
Суммарное количество хороших и удовлетворительных результатов в обеих группах достоверно сопоставимо: в 1-й группе – 110 пациенток (98%), во 2-й группе – 102 пациентки (98%) (табл. 4).
Таким образом, при своевременном назначении лечения при первом контрольном визите клинические проявления значительно уменьшились в обеих группах. При анализе рецидивирования процесса через 12 недель клинические проявления не возобновлялись. Результаты лабораторных данных показали эффективность лечения в обеих группах в 100%.
Двухэтапное лечение с применением препарата актигель в комплексном лечении БВ показало свою высокую эффективность. Монотерапия не уступает по эффективности комплексному лечению, что было отмечено в отдаленных результатах в связи с уникальной способностью актигеля блокировать механизм адгезии патогенных бактерий, что приводит к нейтрализации их действий.
Не всегда в практической деятельности удается полностью нивелировать провоцирующие факторы, приводящие к развитию БВ. Таким пациентам необходима поддерживающая противорецидивная терапия, в результате которой создается оптимальная и естественная микрофлора, препятствующая развитию БВ, а также быстро восстанавливается оптимальная кислотность влагалища, что обеспечивает инновационный комплекс полисахаридов 2QR, входящий в состав актигеля.
Заключение
При назначении лечения БВ необходимо учитывать, что всегда имеется контингент женщин, неудовлетворенных лечением и требующих альтернативных схем, которые должны быть в арсенале практикующего врача акушера-гинеколога.
При применении актигеля отмечена высокая эффективность лечения и профилактики рецидивов БВ и хорошая комплаентность, в связи с простотой использования и быстрым достижением лечебного эффекта. Терапия актигелем не снижает качество жизни пациентов, поскольку в ходе его применения отсутствует необходимость соблюдения алиментарных поведенческих ограничений, и влияние на сексуальную активность.



