В настоящее время на фоне снижения уровня заболеваемости инфекциями, передаваемыми половым путем, наблюдается высокая частота выявления воспалительных заболеваний мочеполовой системы, обусловленных условно-патогенными микроорганизмами, одно из ведущих мест в структуре которых занимают генитальные микоплазмы. Так, современными исследователями при анализе более 500 образцов биологического материала, полученного от женщин с воспалительными заболеваниями мочеполового системы, с отягощенным акушерско-гинекологическим анамнезом и бесплодием, было установлено, что распространенность Ureaplasma spp. среди обследованных лиц составила 29,8%, а М. hominis – 3,7%. [1]. Эти результаты подтверждаются исследованием J.T. Nunez-Troconis, в котором автор при исследовании биологического материала из цервикального канала шейки матки 113 женщин с различной гинекологической патологией выявил M. hominis у 23%, а Ureaplasma spp. – у 19% обследованных [2].
У мужчин Ureaplasma spp. и М. hominis могут являться этиологическими агентами негонококковых нехламидийных уретритов. По данным японских ученых, среди мужчин, больных негонококковыми уретритами (НГУ), в качестве единственных возбудителей инфекционного процесса U. рarvum, U. urealyticum, М. hominis, M.genitalium выявлялись у 8,5, 12, 12 и 18% обследованных соответственно [3]. При обследовании 390 мужчин с НГУ S. Yokoi и соавт. идентифицировали U. рarvum и U. urealyticum у 8,5% мужчин, а М. hominis – у 2,1% [4].
В последние годы особое внимание специалистов уделяется изучению роли отдельных видов уреплазм – U. urealyticum и U. parvum – в развитии патологических процессов мочеполовой системы. По мнению ряда исследователей, взаимосвязь между их серотипами и наличием клинических проявлений заболеваний мочеполовой системы отсутствует. В то же время другими авторами было выявлено, что серотип 4 U. urealyticum чаще выявляется у мужчин с уретритами и у женщин с повторным самопроизвольным прерыванием беременности в анамнезе, а серотип 6 преобладает среди остальных серотипов у мужчин с негонококковыми уретритами [5, 6].
Однако до настоящего времени мнение экспертов об этиологическом значении генитальных микоплазм расходятся. Экспертами Всемирной организации здравоохранения (WHO, 2006 г.) U. urealyticum определена как потенциальный возбудитель НГУ у мужчин и, возможно, ВЗОМТ у женщин. В то же время эксперты Центра по контролю и профилактике заболеваний США (CDC, 2015) не считают доказанной этиологическую роль генитальных микоплазм (за исключением M. genitalium) в развитии воспалительных процессов мочеполовой системы.
В связи с вышеизложенным проведение лечения при идентификации Ureaplasma spp. и/или M. hominis показано лишь при наличии клинико-лабораторных признаков инфекционно-воспалительного процесса, при котором не выявлены другие, более вероятные его возбудители: C. trachomatis, N. gonorrhoeae, T. vaginalis, M. genitalium. Лечение заболеваний, вызванных условно-патогенными генитальными микоплазмами, у взрослых лиц проводится доксициклина моногидратом (100 мг 2 раза в сутки перорально) или джозамицином (500 мг 3 раза в сутки перорально) в течение 10 дней [7]. Однако результаты исследований клинической эффективности терапии урогенитальных заболеваний, вызванных генитальными микоплазмами, в последние годы свидетельствуют о росте резистентности данных микроорганизмов к антибактериальным препаратам, что обусловливает необходимость мониторинга показателей антибактериальной чувствительности Ureaplasma spp. и M. hominis.
Цель исследования: определить частоту выявления генитальных микоплазм (M. hominis, U. urealyticum и U. parvum) у лиц с клиническими и/или лабораторными признаками воспалительных процессов урогенитального тракта и клинически здоровых лиц; изучить показатели чувствительности генитальных микоплазм к антибактериальным препаратам.
Материал и методы исследования
В процессе исследования были проанализированы результаты клинико-лабораторного обследования 409 пациентов, у которых в биологических образцах, полученных из урогенитальной системы, были идентифицированы генитальные микоплазмы: 197 пациентов с клиническими и/или лабораторными признаками воспалительного процесса (1-я группа) и 212 клинически здоровых лиц (2-я группа).
Идентификацию M. hominis, U. urealyticum, U. parvum проводили методом полимеразной цепной реакции и культуральным методом.
С целью оценки степени лейкоцитарной реакции и состояния микробиоценоза уретры, влагалища, цервикального канала проводилось микроскопическое исследование клинического материала.
Изучение чувствительности выделенных изолятов Ureaplasma spp. и M. hominis к антибактериальным препаратам (доксициклину, джозамицину, тетрациклину, офлоксацину, клиндамицину, азитромицину и эритромицину) осуществлялось культуральным методом.
Результаты исследования и их обсуждение
По результатам лабораторных исследований M. hominis была выявлена у 12 (6,2±1,7%) пациентов 1-й группы и у 99 (46,7±3,4%) пациентов 2-й группы, U. urealyticum – у 78 (39,6±3,5%) и 10 (4,7±1,5%) пациентов, U. parvum – у 32 (16,2±2,6%) и 48 (22,6±2,9%) пациентов, U. urealyticum в ассоциации с U. parvum – у 43 (21,8±2,9%) и 20 (9,4±2,0%) пациентов, U. urealyticum в ассоциации с M. hominis – у 32 (16,2±2,6%) и 12 (5,7±1,6%) пациентов соответственно, M. hominis в ассоциации с U. parvum только у 23 (10,8±2,1%) пациентов 2-й группы. Таким образом, у пациентов 1-й группы достоверно чаще обнаруживали U. urealyticum (у 153 (77,7±3,0%) обследованных, Х2=4,45, р<0,05), чем другие виды генитальных микоплазм. Также U. urealyticum, как в виде моноинфекции (78; 39,6±3,5%, Х2=47,98, р<0,01), так и в ассоциации с U. parvum (43; 21,8±2,9%, Х2=8,81, р<0,01) и с M. hominis (32; 16,2±2,6%, Х2=9,58, р<0,01), достоверно чаще выявлялась у пациентов с воспалительными заболеваниями урогенитальной системы, чем у клинически здоровых лиц (у 10 (4,7±1,5%), 20 (9,4±2,0%) и 12 (5,7±1,6%) обследованных соответственно).
В общей структуре условно-патогенных микоплазм у клинически здоровых пациентов преобладали M. hominis (99; 46,7±3,4%, Х2=33,27, р<0,01), в том числе, в ассоциации с U. parvum (23; 10,8±2,1%).
В частоте выявления U. parvum достоверных различий между группами выявлено не было (Х2=1,79, р≥0,05).
Основными субъективными клиническими проявлениями урогенитальных заболеваний, вызванных генитальными микоплазмами (у пациентов 1-й группы), являлись: патологические (слизисто-гнойные) выделения из половых путей (132; 67,0%), боль или дискомфорт при мочеиспускании (50; 25,4%), зуд или дискомфорт в области половых органов (68; 34,5%), боль в нижней части живота (76; 38,6%).
По результатам физикального обследования пациентов 1-й группы были выявлены патологические выделения из уретры – у 30 (15,2%) пациентов, гиперемия слизистой оболочки наружного отверстия уретры – у 27 (13,7%) пациентов. По данным физикального обследования женщин, такие признаки вагинита, как гиперемия слизистой оболочки влагалища и обильные слизисто-гнойные выделения в заднем своде влагалища регистрировались у 96 (58,2%) и 112 (67,9%) больных соответственно. Гиперемия и кровоточивость слизистой оболочки шейки матки, свидетельствующие о наличии цервицита, регистрировались у 88 (53,3%) и 72 (43,6%) женщин соответственно, слизисто-гнойные выделения из цервикального канала – у 90 (54,5%) женщин.
Субъективных и объективных клинических проявлений инфекционно-воспалительного процесса у пациентов 2-й группы выявлено не было.
При анализе результатов микроскопического исследования биологического материала, полученного от пациентов 1-й группы, был установлен лейкоцитоз в биологическом материале из уретры (более 5 полиморфноядерных лейкоцитов в поле зрения) у 50 (25,4%) пациентов, в биологическом материале из влагалища (более 20 полиморфноядерных лейкоцитов в поле зрения) – у 144 (87,3%) женщин, в биологическом материале из цервикального канала (более 20 полиморфноядерных лейкоцитов в поле зрения) – у 99 (60,0%) женщин.
Таким образом, по результатам проведенного клинического обследования и лабораторных исследований у 32 (16,2%) пациентов 1-й группы был диагностирован уретрит, у 48 (29,1%) женщин – вагинит, у 21 (12,7%) – цервицит. У 18 (10,9%) женщин 1-й группы были выявлены клинические и лабораторные признаки уретрита в ассоциации с вагинитом, у 78 (47,3%) женщин – признаки вагинита в ассоциации с цервицитом. Случаев осложненного течения инфекционного процесса при инфицировании генитальными микоплазмами в настоящем исследовании выявлено не было.
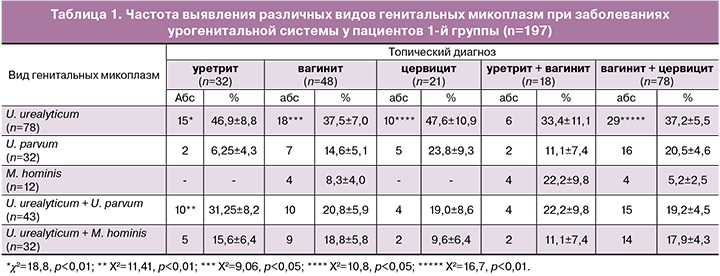
Дополнительно была проанализирована частота выявления различных видов генитальных микоплазм при урогенитальных заболеваниях (табл. 1). При этом было установлено, что у пациентов с уретритом достоверно чаще других видов микоплазм выявлялась U. urealyticum (46,9±8,8%, Х2=18,8, р<0,01) и U. urealyticum в ассоциации с U. parvum (31,25±8,2%, Х2=11,41, р<0,01). У женщин, больных вагинитом, в структуре генитальных микоплазм достоверно превалировали U. urealyticum (37,5±7,0%, Х2=9,06, р<0,05), равно как и у больных цервицитом (47,6±10,9%, Х2=10,8, р<0,05). При сочетанной патологии (вагинит и уретрит или цервицит) также достоверно чаще выявлялись U. urealyticum (37,2±5,5%, Х2=16,7, р<0,01).
Для оценки степени выраженности лейкоцитоза в материале из уретры значения числа полиморфноядерных лейкоцитов (ПЯЛ) были условно разделены на четыре уровня – норма (от 0 до 4 в поле зрения), низкий (от 5 до 10 в поле зрения), средний (от 10 до 50 в поле зрения) и высокий (более 50 в поле зрения). При сравнительном анализе степени выраженности лейкоцитарной реакции в уретре у обследованных пациентов 1-й группы было установлено, что инфицирование U. urealyticum, в том числе в ассоциации с U. parvum достоверно чаще сопровождалось высоким уровнем лейкоцитоза в уретре (52,4±10,9% и 64,3±12,8% соответственно, Х2=4,89, р<0,05; Х2=3,84, р<0,05) по сравнению с таковым при инфицировании M. hominis и U. parvum; при выявлении M. hominis и U. parvum, напротив, чаще наблюдался низкий уровень лейкоцитарной реакции (75,0±21,6% и 75,0±21,6% соответственно).
Для оценки степени выраженности лейкоцитоза в материале из влагалища и цервикального канала значения числа полиморфноядерных лейкоцитов (ПЯЛ) также были условно разделены на четыре уровня – норма (от 0 до 10 в поле зрения), низкий (от 10 до 20 в поле зрения), средний (от 20 до 50 в поле зрения) и высокий (более 50 в поле зрения). При этом установлено, что инфицирование U. urealyticum, в том числе в ассоциации с U. parvum достоверно чаще сопровождалось высоким уровнем лейкоцитоза во влагалище (58,4±6,8% и 62,1±9,0% соответственно, Х2=19,96, р<0,01; Х2=7,94, р<0,05) по сравнению с таковым при инфицировании M. hominis и U. parvum (16,7±10,8% и 12,0±6,5% соответственно); при выявлении M. hominis и U. parvum, напротив, достоверно чаще наблюдался низкий уровень лейкоцитарной реакции (56,0±9,9% и 33,0±9,9% соответственно, Х2=9,06, р<0,05), а также нормальные показатели микроскопического исследования вагинального отделяемого (16,7±10,8% и 16,0±7,3% соответственно).
При сравнительном анализе степени выраженности лейкоцитарной реакции в цервикальном канале у обследованных женщин 1-й группы было установлено, что инфицирование U. urealyticum, в том числе в ассоциации с U. parvum достоверно чаще сопровождалось высоким уровнем лейкоцитоза в цервикальном канале (74,3±7,0% и 31,6±10,7% соответственно, Х2=21,74, р<0,01; Х2=14,68, р<0,01) по сравнению с таковым при инфицировании M. hominis и U. parvum (0% и 4,8+4,6% соответственно); при выявлении M. hominis и U. parvum, напротив, чаще наблюдался низкий уровень лейкоцитарной реакции (50,0±25,0% и 66,7±10,3% соответственно; χ2=14,12, р<0,01).
Резюмируя вышеизложенное можно утверждать, что клинические и/или лабораторные признаки инфекционно-воспалительного процесса урогенитальной системы достоверно чаще регистрировались у пациентов, инфицированных U. urealyticum, как в виде моноинфекции (78; 39,6±3,5%), так и в ассоциации с U. parvum (43; 21,8±2,9%) и с M. hominis (32; 16,2±2,6%). У клинически здоровых пациентов достоверно чаще выявлялись M. hominis (99; 46,7±3,4%; Х2=33,27, р<0,01), в том числе в ассоциации с U. parvum (23; 10,8±2,1%; Х2=50,68, р<0,01).
У мужчин инфекционно-воспалительный процесс, вызванный генитальными микоплазмами, протекал в форме уретрита, при этом в структуре возбудителей преобладали U. urealyticum (46,9±8,8%) и U. urealyticum в ассоциации с U. parvum (31,25±8,2%). У женщин, инфицированных генитальными микоплазмами, достоверно чаще диагностировался вагинит в ассоциации с цервицитом (78; 47,3±3,9%), в большинстве наблюдений ассоциированный с U. urealyticum (37,2±7,0%), реже – U. parvum (20,5±4,6%).
Инфицирование U. urealyticum, в том числе в ассоциации с U. parvum чаще сопровождалось высоким уровнем лейкоцитоза в уретре (52,4 и 64,3% соответственно), влагалище (58,4 и 62,1% соответственно) и цервикальном канале (74,3 и 31,6% соответственно) по сравнению с таковым при инфицировании M. hominis и U. parvum. При выявлении M. hominis и U. parvum, напротив, чаще наблюдался низкий уровень лейкоцитарной реакции в уретре (75,0 и 75,0% соответственно), влагалище (50,0 и 72,0% соответственно) и цервикальном канале (50,0 и 85,7% соответственно).
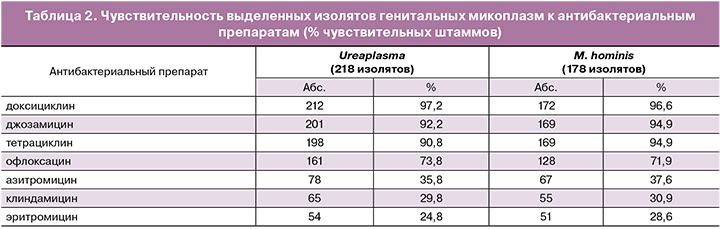
В процессе настоящего исследования также были проанализированы показатели антибактериальной чувствительности выделенных изолятов генитальных микоплазм к антибактериальным препаратам (табл. 2). При этом было установлено, что наибольшая чувствительность выделенных изолятов Ureaplasma spp. и M. hominis регистрировалась к доксициклину (97,2 и 96,6%), джозамицину (92,2 и 94,9%) и тетрациклину (90,8 и 94,9%), а наименьшая – к эритромицину (24,8 и 28,6%), клиндамицину (29,8 и 30,9%) и азитромицину (35,8 и 37,6%).
Заключение
В настоящем исследовании U. urealyticum как в виде моноинфекции, так и в ассоциации с U. parvum являлась наиболее клинически значимым этиологическим агентом в развитии инфекционно-воспалительных заболеваний мочеполовой системы. Высокий уровень чувствительности генитальных микоплазм к доксициклину, джозамицину и тетрациклину определяет возможность их применения в терапии заболеваний урогенитального тракта, вызванных генитальными микоплазмами.



