Гнойно-септические заболевания (ГСЗ) послеродового периода занимают 4-е место в структуре причин материнской смертности в течение последних 10 лет в мире вследствие высокой распространенности и отсутствия тенденции к снижению [1, 2]. Наряду с этим растет распространенность абдоминального родоразрешения, обусловленная перинатальной направленностью акушерства [3]. Как любое хирургическое вмешательство, кесарево сечение может сопровождаться различными осложнениями, среди которых превалируют воспалительные процессы. Несмотря на совершенствование техники операции, использование современных шовных материалов и антибактериальных препаратов, кесарево сечение остается сложной операцией и создает дополнительные риски для послеродовых послеоперационных осложнений [4, 5]. Частота эндометрита после самопроизвольных родов в среднем составляет 2–5%, после кесарева сечения – 10–30% [6, 7]. Формирование всех последующих гнойных осложнений в послеродовом периоде является следствием прогрессирующего эндометрита. Инфекционный процесс в матке после оперативного родоразрешения отличается более тяжелым и длительным течением, сопровождается воспалительными изменениями шва на матке, приводящими к его несостоятельности, развитию перитонита и генерализации инфекции [4, 5, 8].
Цель исследования: представить опыт лечения родильниц с послеродовым эндометритом и несостоятельностью шва на матке после операции кесарева сечения на основе применения комплексного подхода.
Материалы и методы
Нами выполнен ретроспективный анализ историй болезни 23 родильниц после кесарева сечения в возрасте 25,8 (5,8) года, пролеченных в Омском перинатальном центре Областной клинической больницы за период с 2016 по 2020 гг., к которым был применен комплексный подход для лечения послеродового эндометрита и несостоятельности шва, включающий релапаротомию, иссечение некротически-измененных тканей рубца в пределах здоровых тканей и наложение вторичных швов с последующей антибактериальной терапией в сочетании с внутриматочным введением формованного углеродного сорбента «ВНИИТУ-1 ПВП».
Проведен анализ акушерского-гинекологического анамнеза, особенностей родоразрешения, послеродового периода. Оценивались соматический статус, данные гинекологического осмотра, общеклинического, бактериологического исследований, трансвагинального и трансабдоминального ультразвукового исследований (УЗИ), гистероскопии.
Всем родильницам выполнено повторное оперативное вмешательство по поводу послеродового эндометрита и несостоятельности шва. Условия для проведения органосохраняющей операции: несостоятельность шва на фоне послеродового эндометрита с распространением воспалительного процесса не более чем на 2 см выше и ниже линии рубца, отсутствие генерализации процесса с развитием гнойно-некротического панметрита, разлитого перитонита. После релапаротомии, рассечения пузырно-маточной связки выполнялись низведение мочевого пузыря, удаление гнойного отделяемого. Далее иссекался измененный шов на матке в пределах здоровых тканей на 2 см выше и ниже линии рубца, накладывались вторичные отдельные викриловые швы (рис. 1). При гематомах послеоперационного шва проводилось их опорожнение, при параметрите и пельвиоперитоните – дренирование силиконовыми дренажами.
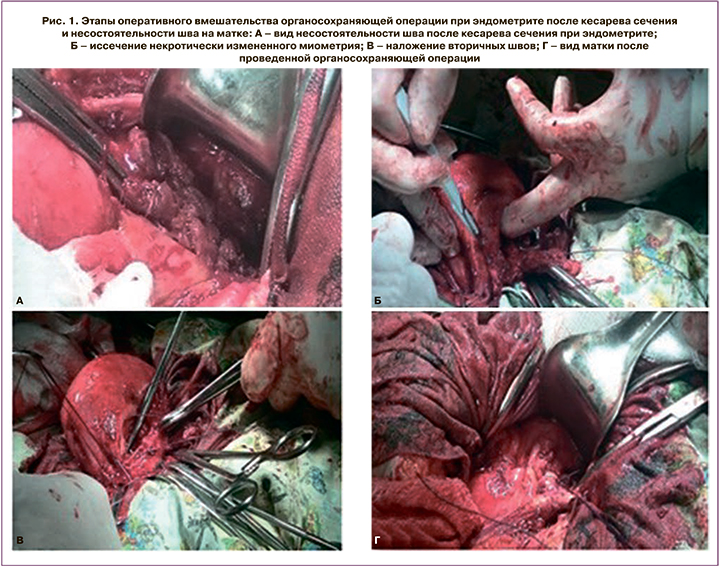
 После релапаротомии родильницы получали антибактериальную терапию препаратами широкого спектра действия с учетом их фармакологических свойств и чувствительности микроорганизмов, согласованную с клиническим фармакологом. Местное лечение включало внутриматочное использование стерильного формованного углеродного сорбента «ВНИИТУ-1», модифицированного поливинилпирролидоном (ПВП) (регистрационное удостоверение № РЗН 2015/2967) (рис. 2), который вводился интраоперационно, далее проводилась его смена каждые 24 ч в течение 5 дней. Формованный углеродный сорбент представляет собой наноструктурированный мезопористый углеродный материал, модифицированный ПВП, выполняющий сорбцию патогенных микроорганизмов, токсинов и продуктов их распада [9, 10]. Лечение проводилось в соответствии с выпиской из протокола заседания этического комитета ФГБОУ ВО «Омский государственный медицинский университет» МЗ РФ №81 от 26.09.2016.
После релапаротомии родильницы получали антибактериальную терапию препаратами широкого спектра действия с учетом их фармакологических свойств и чувствительности микроорганизмов, согласованную с клиническим фармакологом. Местное лечение включало внутриматочное использование стерильного формованного углеродного сорбента «ВНИИТУ-1», модифицированного поливинилпирролидоном (ПВП) (регистрационное удостоверение № РЗН 2015/2967) (рис. 2), который вводился интраоперационно, далее проводилась его смена каждые 24 ч в течение 5 дней. Формованный углеродный сорбент представляет собой наноструктурированный мезопористый углеродный материал, модифицированный ПВП, выполняющий сорбцию патогенных микроорганизмов, токсинов и продуктов их распада [9, 10]. Лечение проводилось в соответствии с выпиской из протокола заседания этического комитета ФГБОУ ВО «Омский государственный медицинский университет» МЗ РФ №81 от 26.09.2016.
Статистический анализ
Математическая и статистическая обработка данных проводилась при помощи пакета лицензионных программ Microsoft Office Excel 2013, Statistica 10 (StatSoft Inc., США). Качественные показатели представлены в абсолютных и относительных величинах (%). Для оценки эффективности комплексной терапии родильниц с послеродовым эндометритом и несостоятельностью шва была составлена таблица сопряженности, позволяющая установить отношение шансов (ОШ) и 95% доверительный интервал (95% ДИ). Принадлежность выборок к нормальному распределению определяли с помощью критерия Шапиро–Уилка. Для описания данных, имеющих нормальное распределение, использовали расчет среднего арифметического значения (М) и стандартного отклонения (SD). Значения численных данных, не являющиеся нормально распределенными, описывали в виде медианы (Me) и квартилей Q1 и Q3 в формате Me [Q1;Q3]. Для оценки различий между зависимыми выборками использовали парный критерий Вилкоксона. С учетом поправки Бонферрони критическая величина уровня значимости (р) равна 0,017.
Результаты
За период с 2009 по 2020 гг. нами пролечены153 родильницы с послеродовым эндометритом после операции кесарева сечения (56 – с 2009 по 2015 гг., 97 – с 2016 по 2020 гг.). C 2009 по 2015 гг. у 19/56 (33,9%) пациенток с эндометритом, осложненным несостоятельностью послеоперационного шва, выполнена тотальная гистерэктомия. С 2016 г. нами внедрен комплексный подход к терапии послеродового эндометрита. С 2016 по 2020 гг. выполнено 16/97 (16,5%) органоуносящих операций. В 2016–2020 гг. при использовании комплексного подхода риск гистерэктомий был ниже в сравнении с 2009–2015 гг. (ОШ 2,568; 95% ДИ 1,19–5,5).
Все пациентки пролечены в гинекологическом отделении Омского перинатального центра Областной клинической больницы. Результаты акушерско-гинекологического анамнеза представлены в таблице 1. Время от начала половой жизни до первых родов составило 8,4 (2,6) года.

Все женщины были родоразрешены путем операции кесарева сечения: 8/23 (34,8%) – в плановом порядке, 15/23 (65,2%) родильниц оперированы по экстренным показаниям. Показания для плановой операции: у 4/8 (50%) женщин – рубец на матке после предыдущего кесарева сечения, у 2/8 (25%) – гипоксия плода во время беременности на фоне сопутствующей патологии, у 1/8 (12,5%) – дисфункция лонного сочленения, у 2/8 (25%) – преэклампсия средней степени тяжести. Показания для экстренной операции: у 6/15 (40%) пациенток – аномалии родовой деятельности в родах, у 5/15 (33,3%) – гипоксия плода в родах, у 4/15 (26,7%) – клинически узкий таз. У 3/23 (13,0%) женщин роды протекали на фоне хориоамнионита. Эндометрит диагностирован у родильниц на 9,79 (6,86) сутки. Все пациентки были переведены в гинекологическое отделение из акушерских стационаров.
Из клинических симптомов эндометрита у 19/23 (82,6%) родильниц имела место гипертермия, у 15/19 (78,9%) отмечалась фебрильная температура. Болевой симптом был у 17/23 (73,9%), гноевидные выделения из половых путей – у 15/23 (65,2%) пациенток. При бимануальном исследовании субинволюция матки диагностирована у 19/23 (82,6%) обследуемых.
В общеклиническом анализе крови повышение нейтрофильных лейкоцитов до 25,1×109/л выявлено у всех родильниц, у 18/23 (78,3%) отмечался сдвиг лейкоцитарной формулы до 25% палочкоядерных нейтрофилов, у 19/23 (82,6%) – признаки анемии, у 11/23 (47,8%) – тромбоцитоз. В биохимическом анализе крови у всех женщин отмечалось повышение уровня С-реактивного белка до 122 мг/л, у 17/23 (73,9%) – гипопротеинемия, у 9/23 (39,1%) – повышение уровня фибриногена.
По данным УЗИ признаки субинволюции матки и гематометры выявлены у 15/23 (65,2%), гематома в области послеоперационного шва – у 4/23 (17,4%) женщин. Всем родильницам выполнена гистероскопия, по результатам которой определялось расширение полости матки, пристеночно – фибрин, участки некротической ткани, признаки гематометры.
Данные о микрофлоре, выявленной при бактериологическом исследовании отделяемого полости матки и раневого отделяемого у родильниц, представлены в таблице 2.
Пациенткам проводилась релапаротомия, во время которой обнаружены некроз и гнойное отделяемое области шва, инфильтрация с распространением в позадипузырную клетчатку, признаки эндомиометрита. Интраоперационно у 6/23 (26,1%) родильниц диагностированы гематомы послеоперационного шва, у 2/23 (8,7%) – эндометрит осложнился параметритом, у 4/23 (17,4%) – пельвиоперитонитом.
По результатам гистологического исследования во всех случаях отмечались признаки метроэндометрита с наличием гнойно-некротического воспаления.
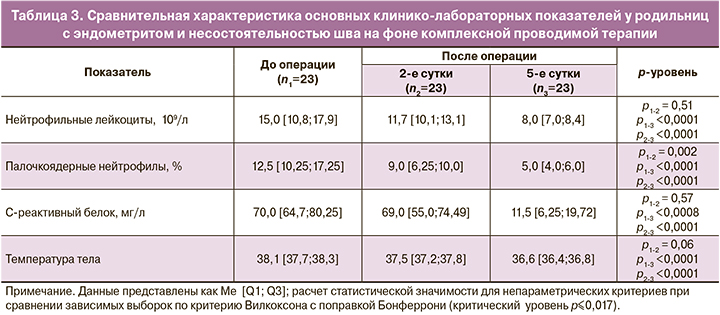
Нами проведено сравнение основных клинико-лабораторных показателей у родильниц с эндометритом и несостоятельностью шва на фоне комплексно проводимой терапии (табл. 3). Согласно таблице 3, на 2-е сутки лечения после проведения органосохраняющей операции отмечалось статистически значимое снижение палочкоядерных нейтрофилов (р≤0,017) в 1,5 раза. Однако статистически значимого снижения лейкоцитов, С-реактивного белка, показателей температуры тела не происходило, что свидетельствовало о продолжающемся воспалительном процессе. К 5-м суткам лечения отмечалось снижение лейкоцитов в 1,8 раза, палочкоядерных нейтрофилов – в 3,1 раза, С-реактивного белка – в 4,4 раза, что являлось статистически значимым в сравнении с показателями до операции (р<0,0001). На фоне проводимой терапии у всех родильниц к 5-м суткам лечения отмечалось улучшение клинической симптоматики, проявляющееся нормализацией температуры тела, исчезновением болевого симптома и гноевидных выделений из матки.
 По данным УЗИ признаки гематометры ко 2-м суткам регистрировались у 6/23 (20,1%), к 5-м суткам терапии изменений по УЗИ у родильниц выявлено не было. Средний срок пребывания родильниц в стационаре после релапаротомии составил 11,4 (3,9) дня.
По данным УЗИ признаки гематометры ко 2-м суткам регистрировались у 6/23 (20,1%), к 5-м суткам терапии изменений по УЗИ у родильниц выявлено не было. Средний срок пребывания родильниц в стационаре после релапаротомии составил 11,4 (3,9) дня.
При дальнейшем наблюдении 5/23 (21,7%) женщин имели полноценный рубец (рис. 3), повторно самостоятельно забеременели и выносили беременность до доношенного срока.
Обсуждение
С усовершенствованием хирургических технологий, созданием новых шовных материалов, использованием эффективных антибиотиков широкого спектра действия стало возможным проведение органосохраняющих операций при послеродовом эндометрите и несостоятельности шва. Особенно актуален этот вопрос в настоящее время в связи с ухудшением репродуктивного здоровья женщин и снижением рождаемости [1]. Органосберегающие операции на матке в условиях гнойно-септического процесса являются технически сложными и имеют риск, связанный с прогрессированием воспаления. Эти операции должны выполняться в многопрофильных учреждениях третьего уровня высококвалифицированными хирургами.
Имеется немногочисленное число работ, посвященных проведению органосберегающих операций при послеродовом эндометрите и несостоятельности шва на матке, и, как правило, описывается небольшое число пациенток [4, 6, 11, 12]. Отсутствуют результаты отдаленных последствий и оценки состоятельности рубца. Нет четких критериев для проведения подобных операций, и постоянно обсуждаются условия для их выполнения [13]. Мы считаем, что в этих случаях необходимы: 1) своевременный и адекватный объем хирургического вмешательства; 2) интенсивное и рациональное ведение послеоперационного периода.
После проведения органосберегающей операции использование эффективной антибактериальной терапии является обязательным. Однако в настоящее время мир вступил в постантибиотиковую эру, проявляющуюся антибиотикорезистентностью патогенной микрофлоры [1], что создает необходимость поиска дополнительных путей борьбы с инфекцией, особенно при наличии очага, которым является инфицированная матка. В связи с этим с 2016 г. для послеоперационного ведения родильниц с эндометритом и несостоятельностью шва наряду с антибактериальными препаратами мы используем формованный углеродный сорбент «ВНИИТУ-1 ПВП», обладающей эффективной сорбцией микроорганизмов и их токсинов из полости матки, аналогов которому в мировой практике нет [9, 10].
Органосберегающие операции могут выполняться не всем родильницам с послеродовым эндометритом и несостоятельностью шва на матке. При распространении воспалительного процесса более чем на 2 см выше и ниже линии рубца, генерализации процесса с развитием гнойно-некротического панметрита, разлитого перитонита мы не выполняли подобное оперативное вмешательство. При использовании комплексного подхода в лечении родильниц с послеродовым эндометритом и несостоятельностью шва после кесарева сечения в нашем учреждении отмечалось снижение количества гистерэктомий с 33,9% в 2009–2015 гг. до 16,5% в 2016–2020 гг.
Большинство обследуемых родильниц были первородящими (60,9%). Средний интервал от начала половой жизни до первых родов составил 8,4 (2,6) года. Имеется определенная взаимосвязь между социальными и медицинскими проблемами. Увеличение времени от начала половой жизни до первой беременности повышает риск инфекционных осложнений, обусловленных длительной персистенцией условно-патогенной микрофлоры в половых путях женщины. Этим же фактом можно объяснить высокую частоту встречаемости гинекологических заболеваний у обследуемых женщин (60,9%), несмотря на их молодой возраст [1].
При анализе анамнестических данных выявлено, что только у 17,4% женщин отсутствовала соматическая патология, несмотря на молодой возраст. У 65,2% обследуемых имела место анемия, которая в сочетании с оперативным вмешательством увеличивает риск инфекционных осложнений после операции кесарева сечения [14, 15].
У половины пациенток рубец на матке после предыдущего кесарева сечения являлся определяющим показанием для плановой операции. Каждое кесарево сечение в большинстве случаев предполагает повторное оперативное родоразрешение. Всемирная организация здравоохранения (ВОЗ) рекомендует снижение этого показателя до 10–15%, учитывая особенности лечебного учреждения, клинические рекомендации разных стран [1, 15–17]. У 65,2% родильниц операция кесарева сечения выполнялась по экстренным показаниям, что значительно увеличивает риск развития эндометрита [11, 18].
Клинические симптомы эндометрита развивались у пациенток на 9,79 (6,86) сутки, что подтверждают данные литературы [18]. Время появления первых клинических симптомов определяется многими факторами: сопутствующей гинекологической и соматической патологией, физическим и нервно-психическим состоянием женщины, особенностями беременности и родов [12, 19].
Основным клиническим симптомом эндометрита у родильниц являлась гипертермия. В большинстве случаев (82,6%) при бимануальном исследовании женщин отмечались признаки субинволюции матки. В общеклиническом анализе крови повышение количества нейтрофильных лейкоцитов регистрировалось у всех обследуемых, у 78,3% женщин – сдвиг лейкоцитарной формулы до палочкоядерных нейтрофилов, что является важным показателем диагностики и прогноза развития послеродового эндометрита [18, 20].
УЗИ послеродовой матки позволяет оценить ее состояние, определить наличие гематом. В нашем исследовании признаки субинволюции матки и гематометры по данным УЗИ выявлены у 65,2% родильниц. Наличие гематометры по УЗИ не является достоверным критерием эндометрита и может наблюдаться у повторнородящих, при родах крупным плодом и т.д. Однако этот признак, определяемый в более поздние сроки послеродового периода, имеет ценность для диагностики эндометрита [18, 21].
Гистероскопия послеродовой матки является диагностической и лечебной процедурой, позволяющей выявить форму послеродового эндометрита, определить состояние шва на матке после кесарева сечения, санировать полость матки. Однако интерпретация гистероскопической картины может быть затруднена в послеродовом периоде [18].
В большинстве случаев при бактериологическом исследовании у обследуемых родильниц выявлялись Enterococcus faecalis, Staphylococcus epidermidis, Enterococcus faecium, которые занимают в последние 5–7 лет лидирующие позиции [22–25].
Кесарево сечение является ведущим фактором риска развития гнойно-септических заболеваний в акушерстве в связи с возможными осложнениями оперативного вмешательства [4]. Наличие гематом позадипузырной клетчатки – неблагоприятный клинически признак, свидетельствующий о развитии вторичной несостоятельности швов на матке. Гематома послеоперационного шва выявлялась интраоперационно у 26,1% родильниц.
При проведении комплексного подхода в ведении родильниц с послеродовым эндометритом и несостоятельностью шва мы отмечали клиническое улучшение и нормализацию лабораторных и инструментальных показателей к 5-м суткам лечения.
Заключение
Применение комплексного подхода для лечения родильниц с послеродовым эндометритом и несостоятельностью шва после кесарева сечения позволило в 2 раза снизить процент гистерэктомий (с 33,9% в 2009–2015 гг. до 16,5% – в 2016–2020 гг.) и способствовало формированию полноценного рубца, позволяющего в последующем выносить беременность. Сложность оперативного лечения при послеродовой инфекции обусловлена повторным хирургическим вмешательством на фоне воспалительного процесса, операция должна выполняться высококвалифицированными хирургами в многопрофильном учреждении третьего уровня.



