Трофобластическая болезнь (ТБ) включает широкий спектр заболеваний с различной степенью выраженности онкологического потенциала. Согласно объединенной классификации FIGO и ВОЗ (2000 г.), под термином «трофобластические неоплазии» (ТН) понимают два различных биологических процесса: персистенция в организме матери трофобластических клеток после завершения беременности (феномен, наиболее часто встречающийся после частичного или полного пузырного заноса (ПЗ)) и трофобластическая малигнизация (инвазивный ПЗ, хориокарцинома, опухоль плацентарного ложа, эпителиоидная опухоль). Злокачественная трансформация элементов трофобласта может встречаться как во время беременности, так и после ее завершения [1, 2].
Согласно данным литературы, существует определенная географическая и этническая закономерность в распространенности ТН. Наиболее часто данное заболевание встречается в странах Азии и Латинской Америки – 1:200 беременностей. Так, в Мексике и Тайване частота встречаемости ПЗ составляет 1 случай на 125 родов, в Японии – 2:1000 беременностей. В странах Европы частота ТБ варьирует от 0,6 до 1,1 на 1000 беременностей, в США – 1 на 1200 беременностей [1–3].
В научной литературе непрерывно продолжается дискуссия, посвященная роли определенных факторов риска в развитии ТБ. Согласно определению ВОЗ, под факторами риска понимается какое-либо свойство или особенность человека или какое-либо воздействие на него, повышающие вероятность развития болезни или травмы. Достоверно установлена значительная роль в генезе заболевания таких факторов, как ранняя первая беременность, паритет беременности, нарушение иммунитета, дефицит в пище витаминов А и С, недостаток белков, воспалительные заболевания органов малого таза, генетическая предрасположенность, возраст матери и наличие ПЗ в анамнезе. Обсуждается роль других предполагаемых факторов риска: возраст отца, группа крови, контрацепция, акушерский анамнез, особенности питания, курение, влияние факторов окружающей среды, позднее менархе, повторная беременность, ранний токсикоз беременности, первичная плацентарная недостаточность [3]. Помимо этого, в научной литературе имеется большой фактический материал, свидетельствующий о неблагоприятном воздействии техногенных факторов химической, физической и биологической природы на развитие онкологической заболеваемости [3–5].
Целью работы явился анализ структуры и распространенности ТБ в различных регионах Курской области за период с 1988 по 2018 гг.
Материалы и методы
За тридцатилетний период были диагностированы 902 случая ТБ, из которых доброкачественные формы трофобластических неоплазий (ДТН) были у 695 (77%) пациенток, переходные формы заболевания (инвазивный ПЗ) – у 134 (15%) пациенток, злокачественные формы (ЗТН) – у 72 женщин (8%).
По гистологическим формам (гистологическая классификация трофобластических неоплазий FIGO, 2003 г.) больные ТН распределились следующим образом: полный ПЗ – 27%/244 (9100/0); частичный ПЗ – 50%/451 (9103/0); инвазивный ПЗ – 15%/136 (9100/1), хорионкарцинома – 5%/45 (9100/3), эпителиоидная трофобластическая опухоль – 2,9%/26 (9105/3). Анализ возрастного состава показал, что подавляющее большинство пациенток (617(90%)) с выявленным ПЗ были в репродуктивном или позднем репродуктивном периоде, в большинстве наблюдений у этих пациенток (583 (85%)) были указания на беременность в анамнезе. Хорионкарцинома встречалась в основном у женщин позднего репродуктивного (40 (90%)) и постменопаузального (5 (10%)) возраста. Заболеваемость ТБ в Курской области за тридцатилетний период представлена на рис. 1.
Результаты и обсуждение
В пересчете на 1000 беременностей частота ТН за изучаемый период варьировала от 5,3 до 0,8 на 1000 беременностей, что было достоверно выше среднестатистических показателей для европейских стран (0,8–1,1 на 1000 беременностей) [2, 6]. Частота ТН в Курской области за период с 1988 по 2018 гг. представлена на рис. 2.
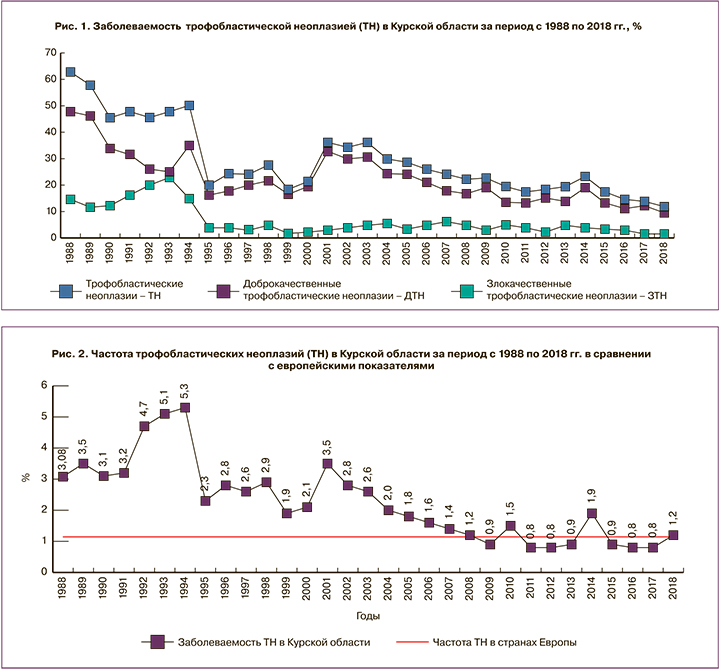
Пик заболеваемости ТБ пришелся на период с 1988 по 2004 г., причем именно в этот период частота злокачественных форм варьировала от 5 до 23% с преобладанием злокачественных неоплазий (ЗН) у женщин репродуктивного возраста (24 (33,8%)).
Анализ пика заболеваемости ТН показывает, что наивысшая частота отмечена в период, последовавший за аварией на Чернобыльской АЭС, признанной экологической катастрофой. Исследования, посвященные последствиям экологических катастроф, свидетельствуют о роли влияния ионизирующего облучения на репродуктивное здоровье женщин [6, 7]. Перечень территорий с плотностью загрязнения почвы цезием-137 более 1 Ки на км² включает 166 населенных пунктов с общей площадью радиационного загрязнения 1324 км² (Постановление Правительства Российской Федерации от 18.12.1997 г. № 1582 «Перечень населенных пунктов, находящихся в границах зон радиоактивного загрязнения вследствие катастрофы на Чернобыльской АЭС»). В зону загрязнения вошли г. Железногорск, Железногорский, Фатежский, Поныровский, Дмитриевский и Хомутовский районы. Ранжирование районов Курской области по распространенности ТН показало, что наибольший процент заболеваемости был отмечен среди пациенток, проживающих в районах, подвергшихся радиоактивному облучению в результате аварии на Чернобыльской АЭС (Железногорский район (249 случаев); 30-километровой зоне Курской атомной электростанции (Курчатовский район (176), Октябрьский район (156)) и в районах с высокой гербицидной нагрузкой (Льговский (112) и Большесолдатский (102)).
Многочисленные источники литературы отмечают влияние техногенных факторов риска на рост онкологической заболеваемости. Исследование уровня спонтанного мутагенеза показывает, что среди жителей районов Курской области, подвергшихся радиационному облучению, диапазон частоты хромосомных аберраций варьировал от 1,62 до 2,72% и значительно превышал среднестатистический показатель по Российской Федерации на период сравнения (1,25 на 100 клеток; t=1,96–4,2). В этой связи полученные данные могут рассматриваться как проявление слабого эффекта воздействия радиации на территории Курской области [8]. Мутагенное действие длительного радиоактивного излучения способно вызывать повреждение клеточных структур (например, переокисление липидов мембран) и системы репарации клетки [9–11]. Малые дозы радиации могут приводить не только к росту заболеваемости и различным нарушениям репродуктивной функции, но и к изменению генетического аппарата. Мустафин Р.Н. и соавт. [11] отмечают повышенную вероятность аномальной активации мобильных генетических элементов, чувствительных к стрессовым воздействиям и изменению уровня гормонов. Аномальная активация транспозонов в клетках ведет к геномной нестабильности, и большинство подобных клеток подвергаются апоптозу. Однако в некоторых случаях прогрессирующая геномная нестабильность ведет к повреждению генов-онкосупрессоров и активации онкогенов.
Таким образом, анализ структуры и частоты встречаемости ТН показал значительное увеличение роста данной патологии в период с 1988 по 2004 гг.
Наибольший процент заболеваемости ТН отмечен среди женщин, проживающих в районах, находящихся в границах зон радиоактивного загрязнения вследствие катастрофы на Чернобыльской АЭС.
Заключение
Комплексный анализ техногенных факторов риска среди населения, проживающего в границах зон радиоактивного загрязнения, может способствовать целенаправленному проведению профилактических мероприятий для своевременной диагностики клинически нетипичных форм ТН и их злокачественных вариантов.



