Высокая частота бесплодия на сегодняшний день является одной из сложнейших проблем современной медицины, особенно для нашей страны, где требуются срочные меры по улучшению демографической ситуации. Несмотря на то что значимо улучшилось качество комплексного клинико-лабораторного и эндоскопических методов обследования и лечения, а в клиническую практику широко стали внедряться вспомогательные репродуктивные технологии, частота бесплодия в браке из года в год неуклонно растет. Так, количество зарегистрированных больных с бесплодием на 100 тысяч женского населения в возрасте 18–49 лет в Российской Федерации в 2005 г. составило 411,2 (в Республике Коми – 375,9), к 2009 г. данные показатели выросли соответственно на 22,3% (529,4) и 16,4% (449,8) [1].
На сегодняшний момент существует дефицит достоверных данных о распространенности и структуре бесплодия в регионах России. В то же время, согласно данным ряда исследователей, известны различия в структуре бесплодия по ряду регионов. Так, к примеру, ведущей причиной бесплодия в Иркутской области является эндометриоз, составляя 83% [2]. В Краснодарском крае трубный фактор, нарушение овуляции и эндометриоз по своей значимости находятся примерно на одном уровне [3]. В Алтайском крае превалируют трубный фактор и ановуляция [4]. Данные различия свидетельствуют о необходимости изучения местных особенностей причин бесплодия на территории России и, в частности, в Республике Коми. Это позволило бы оценить влияние региональных факторов (температурный режим, длительность светового дня, дефицит микроэлементов и др.) на структуру бесплодия, его частоту и, возможно, повысить эффективность профилактики и лечения бесплодия.
В связи с вышеизложенным данное исследование направлено на выявление региональных особенностей этиологической структуры бесплодия у женщин г. Сыктывкара (Республика Коми) в сравнении с его структурой в центральном регионе (на примере г. Белгорода и Белгородской области).
Материал и методы исследования
В рандомизированном контролируемом открытом исследовании участвовала 201 женщина, проживающая в городе Сыктывкаре (61041|00 с.ш., среднегодовая температура +0,4оС), и 109 женщин Белгорода (50036|00 с.ш., среднегодовая температура +6,4оС) и Белгородской области. Возраст испытуемых находился в интервале от 18 до 39 лет. В группы не включали женщин с урогенитальными инфекциями, либо они были пролечены. Женщины были разделены на две группы. Первую (контрольную) группу составили 40 здоровых женщин г. Сыктывкара с нормальным менструальным циклом, сопровождающимся регулярной овуляцией, имевших беременность в течение последующего года. Вторую группу (сравнения), в свою очередь, разделили на две. Подгруппа с эндокринным бесплодием, состоявшая из 85 женщин г. Сыктывкара и 45 женщин г. Белгорода, включала пациенток с исключенным мужским фактором бесплодия, имеющих нарушения овуляции вследствие гиперпролактинемии, гиперандрогении яичникового и/или надпочечникового генеза, наружного и внутреннего эндометриоза, первичного гипотиреоза и нейрообменно-эндокринного синдрома. Вторую подгруппу составили 76 женщин г. Сыктывкара и 64 женщины г. Белгорода с трубным или мужским фактором бесплодия, без нарушения овуляции.
Всем женщинам проводился сбор анамнеза, гинекологическое обследование, тесты функциональной диагностики (измерение базальной температуры), гормональное обследование (определение гормонов крови: фолликулостимулирующего гормона, лютеинизирующего гормона (ЛГ), эстрадиола, дегидроэпиандростерон-сульфата, тиреотропного гормона (ТТГ), тироксина, тестостерона, пролактина, кортизола, 17-гидроксипрогестерона (17-ОН-прогестерон) на 2–3-й день менструального цикла (МЦ), прогестерона на 20–22-й день МЦ), ультразвуковое обследование органов малого таза на 5-й и 21-й день МЦ, исследование биоптата эндометрия (лечебно-диагностическое выскабливание или пайпель-биопсия на 20–24-й день МЦ), гистероскопия, гистеросальпингография, исследование спермограммы полового партнера (мужа). При анализе данных обследования уточнялся диагноз и определялся ведущий фактор, приведший к бесплодию.
Определение уровня гормонов проводился в лабораториях ГБУЗ РК «Коми республиканский диагностический центр» (г. Сыктывкар), ГБУЗ РК «Коми республиканский перинатальный центр» (г. Сыктывкар) и Белгородской областной клинической больницы Святителя Иоасафа (г. Белгород) по стандартным методикам, на приборах Immulite 2000 (Simens Healthcare Diagnostics Inc., Нью-Иорк, США) соответственно, с использованием наборов реактивов и протоколов производителя приборов.
Статистическая обработка данных производилась с помощью программ Statistica 6.0 и Microsoft Excel.
Результаты исследования и обсуждение
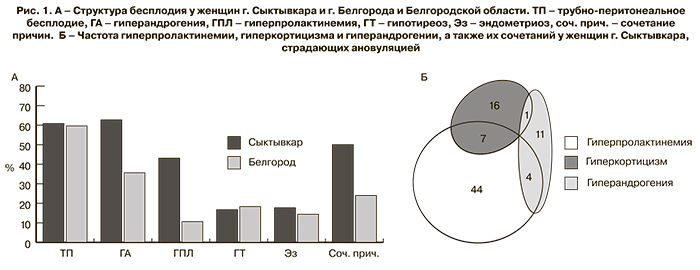
При анализе структуры бесплодия у женщин города Сыктывкара, Белгорода и Белгородской области было выявлено, что различий в частоте встречаемости трубно-перитонеального бесплодия, эндометриоза и гипотиреоза в сравниваемых регионах нет. Однако в сравнении с Белгородом частота гиперандрогении и гиперпролактинемии в Сыктывкаре выше в 1,8 и 4,1 раза соответственно. Кроме того, сочетание различных причин бесплодия в Сыктывкаре встречалось в 2,1 раза чаще, чем в Белгороде (рис. 1).
Чтобы приблизиться к пониманию механизмов, лежащих под изменением структуры бесплодия в северном регионе, были проанализированы данные об уровнях основных гормонов в крови женщин, страдающих эндокринным и трубным бесплодием, а также здоровых женщин г. Сыктывкара. Как и следовало ожидать исходя из факта повышенной частоты гиперандрогении у бесплодных пациенток северного региона, средний уровень тестостерона в их крови значительно выше (2,92±0,18 нмоль/л), чем у женщин той же группы из г. Белгорода (2,12±0,19 нмоль/л) (рис. 2А). В тоже время уровень ЛГ у женщин с эндокринным бесплодием не отличается в исследованных регионах (7,43±0,45 и 7,26±0,74 мМЕ/мл) (рис. 2Б).
Данные о среднем уровне гормонов свидетельствуют также о том, что в группе женщин с эндокринным бесплодием г. Сыктывкара повышена функция коры надпочечников. Достоверные различия между представителями исследуемых регионов наблюдаются в уровне кортизола (579,19±35,5 и 451,43±27,6 нмоль/л, p≤0,01) (рис. 2В). Схожая тенденция имеется и в уровне 17-ОН-прогестерона (1,44±0,17 и 0,96±0,15 нг/мл) (рис. 2Г).
В северном регионе пролактин повышен как в крови пациенток с эндокринным бесплодием (602,39±33,6 мМЕ/л), так и с бесплодием другой этиологии (404,78±15,6 мМЕ/л) относительно соответствующих групп Белгорода (рис. 2Д). В то же время уровень гормона у женщин с бесплодием, обусловленным трубным или мужским фактором, не отличался от соответствующего уровня в группе здоровых женщин г. Сыктывкара (385,92±23,2 мМЕ/л). Данный результат свидетельствует о существовании специфического фактора, действие которого в северном регионе проявляется у здоровых женщин, являясь при этом одной из причин развития ановуляции, так как у бесплодных женщин средний уровень пролактина совпадает с верхней границей нормы.
Логично предположить, что таким фактором могла бы быть увеличенная частота гипотиреоза, вызванного региональными особенностями питания, однако средний уровень ТТГ у женщин с эндокринным бесплодием, а также в группе сравнения не различается в исследованных регионах (1,94±0,12 и 2,1±0,18 мкМЕ/мл) (рис. 2Е). Установлено также, что повышенный уровень пролактина, у пациенток, участвующих в исследовании, не является результатом опухолевых изменений гипофиза.
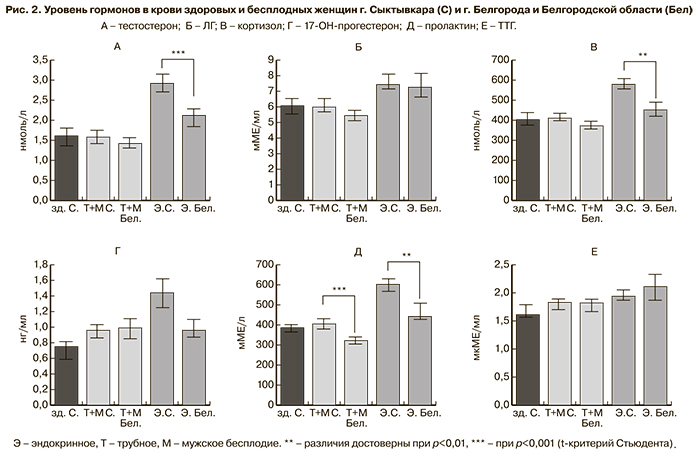
Результаты проведенных исследований свидетельствуют о том, что у женщин г. Сыктывкара по сравнению с женщинами г. Белгорода более частой причиной бесплодия является гиперандрогения и гиперпролактинемия. Кроме того, показано, что у женщин г. Сыктывкара, страдающих ановуляцией, в сравнении с г. Белгородом, повышен не только тестостерон и пролактин, но и кортизол. Очевидно, что в северном регионе действуют специфические факторы, меняющие структуру причин бесплодия.
Наиболее обсуждаемыми в литературе факторами, влияющими на здоровье жителей северных регионов, являются наличие периодов короткого и длинного светового дня, сопровождающихся сезонными депрессиями, а также подверженность частому холодовому стрессу. Влияние этих факторов на состояние эндокринной системы и репродуктивную функцию частично изучено. Например, известно, что увеличение светового дня может приводить к нарушению эстрального цикла. Круглосуточное освещение может приводить к ановуляции, сопровождающейся нарушением цикличности выработки гонадотропинов, пролактина, эстрогенов и прогестерона [5]. Эпидемиологические исследования свидетельствуют о нарушениях менструального цикла у женщин, работающих посменно [6]. Известно, что укороченный световой день и преобладание пасмурных дней в зимний период в северных регионах может спровоцировать развитие сезонных депрессивных состояний, особенно у женщин [7]. В свою очередь депрессии могут приводить к повышению уровня кортизола [8]. Повышенный уровень тестостерона также имеет двустороннюю связь с депрессивными состояниями у женщин [9]. В то же время пролактин в крови женщин, переживающих депрессию, понижается [10].
Известно, что кортизол значительно повышается при охлаждении всего организма или воздействии холода только на часть организма, например на одну руку [11]. Существуют также данные о повышении кортизола при пролонгированном действии холода в зимний период [12]. В свою очередь, повторяющееся или постоянное повышение кортизола может влиять на овуляцию. Проанализировав литературу, мы можем прийти к выводу, что два ведущих стрессовых фактора, специфичных для северного региона (низкие температуры и наличие периодов короткого и длинного светового дня), могут приводить к повышению уровня кортизола и тестостерона соответственно, но, вероятнее всего, не являются причиной гиперпролактинемии. Большинство работ свидетельствует о снижении уровня пролактина в ответ на острое воздействие холода [12]. Существуют лишь малочисленные данные о повышении базального уровня пролактина в крови при длительном периодическом купании в холодной воде [13] и о повышении пролактина одновременно с кортикостероном в крови крыс, подверженных острому холодовому стрессу [14]. Кроме того, превышение уровня верхней границы нормы одного из трех гормонов у женщин северного региона, страдающих ановуляцией, в большинстве случаев не сопровождается превышением нормы других двух (см. рис. 1Б). Данный факт свидетельствует в пользу гетерогенности этиологии обнаруженных эффектов у групп лиц, гиперчувствительных к определенным внешним факторам.
Заключение
Таким образом, установлено, что у женщин г. Сыктывкара, страдающих ановуляцией, в сравнении с аналогичными пациентками г. Белгорода повышена частота гиперандрогении, гиперкортицизма и гиперпролактинемии, а также средний уровень тестостерона, кортизола и пролактина в крови. Наблюдаемые изменения уровня кортизола у бесплодных женщин северного региона могут быть связаны с частым воздействием холодового стресса, в то время как гиперандрогения может быть вызвана влиянием сезонов с длинным и коротким световым днем. Самым выраженным изменением в гормональном статусе женщин г. Сыктывкара в сравнении с женщинами г. Белгорода является повышенная частота гиперпролактинемии, однако на данный момент возможные причины выявленных эффектов остаются неясными и требуют дальнейшего изучения. Очевидно, что при разработке профилактических рекомендаций, а также при диагностике и лечении бесплодия у женщин г. Сыктывкара и, возможно, других северных регионов, необходимо учитывать повышенную вероятность нарушения овуляции в результате гиперпролактинемии, гиперандрогении и гиперкортицизма.



