Мекониевый перитонит представляет собой асептическую воспалительную реакцию организма, возникающую вследствие перфорации кишечника с выходом мекония в брюшную полость [1]. Его частота составляет 1:3000–5000 живорожденных. В некоторых случаях происходит спонтанная регрессия воспалительного процесса и восстановление целостности кишки, в связи с чем после рождения клиническая картина заболевания в ряде случаев отсутствует. Поэтому истинная частота мекониевого перитонита в антенатальном периоде существенно выше, чем после рождения [2, 3].
Обычно мекониевый перитонит сопутствует или является следствием таких заболеваний, как атрезия тонкой кишки, мекониевый илеус, заворот кишок или инвагинация. Однако во многих случаях он бывает идиопатическим [4]. Установлено, что внутриутробная перфорация обычно происходит в тонком кишечнике (подвздошная кишка) [5], однако может вовлекаться и толстый кишечник [6].
Проведенный М.В. Медведевым и соавт. [2, 7] суммарный анализ 63 опубликованных случаев пренатальной диагностики этой патологии показал, что обструкция кишечника стала причиной внутриутробного перитонита в 70% наблюдений, кистозный фиброз – в 17%, внутриутробное инфицирование – в 15%. Средний срок диагностики составил 28 недель (18–38 недель).
Точность пренатальной диагностики мекониевого перитонита составляет по разным данным от 37,5 до 75% [8, 9].
В зависимости от распространенности воспалительного процесса в брюшной полости выделяют три типа внутриутробного перитонита: фиброадгезивный, генерализованный и кистозный [2, 10, 11].
Фиброадгезивный перитонит носит локальный характер, воспалительный процесс в подобных случаях локализуется в непосредственной близости от перфорационного отверстия и наложения фибрина прикрывают его. Это наиболее часто встречающаяся и легко протекающая форма заболевания и хирургическое лечение в подобных случаях обычно не требуется [11].
Генерализованная форма представляет собой воспаление брюшины нескольких анатомических областей. При этом отмечается развитие массивного спаечного процесса с образованием множественных кальцификатов (частицы мекония), нередко присоединяется асцит. В результате недостаточности фибропластических процессов не происходит отграничение патологического очага, вследствие чего меконий заполняет все отделы брюшной полости. Эта форма характерна для детей, у которых перфорация возникает на последних неделях внутриутробной жизни [2, 11].
Кистозный перитонит является наиболее тяжелой формой данного заболевания. Он возникает в результате отграничения области перфорационного отверстия или некротизированной петли кишки плотными фибринозными наложениями или соседними петлями кишечника с формированием различного размера псевдокист, в просвете которых определяется меконий. Псевдокиста, как правило, занимает правые отделы и центр брюшной полости, в то время как в левых ее отделах располагаются неизмененные петли тонкой и толстой кишки [11].
Согласно исследованию C. Hsu и соавт. [12] и О.И. Гусевой [8] частота фиброадгезивного перитонита составляет 25–45%, генерализованного – 20–25% и кистозного – 35–50%.
Установлено также, что мекониевый перитонит часто сопутствует кистозному фиброзу, вследствие перфорации кишечника при мекониевом илеусе [13].
В исследованиях, приведенных О.И. Гусевой [8], наиболее характерными эхографическими признаками внутриутробного перитонита стали асцит (60%), многоводие (60%), расширение петель кишечника (60%), кальцинаты в брюшной полости и псевдокисты.
G. Zangheri и соавт. [14] на основании анализа 69 случаев мекониевого перитонита попытались установить взаимосвязь между внутриутробными ультразвуковыми признаками этой патологии и постнатальным исходом. При этом они выделили 4 стадии патологического процесса. Стадия 0 – определяются единичные (изолированные) внутрибрюшные кальцинаты; стадия 1 – визуализируются множественные внутрибрюшные кальцинаты, которые сочетаются с асцитом, псевдокистами или расширенными петлями кишечника; стадия 2 – внутрибрюшные кальцинаты сочетаются с двумя вышеуказанными ультразвуковыми признаками; стадия 3 – определяются все ультразвуковые признаки. В результате этих исследований они пришли к заключению о возрастающей необходимости в проведении хирургического лечения при повышении стадии патологического процесса. J.J.Tseng и соавт. [15]
к наиболее значимым предикторам, определяющим необходимость постнатального оперативного вмешательства, относят стойкий асцит, наличие псевдокисты и расширение петель кишечника.
Несмотря на то что эхографическая картина у плодов с мекониевым перитонитом бывает различной, большинство авторов [2–4, 7, 8] склонны полагать, что наиболее характерным ультразвуковым признаком данной патологии являются кальцинаты брюшной полости. Иногда процесс образования кальцинатов может распространяться на грудную полость и мошонку плода. Ряд авторов считают наличие кальцинатов в мошонке наиболее важным признаком данной патологии, поскольку влагалищный отросток брюшины соединяет полость мошонки с перитонеальной полостью [4]. Частота обнаружения кальцинатов в брюшной полости варьирует в пределах 25–94,1% (в среднем 56%). В грудной клетке и мошонке они выявляются значительно реже [2].
При сочетании кистозного фиброза с мекониевым перитонитом характерно отсутствие внутрибрюшных кальцинатов. Существует мнение, что это связано с недостаточной выработкой панкреатических энзимов, необходимых для формирования кальцинатов [16].
Кистозный тип микониевого перитонита характеризуется наличием псевдокисты. Частота ее обнаружения варьирует в пределах 15,8–64,5% [2]. При ультразвуковом исследовании мекониальные псевдокисты имеют вид кистозных образований неправильной формы с утолщенными стенками. В их просвете может определяться детрит, а также перегородки, кальцинаты в различных сочетаниях. Для этого типа мекониевого перитонита характерен асцит [4].
При генерализованном типе внутриутробного перитонита обычно обнаруживается многоводие, асцит и множество кальцинатов в брюшной полости.
Фиброадгезивный тип характеризуется расширением петель кишечника [2].
Многоводие при мекониевом перитоните встречается в 10–64% случаев и обусловлено, как полагают, уменьшением заглатывания плодом вод в результате снижения перистальтики кишечника или развития его атрезии [2].
Дифференциальный диагноз внутриутробного перитонита проводят с некоторыми другими патологическими состояниями, имеющими сходную эхографическую картину. Так, асцит с кальцинатами может определяться при внутриутробной цитомегаловирусной инфекции и токсоплазмозе. Мекониальные псевдокисты необходимо дифференцировать с лимфангиомой, нейробластомой, гидрокольпосом, кистой яичника и тератомой [2, 11].
Поскольку меконий плода стерилен, то его попадание в брюшную полость не сопровождается бактериальным обсеменением [17]. Прогноз для плода при этом состоянии различен и зависит от выраженности основного патологического процесса и от наличия сопутствующих осложнений. У части плодов, имевших мекониевый перитонит, отмечается благоприятный исход и в послеродовом периоде не обнаруживается какой-либо видимой клинически патологии. J.J. Estroff и соавт. [18] приводят различные эхографические варианты мекониевого перитонита, которые разрешились без оперативного лечения. Это кальцинаты, анэхогенная киста в брюшной полости плода, состоящая из кишечного содержимого (псевдокиста), и асцит. Во всех случаях патологические эхографические признаки появились вначале II триместра беременности, а с 31-й недели беременности отмечалась их регрессия вплоть до полного исчезновения.
В исследованиях K. Dirkes и соавт. [19] при мекониевом перитоните операция после рождения ребенка потребовалась лишь в 22% случаях. Однако ряд авторов считает, что в большинстве наблюдений при развившемся внутриутробном перитоните все-таки требует хирургическое лечение. В частности, M.A. Foster и соавт. [3] сообщили об исходах данной патологии у 26 плодов. Из них 17 новорожденным потребовалось хирургическое лечение, 5 умерли, а 4 не нуждались в оперативном вмешательстве. Проведенный М.В. Медведевым [2] суммарный анализ 63 опубликованных случаев мекониевого перитонита показал, что хирургическое лечение имело место в 66,7%. В основном оно заключалось в резекции участка перфорированной кишки.
В начале 60-х годов летальность при данной патологии была крайне высокой и составляла более 80% [20]. В 80-е годы выживаемость увеличилась до 45–60% [21], в 90-е – до 38–90%, в 2000-е – до 80–89,5%. Полагают, что это связано не только с повышением уровня хирургической и анестезиологической техники и антибактериальной терапии, но и с ранней, в том числе пренатальной диагностикой этой патологии.
 По мнению Ю.Ф. Исакова и соавт. [11], выживаемость пациентов с мекониевым перитонитом зависит от формы заболевания, сроков постнатальной диагностики, степени доношенности ребенка и наличия сочетанных пороков развития. В целом прогноз при этом заболевании благоприятный – при фиброадгезивной форме выживают 90–100% детей, при генерализованной – 85–90% пациентов. Наихудший прогноз отмечен при кистозной форме, смертность при которой составляет 35–50%.
По мнению Ю.Ф. Исакова и соавт. [11], выживаемость пациентов с мекониевым перитонитом зависит от формы заболевания, сроков постнатальной диагностики, степени доношенности ребенка и наличия сочетанных пороков развития. В целом прогноз при этом заболевании благоприятный – при фиброадгезивной форме выживают 90–100% детей, при генерализованной – 85–90% пациентов. Наихудший прогноз отмечен при кистозной форме, смертность при которой составляет 35–50%.
Учитывая большую клиническую важность мекониевого перитонита, мы решили еще раз рассмотреть значение различных эхографических признаков этой патологии в отношении возможности установления тяжести данного заболевания и попытаться определить конечный прогноз для новорожденного.
Материал и методы исследования
Нами проведен анализ выявленных внутриутробно 34 случаев мекониевого перитонита за период с 2006 по 2014 гг. Первоначально для определения срока беременности, массы и роста плода измеряли его бипариетальный и лобно-затылочный размеры головы, межполушарный размер мозжечка, окружность живота, средний диаметр сердца, длину плеча, бедра, большеберцовой кости, стопы. Затем определяли локализацию и толщину плаценты. Детально изучали состояние внутренних органов и других анатомических образований плода. Особое внимание обращали на количество околоплодных вод.
Динамическое наблюдение за плодом осуществляли в течение всего периода гестации, а также после его рождения и хирургического лечения.
Ультразвуковое исследование производили при помощи приборов фирмы Siemens (Германия) и Aloka (Япония) с использованием трансабдоминального датчика частотой 3,5 МГц. Наряду с этим у всех пациенток проводилась допплерография и кардиотокография с использованием полностью автоматизированного кардиомонитора («Анализатор состояния плода») фирмы «Уникос» (Москва).
Результаты исследования
Пренатальный ультразвуковой диагноз мекониевного перитонита был поставлен всем плодам при первом же обращении в сроки от 22 до 38 недель, из них в сроках 22–26 недель беременности – у 11 (32,4%), в 27–38 недель – у 23 (67,6%).
Нами были выявлены 8 различных эхографических признаков данной патологии. Среди них спаечный гиперэхогенный конгломерат в кишечнике, утолщение и повышение эхогенности стенки кишечника, локальное небольшое расширение петель кишечника в одном из отделов живота до 0,6–0,8 см в средней трети беременности, выраженное расширение петель кишечника до 1,3–2,7 см, кальцинаты в брюшной и грудной полости, мошонке, наличие асцита со спайками, серозоцеле, мекониевая псевдокиста.
При эхографическом исследовании у плодов с мекониевым перитонитом мог выявляться как один, так и несколько эхографических признаков этой патологии. Так, в 5 наблюдениях выявлен один признак мекониевого перитонита, в 17 – два, в 10 – три, в 1 – четыре.
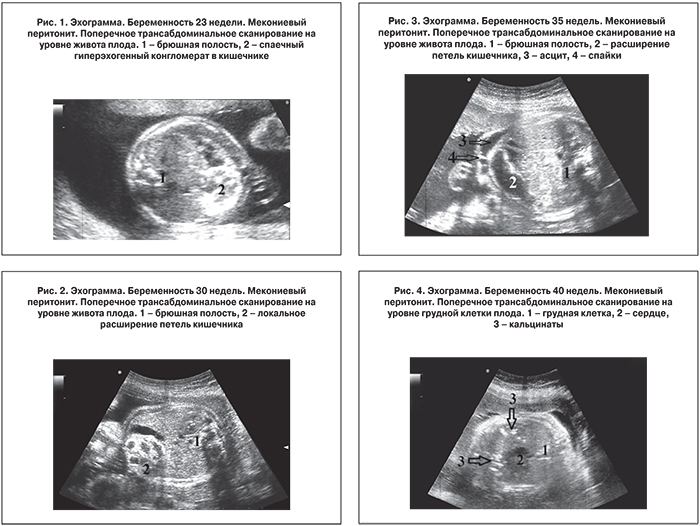
В 8 случаях в брюшной полости определялся спаечный гиперэхогенный конгломерат. На сканограммах он визуализировался как плотное неправильной формы гиперэхогенное небольших размеров образование, которое представляло собой зону перфорации с вовлечением в спаечный процесс органов брюшной полости (в основном кишечника) (рис. 1).
В 16 наблюдениях установлено утолщение стенки кишечника до 1–2 мм и повышение ее эхогенности. В 8 случаях отмечалось локальное расширение кишечника до 0,6–0,8 см в одном из отделов живота. Данный признак всегда сопровождался наличием утолщенной гиперэхогенной стенки кишки (рис. 2). В 10 наблюдениях отмечалось расширение петель кишечника от 1,3 до 2,7 см, также в сочетании с утолщением стенки кишечника и повышением ее эхогенности. У 8 плодов на эхограмме в брюшной и грудной полости определялись множественные кальцинаты, у одного кальцинаты выявлялись также и в мошонке (рис. 3, 4). У 7 плодов выявлен асцит и спайки (рис. 5). В 2 случаях диагностировано серозоцеле. При эхографии оно выявлялось как небольших размеров неправильной формы жидкостное образование с анэхогенным содержимым и тонкими стенками.
У 9 плодов внутриутробно диагностирована мекониальная псевдокиста. Ее диаметр варьировал в пределах 2,7–9 см, эхоструктура ее была различной. В 4 наблюдениях она представляла собой округлое преимущественно гипоэхогенное жидкостное образование, неоднородной эхоструктуры с наличием нитей фибрина, гиперэхогенных включений, толстой гиперэхогенной стенкой.
В 3 наблюдениях киста была средней или повышенной эхогенности, с неоднородным содержимым и утолщенной стенкой (рис. 6).
Живыми родились 32 (94%) ребенка. В двух случаях (6%) имела место недонашиваемость беременности в 23 и 27 недель. Мекониевый перитонит подтвержден при патологоанатомическом исследовании.
После рождения у 12 (37,5%) детей хирургического лечения не требовалось. Все дети этой группы родились в срок в 38–40 недель.
В хирургическом лечении нуждались 20 (62,5%) детей. Роды в срок произошли в 12 наблюдениях и в 3 случаях имели место преждевременные роды при сроке 32–36 недель. В 2 случаях их причиной явилась недонашиваемость беременности и в 1 – экстренное родоразрешение путем операции кесарева сечения, выполненное по показаниям со стороны плода. В данном случае при эхографии у плода в брюшной полости выявлялся асцит, локальное расширение петель кишечника, кальцинаты. Показатель состояния плода, по данным автоматизированной антенатальной кардиотокографии, составил 4,0, что свидетельствовало о резко выраженном его внутриутробном страдании. После рождения диагностирован острый внутриутробный перитонит.
Сопутствующие пороки развития в группе новорожденных нуждающихся в хирургическом лечении имели место у одного ребенка. При эхографии в брюшной полости у него определялась мекониальная киста диаметром 3,8 см, увеличенный в размере желудок и расширенный участок двенадцатиперстной кишки. Установлен также порок развития сердца и укорочение бедренной кости. В результате проведенного исследования был поставлен диагноз мекониевый перитонит, атрезия двенадцатиперстной кишки и высказано предположение о наличие синдрома Дауна. После рождения диагноз подтвердился.
Во время оперативных вмешательств у новорожденных выполнялись висцеролиз, иссечение некротизированного участка тонкой или толстой кишки, наложение анастомоза, вскрытие абсцесса, дренирование брюшной полости. Повторная операция по поводу развившегося спаечного процесса и кишечной непроходимости потребовалась в 4 случаях (20%).
В ходе оперативного лечения выявлено, что мекониевый перитонит в 10 (50%) случаях сочетался с атрезией тонкого кишечника, в 1 (2%) – с атрезией двенадцатиперстной кишки, в 2 (4%) – с внутриутробным заворотом петли кишки, в 1 (2%) – с незавершенным поворотом кишечника.
При сочетании мекониевого перитонита с атрезией тонкого кишечника во всех случаях отмечалось его расширение до 1,3–2,7 см и в 4 (40%) случаях выявлялась мекониевая киста.
Наряду с этим было установлено, что при мекониевом перитоните и внутриутробном завороте кишки, а также при незавершенном повороте кишечника во всех случаях помимо расширения кишки в брюшной полости выявлялся асцит и спайки.
Выживаемость новорожденных после операции составила 95%. В одном случае (5%) произошел летальный исход на 59-е сутки жизни у недоношенного ребенка, рожденного в 32 недели гестации. Внутриутробно при сроке 31 неделя у него была выявлена мекониевая киста диаметром 9 см. Во время операции установлена также перфорация толстого кишечника и внутриутробный перитонит. Произведено 2 повторные операции по поводу спаечного процесса и кишечной непроходимости. Причиной летального исхода явилась полиорганная недостаточность.
С целью установления взаимосвязи между ультразвуковыми признаками мекониевого перитонита и его постнатальным исходом нами был проведен ретроспективный анализ эхографических признаков этой патологии. Все исследуемые плоды были разделены на две группы. Первую составили 12 новорожденных, не нуждающихся в хирургическом лечении, вторую – 20, которым проводилось оперативное лечение. Из них в 10 наблюдениях мекониевый перитонит сочетался с атрезией кишечника.
Анализ данных литературы и наши собственные наблюдения позволили прийти к заключению, что в подавляющем большинстве случаев основные эхографические признаки мекониевого перитонита, требующие хирургического лечения – это позднее, в основном после 30 недель, выявление ультразвуковых признаков заболевания, проявляющееся в появление мекониевой кисты, выраженном расширении кишечника и наличие асцита со спайками. Частота оперативных вмешательств в подобных случаях достигала 100%.
Оперативное вмешательство в основном не производилось, по нашим данным в 83,4% случаев, при таких признаках мекониевого перитонита как раннее до 30 недель, проявление данного заболевания, небольшое расширение кишечника, наличие спаечного гиперэхогенного конгломерата в брюшной полости и серозоцеле.
Появление кальцификатов в брюшной полости несколько повышало неблагоприятный прогноз и частоту оперативных вмешательств.
Обсуждение
Мекониевый перитонит является редкой и серьезной патологией. Точность его диагностики колеблется в широких пределах от 37,5–75% до 100%. Срок его выявления варьирует от 22 до 38 недель и составляет в среднем 27–28 недель. Обращает на себя внимание, что в группе плодов, не требующих оперативного лечения, он выявлялся значительно раньше (в среднем в 28 недель), чем в группе, когда это лечение оказывается необходимым (33 недели).
Установлено, что частота выявления мекониевого перитонита в антенатальном периоде выше, чем после рождения ребенка. Последнее обусловлено тем, что в значительном числе случаев происходит регресс воспалительного процесса и восстановление целостности кишки. В связи с чем в наших исследованиях оперативное лечение потребовалось в 62,5% случаев, что согласуется с данными литературы.
Выполненные нами исследования показали, что внутриутробный перитонит у плода характеризуется значительным разнообразием эхографических признаков. В наших наблюдениях их число варьировало от 1 до 4 у одного плода. Это кальцинаты в брюшной и грудной полости, мошонке, локальное расширение петель кишечника в одном из отделов живота до 0,6–0,8 см, утолщение и повышение эхогенности стенки кишечника, наличие асцита со спайками, расширение петель кишечника до 1,3–2,7 см, серозоцеле, мекониевая псевдокиста, спаечный гиперэхогенный конгломерат кишечника.
К внутриутробным признакам мекониевого перитонита, которые всегда требовали хирургического лечения после рождения, мы отнесли позднее появление (после 30 недель) эхографических признаков этой патологии, выраженное расширение кишечника, наличие мекониевой кисты и асцита со спайками.
В группе плодов, у которых после рождения произошло самопроизвольное излечение, одним из характерных ультразвуковых признаков являлось выявление во II триметре беременности локального расширения петель кишечника до 0,6–0,8 см в сочетании с утолщенной и гиперэхогенной стенкой, наличие спаечного гиперэхогенного конгломерата и серозоцеле. В обеих группах можно было также наблюдать остаточные явления перенесенного мекониевого перитонита, проявлявшиеся кальцификатами в брюшной полости.
Послеоперационная выживаемость новорожденных в наших исследованиях была высокой и составила 95%. Это несколько выше данных, представленных в литературе (89,5%).
В заключении следует отметить, что мекониевый перитонит является редкой патологией плода, которая характеризуется разнообразием эхографических признаков и в целом имеет благоприятный прогноз, так как в ряде случаев может самопроизвольно регрессировать к моменту рождения ребенка. При обнаружении в брюшной полости плода мекониевой кисты, асцита, признаков атрезии кишечника после рождения возникает необходимость в хирургическом лечении.
Следовательно, представленные данные свидетельствуют о том, что эхография это ценный метод, применение которого не только с достаточно высокой точностью позволяет внутриутробно диагностировать мекниевый перитонит, но и способствует выбору наиболее рациональной тактики ведения и лечения больных с этой патологией.



