Изучение этиологии и патогенеза наружного генитального эндометриоза (НГЭ) по-прежнему актуально. Предстоит ответить на множество вопросов, чтобы улучшить качество жизни пациенток, в том числе купировать болевой синдром (БС) [1, 2], имеющийся почти в половине случаев НГЭ [3, 4].
Характер БС зависит от локализации эндометриоидных гетеротопий, распространенности, длительности заболевания и индивидуальных особенностей пациенток. Эндометриоз ассоциирован с дисменореей, глубокой диспареунией и циклической или нециклической тазовой болью. Наряду с этим, достаточно часто женщины сообщают о жалобах на проблемы с состоянием кишечника и мочевого пузыря [5]. К настоящему времени не удалось выделить эндометриоз-специфической боли; заболевание может протекать как бессимптомно, так и с единственным БС различной интенсивности, а также с их сочетаниями [1].
В БС, связанный с НГЭ, может быть вовлечена комбинация периферических сенсибилизаторов боли, включая различные хемокины и цитокины крови и перитонеальной жидкости. Кроме того, вероятно, задействованы центральные механизмы сенсибилизации, такие как структурные изменения головного мозга, вегетативной нервной системы и изменения в поведенческом и центральном ответе на патологическую стимуляцию [6–8].
В определении стадии НГЭ, возможности коррекции первичной симптоматики, необходимых и для лечения НГЭ, и психологической реабилитации пациенток рекомендовано акцентировать внимание на наличии жалоб на диспареунию с дифференцировкой поверхностной и глубокой диспареунии [9].
В большинстве исследований БС при НГЭ анализируют с использованием визуальной аналоговой шкалы (ВАШ), что является стандартом в исследовании субъективных болевых ощущений [10]. С целью определения стадии НГЭ перед оперативным лечением важен дифференцированный подход к диагностике боли [3]. Поскольку хроническая тазовая боль (ХТБ) может быть проявлением воспалительных заболеваний органов малого таза и ряда соматических патологий, необходима дифференцированная оценка боли при эндометриозе. По мнению экспертов Консенсуса [11], оценка БС при НГЭ должна производиться комплексно, несмотря на четкую симптоматическую и временную (цикличную) дифференцировку болевых ощущений.
Цель исследования – провести сравнительный статистический анализ БС у пациенток с НГЭ I–III стадий с акцентом на дисменорее, диспареунии и ХТБ.
Материалы и методы
Проведено клиническое описательное исследование 92 пациенток, прооперированных в период с 2014 по 2016 г. в государственных бюджетных учреждениях здравоохранения Новосибирской области, являющихся клиническими базами кафедры акушерства и гинекологии НГМУ – в Государственной Новосибирской областной клинической больнице и в Центре охраны здоровья семьи и репродукции. Критерии включения в исследование: показания к оперативному лечению в соответствии с клиническими рекомендациями [12], в том числе бесплодие, БС и наличие эндометриоидных кист яичников диаметром более 3 см, а также гистологически верифицированный НГЭ и информированное согласие пациентки. Критерии исключения: беременность, онкологическая патология, иммунодефицитные состояния, декомпенсированная экстрагенитальная патология.
Пациентки разделены на три репрезентативные по возрасту группы в зависимости от стадии НГЭ, согласно Классификации американского общества по проблемам фертильности [13], основанной на подсчете выраженных в баллах общей площади и глубины эндометриоидных гетеротопий: 1-я группа – 12 (13%) пациенток с НГЭ I стадии, 2-я группа – 60 (65%) пациенток с НГЭ II стадии, 3-я группа – 20 (22%) пациенток с НГЭ III стадии. Локализацию эндометриоидных очагов определяли при лапароскопии; операционный материал изучали светомикроскопически.
В контрольную группу вошли 90 пациенток аналогичного возраста, которым проводилась лапароскопия при обследовании в плане подготовки к вспомогательным репродуктивным технологиям (ВРТ).
Учитывая объем выборки, использовали методы непараметрической статистики. Для проверки нормальности распределений признаков использовали критерий Шапиро–Уилка. Для оценки различий между группами по исходным данным использовали U-критерий Манна–Уитни. Для анализа связи между значениями оценки БС (баллы ВАШ) и топографической локализацией гетеротопий использовали простой логистический регрессионный анализ. Для анализа связи между наличием (отсутствием) связи между проявлениями болевой симптоматики и анатомической локализацией очагов эндометриоза использовали множественную логистическую регрессию. Статистическая обработка данных проведена с использованием программного обеспечения Microsoft Excel 2019 и MedCalc Statistical Software version 18.9.1 (MedCalc Software bvba, Ostend, Belgium; http://www.medcalc.org; 2018), лицензированного авторами.
Результаты и обсуждение
Средний возраст пациенток с НГЭ 1-й, 2-й и 3-й групп варьировал от 29,88 до 30,70 года (30,16 (2,79) года), в контрольной группе – 29,70 (2,49) года, статистически значимые различия между всеми группами по возрасту отсутствовали (табл. 1).
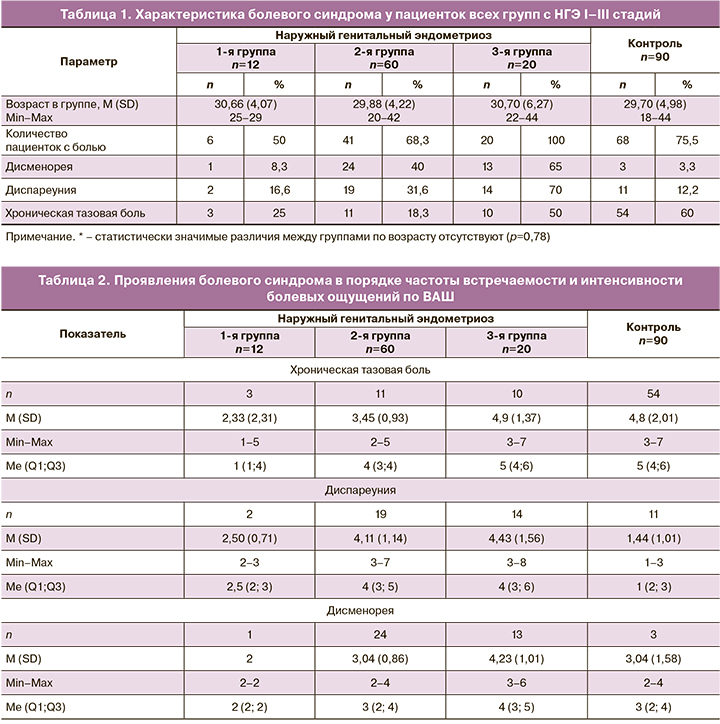
Наиболее частыми жалобами при НГЭ были хронические боли внизу живота и в пояснице, усиливающиеся в период менструации (табл. 1). В контрольной группе преобладала не связанная с менструальным циклом и половой близостью ХТБ. По данным [2, 3], не связанные с менструальным циклом боли не характерны для НГЭ, но могут встречаться при выраженном спаечном процессе в брюшной полости и малом тазу.
В 3-й группе с НГЭ III стадии частота встречаемости ХТБ составила 50% (табл. 2), что может свидетельствовать о прогрессировании заболевания и переходе в инфильтративную стадию.
Диспареуния как компонент БС занимала 2-е место по частоте встречаемости (табл. 2). По классификации диспареунии при эндометриозе и отсутствии сопутствующей патологии [9], это в основном диспареуния I стадии – первичная глубокая диспареуния. При сравнении 1-й и 2-й групп пациенток (или стадий НГЭ) отмечены статистически значимое возрастание во 2-й группе как частоты встречаемости, так и более чем двукратный рост показателей интенсивности болевых ощущений по ВАШ.
В отличие от глубокой, поверхностная диспареуния (вестибулодиния) встречается при эндометриозе крайне редко (в спорадических случаях эндометриоза вульвы). Однако при наличии глубокой диспареунии поверхностная наблюдается в большем количестве случаев как сопутствующая за счет центральной гиперчувствительности. По данным [9], нет однозначного ответа на вопрос, существует ли прямая зависимость стадии эндометриоза от оценки интенсивности диспареунии по ВАШ: среди наших пациенток с I стадией НГЭ встречалась оценка диспареунии по ВАШ в 7 баллов, а пациентки с III стадией НГЭ могли оценивать боль по ВАШ лишь до 5 баллов.
Отмечено статистически значимое возрастание болезненности менструаций по мере прогрессирования заболевания. Как известно, интенсивность болевых ощущений может значительно варьировать в разные менструальные циклы от дискомфорта, не требующего приема обезболивающих средств, до картины острого живота, приводящей к госпитализации и экстренной операции [3].

Проанализирована зависимость наличия и выраженности БС при различных локализациях эндометриоидных гетеротопий (табл. 3).
С целью выделения значимости отдельного БС для анатомической локализации очагов эндометриоза была создана множественная логистическая регрессионная модель с тремя переменными (табл. 4).
Нас интересовала возможность определения увеличения вероятности анатомической локализации очага эндометриоза в зависимости от наличия или отсутствия определенной болевой симптоматики. Переменной отклика здесь является наличие или отсутствие очага эндометриоза конкретной локализации. В качестве факторов риска (предикторных переменных) использованы данные о наличии или отсутствии болевой симптоматики (дисменорея, диспареуния, синдром ХТБ).
По данным, приведенным в табл. 4, наличие дисменореи увеличивает вероятность рецидивирующей эндометриомы яичника в 25,58 раза (95% ДИ 1,76–44,81), двусторонней эндометриомы – в 43,82 раза (95% ДИ 1,54–56,17, очагового эндометриоза яичников – в 9,12 раза (95% ДИ 1,09–13,01), эндометриоза широких маточных связок – в 5,31 раза (95% ДИ 0,91–7,81), эндометриоза брюшины малого таза – в 28,5 раза (95% ДИ 4,10–35,16).
Наличие диспареунии увеличивает вероятность двусторонней эндометриомы яичников в 3,60 раза (95% ДИ 0,03–4,54), очагового эндометриоза яичников – в 4,26 раза (95% ДИ 0,17–6,11), эндометриоза широких маточных связок – в 49,90 раза (95% ДИ 2,63–56,02), эндометриоза брюшины малого таза – в 106,7 раза (95% ДИ 17,17–232,01).
Наличие синдрома ХТБ увеличивает вероятность двусторонней эндометриомы яичников в 5,58 раза (95% ДИ 0,22–7,14), очагового эндометриоза яичников – в 6,05 раза (95% ДИ 0,45–9,95), эндометриоза широких маточных связок – в 11,82 раза (95% ДИ 2,33–19,12), эндометриоза брюшины малого таза – в 102,51 раза (95% ДИ 7,19–22,09).
Таким образом, наличие болевой симптоматики является значимым признаком для прогнозирования некоторых локализаций эндометриоидных очагов.
Далее изучали зависимости между субъективной оценкой болевых ощущений по ВАШ и локализацией эндометриоидных гетеротопий, используя простой логистический регрессионный анализ (табл. 5). Изучение зависимости между оценкой по ВАШ и локализацией рекомендуют использовать в диагностике для определения тяжести и стадийности заболевания [8].
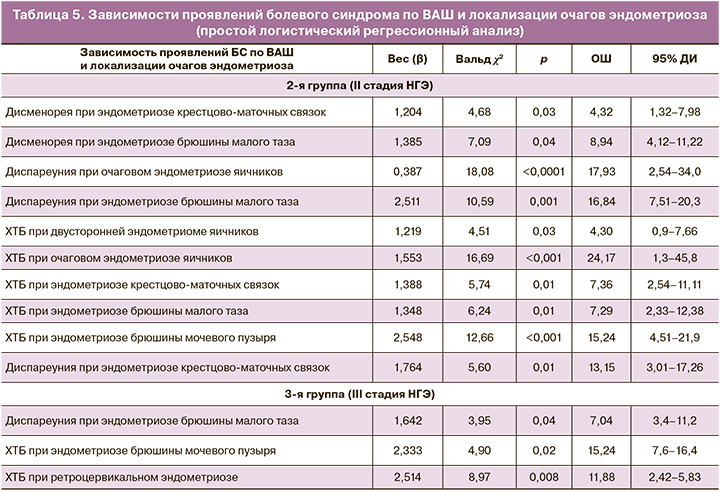
Исследовалась взаимосвязь между абсолютным значением болевых ощущений по ВАШ для определенного БС, которое являлось предикторной переменной в плане прогнозирования роста вероятности наличия очага эндометриоза конкретной анатомической локализации (бинарная категориальная переменная).
Увеличение оценки болевых ощущений по ВАШ на 1 балл увеличивает вероятность эндометриоза крестцово-маточных связок в 4,32 раза (95% ДИ 1,32–7,98).
Выявлены статистически значимые зависимости между выраженностью болевой симптоматики и топографией очагов эндометриоза: во 2-й группе выявлена взаимосвязь между ростом субъективной оценки диспареунии по ВАШ и увеличением вероятности эндометриоза брюшины малого таза (при увеличении оценки по ВАШ на 1 балл вероятность эндометриоза брюшины малого таза увеличивается в 16,84 раза (95% ДИ 7,51–20,83), ХТБ и очаговым эндометриозом яичников – в 24,17 раза (95% ДИ 1,3–45,8), ХТБ и эндометриозом брюшины мочевого пузыря – в 15,24 раза (95% ДИ 4,51–21,9).
В 3-й группе выявлена взаимосвязь между ростом субъективной оценки диспареунии по ВАШ и увеличением вероятности эндометриоза брюшины малого таза (при увеличении оценки по ВАШ на 1 балл вероятность эндометриоза брюшины малого таза увеличивается в 7,04 раза (95% ДИ 3,4–11,2)); аналогично для ХТБ и эндометриоза брюшины мочевого пузыря – в 15,24 раза (95% ДИ 7,6–16,4), а также для ХТБ при ретроцервикальном эндометриозе – в 11,78 раза (95% ДИ 2,42–15,83).
Не было получено данных о взаимосвязи между оценкой выраженности БС по ВАШ и локализацией очагов эндометриоза в 1-й группе пациенток. Это связано как с субъективностью метода, так и с тем, что преобладающей жалобой обратившихся пациенток с I стадией НГЭ было бесплодие, а не болевые ощущения.
Во 2-й группе статистически значимая зависимость между локализацией и оценкой по ВАШ существует в сочетании диспареунии при эндометриозе брюшины малого таза (p<0,001), ХТБ и очагового эндометриоза яичников (p<0,001) и ХТБ при эндометриозе брюшины мочевого пузыря (p=0,005).
В 3-й группе зависимость между интенсивностью болевых ощущений по ВАШ и локализацией очага прослеживалась в сочетании диспареунии и эндометриоза крестцово-маточных связок (p=0,04), диспареунии и эндометриоза брюшины малого таза (p=0,02) и ХТБ при ретроцервикальном эндометриозе (p=0,008).
Болевой синдром в 1-й группе пациенток (НГЭ I стадии) манифестировал в 50% случаев, во 2-й – в 68,3%, в 3-й – в 100% случаев, что свидетельствует об увеличении роли БС при прогрессировании заболевания. Отмечается статистически значимый рост количества пациенток с диспареунией (16,6–31,6 – 70%) и дисменореей (8,3–40 – 65%). При анализе ХТБ 1-я группа пациенток статистически значимо не отличалась от 2-й (р=0,48), что указывает на равную субъективную значимость тазовых болей при I и II стадиях НГЭ. Не выявлены статистически значимые различия по наличию ХТБ между 3-й и контрольной группами пациенток, что свидетельствует о сходстве клинической картины за счет поражения брюшины при НГЭ и последующем развитии спаечного процесса.
В 1-й группе преобладали пациентки с моносимптомными жалобами (41,6%), во 2-й и 3-й группах отмечался статистически значимый рост пациенток с двумя локализациями болевой симптоматики (8,3–36,6 – 55%). Во 2-й и 3-й группах у 15% пациенток отмечались все три проявления БС. По комбинации проявлений БС 1-я группа не отличалась от контрольной. Выявлен статистически значимый рост оценки болевых ощущений по ВАШ при наличии ХТБ (2,33 (1,44)→3,45 (0,93)→4,9 (1,37)) в зависимости от стадии НГЭ, однако различия между 3-й и контрольной группами отсутствуют, что также свидетельствует о сходстве клинических проявлений поражения брюшины и спаечного процесса.
Не отмечено статистически значимых различий при оценке диспареунии по ВАШ между 2-й и 3-й группами.
Тем не менее уточнение локализации эндометриоидных очагов с оценкой диспареунии по ВАШ выявляет следующую закономерность. Отмечен статистически значимый рост оценки дисменореи по ВАШ в зависимости от стадии НГЭ (2→3,04 (0,85)→4,23 (1,55)). В контрольной группе не было достаточно случаев для сравнения.
При оценке результатов патоморфологического исследования выявлено преобладание во всех группах эндометриоза крестцово-маточных связок (83,3→50→80%) и эндометриоза брюшины малого таза (75→65→85%). Во 2-й и 3-й группах преобладала эндометриома яичника (96,6 и 95%, в том числе рецидивирующая эндометриома – 80%), являющаяся классифицирующим признаком.
Заключение
Подтверждено, что БС при НГЭ прогрессирует по мере увеличения стадии заболевания с присоединением новой болевой симптоматики к уже существующей, а также с нарастанием оцениваемой по ВАШ степени интенсивности болевых ощущений. Специфичных для конкретной стадии НГЭ проявлений БС и их комбинаций не выявлено.
Среднее качество построенных регрессионных моделей (42–61%) не позволяет в полной мере использовать анализ наличия болевых ощущений для локализации очагов. В рамках созданной регрессионной модели зависимость между субъективной оценкой болевых ощущений по ВАШ и локализацией очагов эндометриоза носит эпизодический характер, однако в нашем исследовании она доказана для диспареунии при эндометриозе брюшины малого таза и крестцово-маточных связок (р=0,001), а также для ХТБ при очаговых поражениях брюшины мочевого пузыря (р<0,001), яичников (р<0,001) и ретроцервикальном эндометриозе (р=0,008).
ХТБ является одним из ведущих проявлений болевого синдрома при НГЭ II и III стадий из-за очаговых поражений брюшины малого таза и развивающегося рубцово-спаечного процесса.
Диспареуния (наличие и интенсивность) является сильно выраженным признаком при наличии (распространенности) эндометриоза брюшины малого таза и крестцово-маточных связок, что имеет прогностическое значение при выработке тактики обследования и планировании оперативного вмешательства.



