1) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова» Министерства здравоохранения Российской Федерации, Москва, Россия
2) ФГБУ «Национальный медицинский исследовательский центр сердечно-сосудистой хирургии им. А.Н. Бакулева» Министерства здравоохранения Российской Федерации, Москва, Россия
Актуальность: Врастание плаценты является весьма грозным осложнением беременности, значимо увеличивающим показатели материнской заболеваемости и смертности. Внедрение в течение последних десятилетий органосохраняющих оперативных методик при врастании плаценты позволило избежать гистерэктомии у значительного числа женщин. Однако до настоящего момента возможности повторной реализации репродуктивной функции у данной группы пациенток изучены не были.
Результаты: В данной работе представлен анализ течения и исходов беременности у пациенток после органосохраняющих операций при морфологически подтвержденном врастании плаценты. За период наблюдения 2014—2021 гг. зафиксировано наступление 10 беременностей у 9 пациенток, перенесших органосохраняющие операции по поводу аномальной инвазии плаценты. Только у 1 пациентки была диагностирована беременность в рубце и проведено оперативное прерывание в сроке
9 недель. У1 пациентки двукратно произошло самопроизвольное прерывание беременности на малом сроке. Несмотря на осложненный акушерско-гинекологический анамнез пациенток и высокую частоту развития осложнений: по 2 случая самопроизвольного прерывания беременности, преэклампсии и задержки роста плода, 6 беременностей завершились рождением живого ребенка, включая 5 случаев планового оперативного родоразрешения в ФГБУ «НМИЦ АГиП им. академика В.И. Кулакова» Минздрава России и 1 случай оперативного родоразрешения в экстренном порядке в сроке 33 недели по месту проживания пациентки по поводу кровотечения и подозрения на несостоятельность рубца. У 1 пациентки неосложненная беременность прогрессирует на момент публикации исследования.
Заключение: По результатам пилотного исследования, посвященного изучению особенностей течения
беременность
врастание плаценты
метропластика
органосохраняющие операции
Реализация репродуктивной функции — естественная потребность человечества. Органоуносящие операции являются прямой преградой для продолжения рода, серьезной медицинской, социальной и демографической проблемой [1]. Врастание плаценты (placenta accreta spectrum) — одна из ведущих причин гистерэктомий у пациенток репродуктивного возраста во всем мире, частота которой, согласно последним данным, составляет около 0,17% (1:588) и неуклонно возрастает [2, 3] по причине «катастрофического» роста частоты кесарева сечения, являющегося одним из главных факторов риска аномалий прикрепления и врастания плаценты в область рубца на матке [4, 5]. Более половины операций, проводимых в мире при врастании плаценты, заканчиваются гистерэктомией, что являлось финалом репродуктивной функции [6, 7] до появления в последние годы возможностей по трансплантации матки [8, 9], которая, несмотря на быстрое развитие методики, все еще не является рутинной операцией, находясь преимущественно в стадии разработки метода [10].
Значительно большие шансы на сохранение нормальной менструальной и репродуктивной функций у пациенток с врастанием плаценты представляют инновационные органосохраняющие хирургические техники — донное кесарево сечение с проведением метропластики: иссечения зоны аномальной инвазии плаценты [11, 12], которые проводятся в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России (далее — НМИЦ АГП им. акад. В.И. Кулакова) с 2014 г. Развитие подобных оперативных техник стало возможным благодаря современным запатентованным методикам хирургического гемостаза, таким как двусторонняя перевязка внутренних подвздошных артерий, временная окклюзия общих подвздошных артерий и комплексный компрессионный гемостаз [13, 14].
В настоящий момент в Национальном центре проведено 393 органосохраняющие операции при врастании плаценты у беременных из разных регионов России. Несмотря на широкую географию проживания пациенток, сотрудниками Центра продолжается контроль за состоянием их здоровья не только в раннем, но и в отдаленном послеоперационном периоде, включая наблюдение за течением и родоразрешение при последующих беременностях. Последнее является крайне актуальной задачей вследствие недостаточности накопленного мирового опыта по ведению и родоразрешению женщин после врастания плаценты и органосохраняющих операций при предыдущих беременностях [15—17].
Результаты
Ввиду удаленности регионов имеются определенные сложности в определении точного количества последующих беременностей после органосохраняющего лечения и метропластики при врастании плаценты. Мы проанализировали течение и исходы беременностей у пациенток после органосохраняющих операций при морфологически подтвержденном врастании плаценты, проведенных в НМИЦ АГП им. акад. В.И. Кулакова. Исследование было одобрено Этическим комитетом Центра.
Нами проведен анализ клинических, анамнестических данных, результатов инструментальных и лабораторных исследований 9 пациенток, которые повторно забеременели после метропластики при патоморфологически подтвержденном врастании плаценты, анализ медицинских карт 6 новорожденных. Ультразвуковые исследования проводились на системах экспертного класса Voluson S6 Expert (GE Healthcare, Австрия) и SAMSUNG MEDISON WS80A (Samsung Medison, Южная Корея) с использованием 3D/4D трансабдоминального конвексного мультичасточного (2—8 MHz) и 3D/4D внутрипо- лостного мультичастотного (5—13 MHz) датчиков (рис. 1). Фрагменты ткани плаценты и миометрия были фиксированы в течение 24 ч в забуференном растворе 10% формалина. На серийных парафиновых срезах было проведено гистологическое (окраска гематоксилином и эозином) и пикрофуксином по Ван Гизону окрашивание (в желтый цвет окрашивается мышечная ткань, в красный — соединительная).
За период с 2014 по 2021 гг. сведения о наступлении беременности поступили от 9 пациенток, перенесших органосохраняющие операции по поводу аномальной инвазии плаценты, клинико-анамнестические характеристики которых представлены в таблице 1. Осложненный соматический анамнез, включая хроническую артериальную гипертензию, сахарный диабет, анемию беременных, заболевания почек, печени, сердца и сосудов, бронхиальную астму, встречался у 5 пациенток.
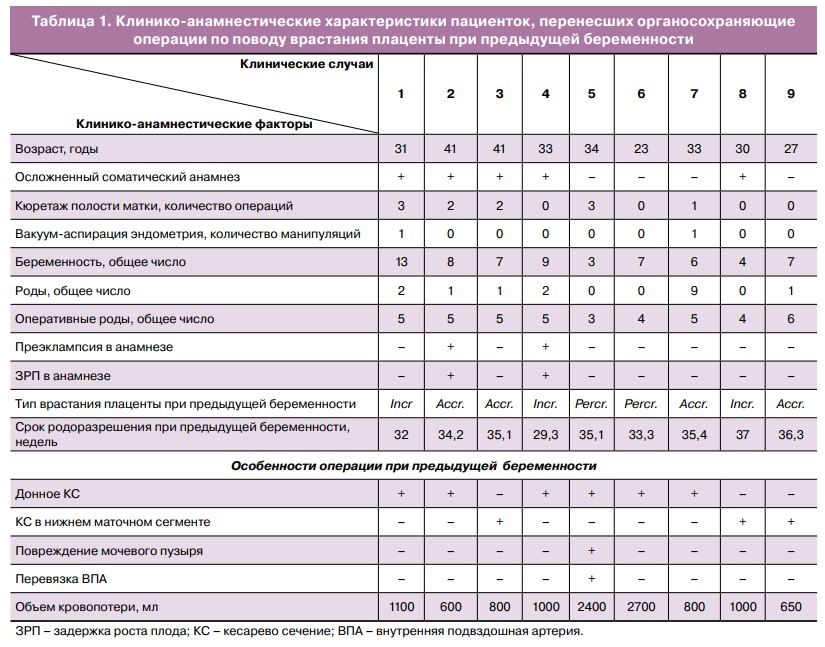
Обращает на себя внимание высокий паритет у данной группы пациенток: только у 1 пациентки настоящая беременность была 3-й, у 5 пациенток в анамнезе было от 4 до 7 беременностей, у 3 пациенток — от 8 до 13 беременностей и осложненный акушерско-гинекологический анамнез.
Всего в группе исследования зафиксировано 10 беременностей, особенности течения и исходы которых представлены в таблице 2.
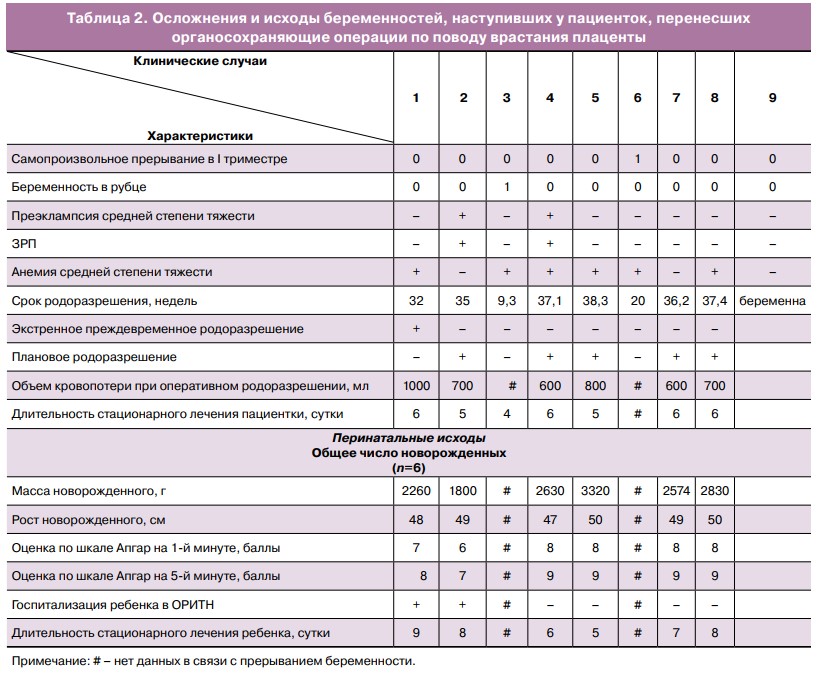
Повторная беременность наступила через 1 год после органосохраняющей операции у 5 пациенток, у 3 пациенток — через 2 года и у 1 пациентки — через 3 года.
Только у 1 пациентки была диагностирована беременность в рубце и проведено оперативное прерывание в сроке 9 недель. У 1 пациентки за время наблюдения наступило 2 беременности, завершившиеся самопроизвольным прерыванием на сроках 5 и 20 недель. Одна пациентка имеет прогрессирующую неосложненную беременность на момент публикации исследования, срок беременности — 16 недель.
Из 6 завершившихся родами беременностей в 1 случае оперативное родоразрешение в экстренном порядке в сроке 33 недели было произведено по месту проживания пациентки по поводу кровотечения и подозрения на несостоятельность донного рубца. Амбулаторное наблюдение за течением беременности у 5 пациенток проводилось в НМИЦ АГП им. акад. В.И. Кулакова. За время наблюдения у 2 пациенток были диагностированы преэклампсия средней степени тяжести и поздняя задержка роста плода, но ни у одной из пациенток не было выявлено клинических и ультразвуковых признаков несостоятельности рубца и врастания плаценты (рис. 1).

Все 5 пациенток были родоразрешены в 37—38 недель беременности в плановом порядке в НМИЦ АГП им. акад. В.И. Кулакова (рис. 2). При оперативном родоразрешении не было выявлено клинических признаков несостоятельности рубца (рис. 2Б).

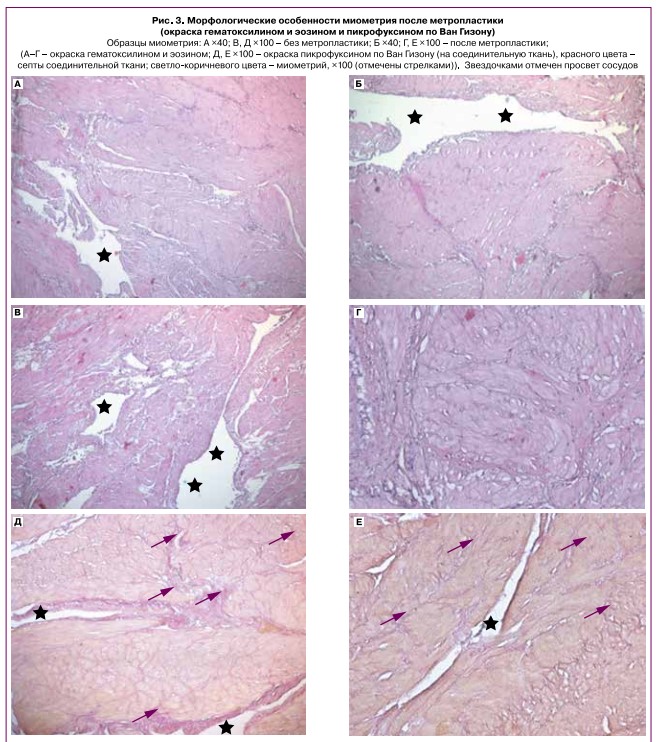
Было проведено гистологическое исследование образцов миометрия нижнего сегмента матки после метропластики, с окраской гематоксилином и эозином, взятых после кесарева сечения, и сопоставлено с образцами миометрия, взятых из зоны вне области врастания и плотного прикрепления, где метропластика не проводилась. Миометрий в области метропластики без признаков истончения и дефектов (рис. 3), разделен тонкими прослойками соединительной ткани, что подтверждают данные при окрашивании пикрофуксином по Ван Гизону для выявления соединительной ткани (рис. 3); присутствовали кровеносные сосуды различного диаметра, стенка их не утолщена. Данная гистологическая картина соответствует неосложненной беременности, без значимых нарушений архитектоники ткани. Гистологическое исследование миометрия в области ранее проведенной метропластики подтвердило, что его структура сопоставима с миометрием без врастания плаценты (рис. 3). Таким образом, образцы миометрия после метропластики с восстановлением целостности стенки матки соответствуют миометрию с правильной архитектоникой гладкомышечных волокон, умеренным количеством сосудов, количество соединительной тка значимо не увеличено, признаки вра ания и плотного прикрепления отсутствуют, т.е. миометрий был сопоставим с миометрием без врастания плаценты. Послеоперационный период протекал без осложнений во всех случаях.
Заключение
По результатам данного пилотного исследования особенностей течения 10 беременностей, наступивших у 9 пациенток, перенесших органосохраняющие операции при морфологически подтвержденном врастании плаценты при предыдущей беременности, установлено, что повторная патологическая инвазия хориона в область рубца встретилась у 1 пациентки. Из 6 беременностей, закончившихся родами, абсолютное большинство пациенток были родоразрешены в плановом порядке и не имели геморрагических осложнений, клинических и гистологических признаков несостоятельности миометрия. Несмотря на осложненный акушерско- гинекологический анамнез данной группы пациенток и высокую частоту развития осложнений: самопроизвольное прерывание, преэклампсия, задержка роста плода, анемия, у 6 пациенток произошло рождение живых жизнеспособных детей. Необходимо проведение дальнейших исследований для оценки факторов, влияющих на развитие осложнений, разработки прогностических алгоритмов и методов улучшения сходов беременностей у пациенток после метропластики.
- Сухих Г.Т., Стеняева Н.Н. Репродукция и сексуальность. Акушерство и гинекология. 2014; 7: 4-8.
- De Mucio B., Serruya S., Aleman A., Castellano G., Sosa C.G. A systematic review and meta-analysis of cesarean delivery and other uterine surgery as risk factors for placenta accreta. Int. J. Gynaecol. Obstet. 2019; 147(3): 281-91. https://dx.doi.org/10.1002/ijgo.12948.
- Poder L., Weinstein S., Maturen K.E., Feldstein VA., Mackenzie D.C., Oliver E.R. et al.; Expert Panel on Women’s Imaging. ACR Appropriateness criteria® placenta accreta spectrum disorder. J. Am. Coll. 2020; 17(5, Suppl.): S207-14. https://dx.doi.org/10.1016/j.jacr.2020.01.031.
- Morlando M, Buca D., Timor-Tritsch I., Cali G., Palacios-Jaraquemada J., Monteagudo A. et al. Reproductive outcome after cesarean scar pregnancy: A systematic review and meta-analysis. Acta Obstet. Gynecol. Scand. 2020; 99(10): 1278-89. https://dx.doi.org/10.1111/aogs.13918.
- Wei J., Dai Y., Wang Z, Gu N., Ju H., Xu Y. et al. Intrauterine double-balloon tamponade vs gauze packing in the management of placenta previa: A multicentre randomized controlled trial. Medicine (Baltimore). 2020; 99(7): e19221. https://dx.doi.org/10.1097/MD.0000000000019221.
- Timmermans S., van Hof A.C., Duvekot J.J. Conservative management of abnormally invasive placentation. Gynecol. Surv. 2007; 62(8): 529-39. https://dx.doi.org/10.1097/01.ogx.0000271133.27011.05.
- Hecht J.L., Baergen R., Ernst L.M., Katzman P.J., Jacques S.M., Jauniaux E. et al. Classification and reporting guidelines for the pathology diagnosis of placenta accreta spectrum (PAS) disorders: recommendations from an expert panel. Mod. Pathol. 2020; 33(12): 2382-96. https://dx.doi.org/10.1038/s41379-020-0569-1.
- Brannstrom M, Dahm Kahler P, Greite R., Molne J., Diaz-Gara'a C., Tullius S.G. Uterus Transplantation: a rapidly expanding field. 2018; 102(4): 569-77. https://dx.doi.org/10.1097/TP.0000000000002035.
- Tardieu A., Dion L, Collinet P, Ayoubi J.M., Garbin O., Agostini A. et al.; CNGOF French Uterus Transplantation Committee (CETUF). Uterus transplantation: Which indications? J. Gynecol. Obstet. Hum. Reprod. 2019; 48(1): 7-8. https://dx.doi.org/10.1016/j.jogoh.2018.10.003.
- Брэннштром М., Курцер М.А., Полстяной А.М., Губарев К.К. Трансплантация матки — современное состояние проблемы в мире (обзор литературы). Проблемы репродукции. 2019; 25(5): 15-21.
- Шмаков РГ, Пирогова М.М., Васильченко О.Н., Чупрынин В.Д., Пырегов А.В., Ходжаева З.С., Клименченко Н.И., Федорова ТА., Ежова Л.С., Быченко В.Г, Бойкова Ю.В. Органосохраняющие операции при аномальной инвазии плаценты (5-летний опыт Национального медицинского исследовательского центра акушерства, гинекологии и перинатологии имени академика В.И. Кулакова). Доктор.Ру. 2019; 11: 29-34.
- Шмаков Р.Г., Пирогова М.М., Васильченко О.Н., Чупрынин В.Д., Ежова Л. С. Хирургическая тактика при врастании плаценты с различной глубиной инвазии. Акушерство и гинекология. 2020; 1: 78-82.
- Shahin A.Y., Farghaly T.A., Mohamed S.A., Shokry M., Abd-El-Aal D.E.M., Youssef M.A. Bilateral uterine artery ligation plus B-Lynch procedure for atonic postpartum hemorrhage with placenta accreta. Int. J. Gynaecol. Obstet. 2010; 108(3): 187-90. https://dx.doi.org/10.1016/j.ijgo.2009.08.035.
- Виницкий А.А., Шмаков РГ, Чупрынин В.Д. Сравнительная оценка эффективности методов хирургического гемостаза при органосохраняющем родораз- решении у пациенток с врастанием плаценты. Акушерство и гинекология. 2017; 7: 68-74.
- Roeca C., Little S.E., Carusi D.A. Pathologically diagnosed placenta accreta and hemorrhagic morbidity in a subsequent pregnancy. Gynecol. 2017; 129(2): 321-6. https://dx.doi.org/10.1097/AOG.0000000000001843.
- Baldwin H.J., Nippita T.A., Torvaldsen S., Ibiebele I., Ford J.B., Patterson J.A. Outcomes of subsequent births after placenta accreta spectrum. Gynecol. 2020; 136(4): 745-55. https://dx.doi.org/10.1097/AOG.0000000000004051.
- Vinograd А., WainstockT., MazorM., Mastrolia S.A., Beer-WeiselR., Klaitman V., Erez O. A prior placenta accreta is an independent risk factor for post-partum hemorrhage in subsequent gestations. Eur. J. Obstet. Gynecol. Reprod. Biol. 2015; 187: 20-4. https://dx.doi.org/10.1016/j.ejogrb.2015.01.014.
Поступила 29.11.2021
Принята в печать 14.12.2021
Михеева Александра Андреевна, аспирант, НМИЦ АГП им. акад. В.И. Кулакова Минздрава России, +7(495)438-30-47,
shuratora@mail.ru, https://orcid.org/0000-0002-8159-6373, 117997, Россия, Москва, ул. Академика Опарина, д. 4.
Шмаков Роман Георгиевич, д.м.н., профессор, директор Института акушерства, НМИЦ АГП им. акад. В.И. Кулакова Минздрава России, Москва, Россия, +7(495)438-72-00,
r_shmakov@oparina4.ru, https://orcid.org/0000-0002-2206-1002, 117997, Москва, ул. Академика Опарина, д. 4.
Рогачевский Олег Владимирович, д.м.н., заведующий отделением экстракорпоральных методов лечения и детоксикации, профессор кафедры анестезиологии и реаниматологии, НМИЦ АГП им. акад. В.И. Кулакова Минздрава России, +7(495) 438-71-35,
о_rogachevskiy@oparina4.ru, https://orcid.org/0000-0002-4332-430X, 117997, Россия, Москва, ул. Академика Опарина, д. 4.
Ярыгина Тамара Александровна, к.м.н., врач ультразвуковой диагностики Перинатального кардиологического центра, научный сотрудник, Национальный медицинский исследовательский центр сердечно-сосудистой хирургии им. А.Н. Бакулева, +7(495)414-78-75,
tamarayarygina@gmail.com, 0000-0001-6140-1930, 121552, Россия, Москва, Рублевское шоссе, д. 135.
Низяева Наталья Викторовна, к.м.н., в.н.с. 2-го патологоанатомического отделения, НМИЦ АГП им. акад. В.И. Кулакова Минздрава России, +7(926)248-28-93,
niziaeva@gmail.com, https://orcid.org/0000-0001-5592-5690, SPIN 9893-2630, 117997, Россия, Москва, ул. Академика Опарина, д. 4.
Амирасланов Эльрад Юсифович, к.м.н., заведующий акушерским отделением, НМИЦ АГП им. акад. В.И. Кулакова Минздрава России, +7(495)438-30-47,
eldis@mail.ru, https://orcid.org/0000-0001-5601-1241, 117997, Россия, Москва, ул. Академика Опарина, д. 4.
Вклад авторов: Михеева А.А., Ярыгина Т.А., Шмаков Р.Г., Рогачевский О.В. — концепция и дизайн исследования; Михеева А.А., Ярыгина Т.А., Низяева Н.В., Амирасланов Э.Ю. - сбор и обработка материала, написание текста; Михеева А.А., Ярыгина Т.А., Амирасланов Э.Ю. — обработка данных; Шмаков Р.Г., Рогачевский О.В. — редактирование.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов.
Финансирование: Исследование проводилось без дополнительного финансирования.
Согласие пациентов на публикацию: Пациентки подписали информированное согласие на публикацию своих данных и изображений.
Обмен исследовательскими данными: Данные, подтверждающие выводы этого исследования, доступны по запросу у автора, ответственного за переписку, после одобрения ведущим исследователем.
Для цитирования: Михеева А.А., Шмаков Р.Г., Рогачевский О.В., Ярыгина Т.А., Низяева Н.В., Амирасланов Э.Ю. Возможности сохранения репродуктивной функции у женщин после органосохраняющих операций при врастании плаценты.
Акушерство и гинекология. 2022; 1:90-96
https://dx.doi.Org/10.18565/aig.2022.1.90-96








