Удовлетворенность женщины процессом рождения ребенка и качеством жизни после родов приобретают все большее значение в современной акушерской помощи. Роды являются сложным процессом для рождающегося плода и матери. Поэтому после появления ребенка специалисты нередко констатируют наличие различных родовых травм и послеродовых нарушений у роженицы и новорожденного.
Мышцы тазового дна (МТД) подвергаются значительному растяжению во время вагинальных родов. Чрезмерное их перерастяжение может привести к отрыву мышцы от места прикрепления. Повреждение m. puborectalis является наиболее распространенным последствием вагинальных родов. Данная мышца достигает такой степени растяжения, что в 13–36% случаев у первородящих женщин происходит отрыв m. puborectalis от нижней ветви лобковой кости. Таким образом, роды через естественные родовые пути – наиболее значимый фактор риска для развития нарушений со стороны тазового дна, таких как недержание мочи и кала, пролапса тазовых органов (ПТО) [1]. Связь между повреждением мышцы и дальнейшим развитием ПТО описана и известна, но зачастую этот дефект остается не диагностированным сразу после родов, что впоследствии приводит к опущению тазовых органов. С целью разработки профилактических мер для дисфункции тазового дна необходимо более глубокое понимание травм m. levator ani, связанных с родами. Причина отсутствия знаний о травмах m. levator ani [2–4] заключается в том, что данную мышцу трудно оценить, поскольку анатомически она располагается не на поверхности. Только в последние годы оценить структурно-функциональные особенности m. levator ani стало возможным с помощью трехмерного (3D)/четырехмерного (4D) промежностного ультразвукового исследования (УЗИ) [5, 6]. При этом раннее обнаружение и лечение данного дефекта могло бы предотвращать развитие ПТО.
Анатомия тазового дна
Тазовое дно является основной структурой, поддерживающей органы малого таза в физиологическом положении, участвует в удержании мочи и кала, мочеиспускании и дефекации. С анатомической точки зрения промежность представляет собой кожно-мышечно-фасциальную пластинку между задней спайкой больших половых губ и верхушкой копчика. Таким образом, промежность отражает состояние тазового дна. Костный скелет и соединительнотканные структуры – главные структурные компоненты таза.
МТД состоят из 3 слоев: поверхностный (луковично-пещеристая, седалищно-пещеристая, поверхностная поперечная мышца промежности, наружный и внутренний анальные сфинктеры), средний (глубокая поперечная мышца промежности, наружный сфинктер мочеиспускательного канала), глубокий (мышца, поднимающая задний проход).
Особая роль мышцы, поднимающей задний проход
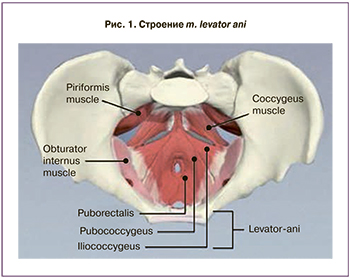 Известно, что мышца, поднимающая задний проход (m. levator ani), играет важную роль в поддержании органов малого таза. Она состоит из трех мышц, причем две из них – m. рuborectalis и m. рubococcygeus объединяют в одну m. pubovisceralis (рис. 1), которая огибает прямую кишку сзади в виде V-образной петли, формируя при этом щель леваторов, через которую проходят уретра, влагалище и прямая кишка. Щель леваторов, ограниченная ножками m. рuborectalis, представляет собой самые большие грыжевые ворота в женском организме.
Известно, что мышца, поднимающая задний проход (m. levator ani), играет важную роль в поддержании органов малого таза. Она состоит из трех мышц, причем две из них – m. рuborectalis и m. рubococcygeus объединяют в одну m. pubovisceralis (рис. 1), которая огибает прямую кишку сзади в виде V-образной петли, формируя при этом щель леваторов, через которую проходят уретра, влагалище и прямая кишка. Щель леваторов, ограниченная ножками m. рuborectalis, представляет собой самые большие грыжевые ворота в женском организме.
Дисфункция тазового дна
Любые отклонения в структуре и функции тазового дна могут привести к развитию дисфункции тазового дна. Недержание мочи, по сути, является наиболее известным проявлением этой дисфункции, хотя ПТО, недержание кала и тазовая боль также встречаются у многих женщин.
Распространенность дисфункции тазового дна
Проблема дисфункции тазового дна являются не только медицинской, но и социальной. По данным J. Awwad и соавт., дисфункция тазового дна имеет место у 20,4% женщин в возрасте 20–29 лет, у 50,3% в возрасте 30–39 лет, у 77,2% в возрасте 40–49 лет. При этом следует отметить, что начальные формы дисфункции тазового дна обнаруживаются в репродуктивном возрасте: у 65% больных пролапс гениталий формируется между 30 и 45 годами, у 19% – до 30 лет и лишь у 17% – после 50 лет [7].
Этиология дисфункции тазового дна
На сегодняшний день единого мнения об этиологии данного состояния не существует. Вероятно, роды через естественные родовые пути являются основным этиологическим фактором [7–10]. У трети всех обследованных женщин родовой травматизм (травмы мягких родовых путей, быстрые и стремительные роды, применение различных акушерских пособий в родах, крупный плод) наблюдается в качестве основной причины возникновения симптомов дисфункции тазового дна [11].
H.J. Van Brummen и соавт. выявили, что распространенность стрессового недержания мочи среди первородящих беременных увеличивается с 8% в первом триместре до 15% в третьем триместре и сохраняется у 11% в первый год после родов [12]. Это подтверждает тот факт, что структурно-функциональные изменения тазового дна во время беременности и родов ассоциированы с развитием дисфункции тазового дна.
Тазовое дно во время беременности
Во время беременности ткани, входящие в состав тазового дна, подвергаются значительным изменениям, адаптируясь и подготавливаясь к родам, что облегчает прохождение плода, сводя к минимуму риск возникновения травм. Увеличивающееся давление растущей матки и веса плода, изменение уровней прогестерона, эстрогена и релаксина, а также количественные и качественные изменения уровня коллагена являются факторами, способствующими этим изменениям [13–15]. Таким образом, изменения тазового дна, связанные с беременностью, приводят к уменьшению поддержки органов малого таза и увеличению щели леваторов.
M. levator ani во время родов
Мышцы таза, выстилающие костный канал, сглаживают неровности его внутренней поверхности, что создает благоприятные условия для продвижения головки. Мышцы и фасции тазового дна до самого конца родов оказывают сопротивление продвигающейся головке, тем самым, способствуя повороту ее вокруг горизонтальной оси. Оказывая сопротивление, МТД в то же время растягиваются, взаимно смещаются и образуют удлиненную выходную трубку, диаметр которой соответствует размерам рождающейся головки и туловища плода.
Тем не менее, существуют индивидуальные различия в размерах щели леваторов. Растяжимость тканей, необходимая для родов, может сильно варьировать между женщинами. По данным Dietz и соавт. (2005) [5], средний диаметр щели леваторов составляет примерно 4 см в покое. Ее площадь у нерожавших пациенток варьирует в широких пределах, от 6,34 до 18,06 (в среднем 11,25) см² в покое, увеличиваясь в среднем до 14,05 см² при натуживании; при этом показатель начинает колебаться в еще более широких пределах (от 6,67 до 35,01 см²).
Вероятно, что растяжение, которое испытывают некоторые структуры тазового дна во время родов, может привести к их травме, например, m. levator ani [16].
Макро- и микротравма m. levator ani
Чрезмерное перерастяжение m. levator ani может привести к отрыву частей мышцы от лобковой кости (так называемая, макротравма m. levator ani). Результаты исследований доказывают, что скелетная мускулатура травмируется, если она в покое растягивается в 1,5 раза от изначальной длины [17, 18].
При прохождении головки плода через родовые пути максимальный коэффициент растяжения значительно превышает допустимые значения [16]. Неудивительно, что степень растяжения, возникающая во время родов, может привести к отрыву частей m. levator ani от места прикрепления.
Под микротравмой подразумевается чрезмерное растяжение мышцы, которое приводит к необратимому травматическому перерастяжению m. levator ani и к увеличению площади щели леваторов во время пробы Вальсальвы более чем на 20% после родов [7]. В обоих случаях органы малого таза удерживаются только поддерживающей соединительной тканью, которая выдерживает подобные нагрузки в течение короткого периода времени, и тогда поддержка органов малого таза ослабевает [19, 20].
Термин «раздувание» («balooning»), предложенный Р. Dietz [21], обозначает очень широкое разведение брюшек m. levator ani при напряжении. Чаще всего это состояние наблюдается у пациенток с отрывом m. рuborectalis, у которых повышена вероятность развития цистоцеле и опущения стенок влагалища и матки 1–2-й степени.
Роль отрыва m. рuborectalis в возникновени пролапса
Отрыв m. рuborectalis был описан более 60 лет назад, но его роль в возникновении пролапса матки и влагалища и связанных с ними симптомов была изучена совсем недавно. В крупном ретроспективном исследовании, включавшем 781 пациентку, проведенном Dietz и соавт. (2008) [8], было показано, что у женщин с отрывом мышцы в два раза увеличен риск развития цистоцеле и пролапса матки 2-й степени или выше по сравнению с пациентками без отрыва данной мышцы.
Диагностика родового травматизма
Оценка состояния промежности и тонуса МТД первоначально проводится пальпаторно – как через влагалище, так и через прямую кишку. Для этого просят пациентку сжать m. levator ani вокруг пальца исследующего. Обращают внимание на объем и толщину МТД по окружности входа во влагалище, определяют наличие асимметрии и любых атрофичных или истонченных участков. Пальпаторно оценивается состояние мышц передней брюшной стенки.
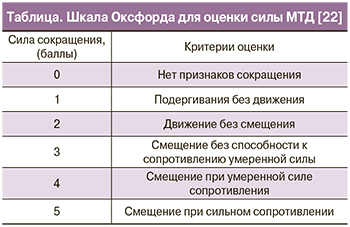 Определение силы МТД (оптимальная техника произвольного сжатия включает сокращение МТД без сокращения мышц брюшной стенки, ягодиц, бедер) при однопальцевом или двупальцевом исследовании проводится с помощью Оксфордской шкалы (таблица).
Определение силы МТД (оптимальная техника произвольного сжатия включает сокращение МТД без сокращения мышц брюшной стенки, ягодиц, бедер) при однопальцевом или двупальцевом исследовании проводится с помощью Оксфордской шкалы (таблица).
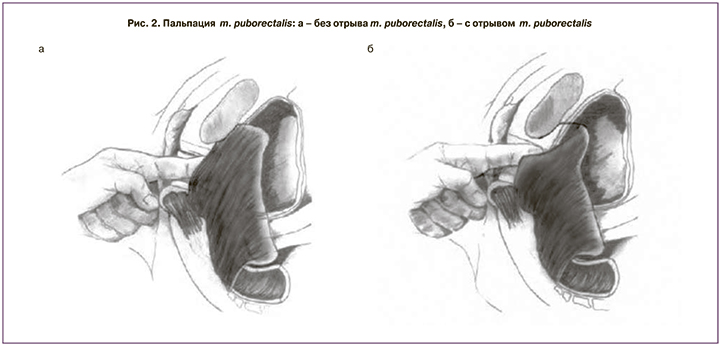
Особое значение имеет пальпация m. levator ani. Повреждение m. levator ani означает нарушение связи между m. puborectalis и нижней ветвью лобковой кости [23]. Для выявления отрыва мышцы необходимо пальпировать щель между уретрой и m. puborectalis, куда в норме помещается один указательный палец. Его необходимо перемещать латерально по отношению к уретре, попросив пациентку сократить МТД. Если палец смещается вдоль нижней ветви лобковой кости на 2–3 см, и при этом не ощущаются мышечные сокращения, это свидетельствует о полном отрыве мышцы [18] (рис. 2).
Повреждение m. puborectalis – наиболее распространенное следствие родов через естественные родовые пути [24, 25], оказывающее наибольшее влияние на целостность и функцию тазового дна, особенно если травма двусторонняя [26]. В некоторых случаях подобные дефекты становятся очевидными и диагностируются еще в родовом зале у женщин с крупными разрывами влагалища, но зачастую они остаются незамеченными [27].
УЗИ тазового дна при травматических повреждениях
УЗИ поврежденных структур тазового дна представляет не только научный, но и практический интерес. В связи с неинвазивностью, проведение УЗИ возможно при любой степени повреждения структур промежности, на любой стадии течения патологического процесса и является безопасным в раннем послеродовом периоде. Клинический осмотр не во всех случаях позволяет оценить степень, размеры и топографию дефектов, наличие рубцовых изменений. Возможность обозначить степень нарушений и топографические взаимоотношения поврежденных структур дает четкие представления для дальнейшей тактики. Более того, визуализация в режиме реального времени позволяет оценивать анатомию тазового дна во время движения.
Для оценки структур тазового дна и дисфункции нижних отделов мочевого тракта используют промежностное двухмерное (2D) УЗИ. Снимки получают в покое, при сокращении МТД и во время пробы Вальсальвы (с натуживанием).
При стрессовом недержании мочи большое значение имеет оценка подвижности шейки мочевого пузыря, так как гипермобильность играет ключевую роль в патофизиологии этого состояния. Положение оценивают в срединно-сагиттальной плоскости. Необходимо измерить расстояние от шейки мочевого пузыря до нижнезаднего края лона в покое и во время пробы Вальсальвы [28]. Измерения ниже лона — негативны, выше — позитивны. Далее вычисляют разницу и получают значение, равное опущению шейки мочевого пузыря. Опущение шейки мочевого пузыря более чем на 10 мм принимают за гипермобильность [21, 29, 30].
При стрессовом недержании мочи во время максимальной пробы Вальсальвы проксимальная уретра (она же шейка мочевого пузыря) может вращаться в задненижнем направлении. Степень вращения оценивается с помощью измерения позадипузырного угла между проксимальной уретрой и треугольником. Опущение шейки мочевого пузыря и вращение уретры тесно связаны со стрессовым недержанием мочи [31, 32]. Нормальными считаются значения 90–120°. При недержании мочи угол может увеличиваться до 160–180° [33].
Наличие на снимке воронки свидетельствует об открытии проксимальной трети уретры во время кашля или пробы Вальсальвы, а иногда даже в покое. Ее происхождение связывают с низким давлением закрытия уретры [34, 35]. Воронка внутреннего отверстия уретры может наблюдаться у женщин со стрессовым недержанием мочи, но также описаны случаи и у женщин с ургентным типом недержания мочи.
Таким образом, промежностное УЗИ выявляет признаки, характерные для недержания мочи: опущение шейки мочевого пузыря, увеличение позадипузырного угла >120°, воронку внутреннего отверстия уретры при пробе Вальсальвы [33].
3D промежностное УЗИ позволяет регистрировать три плоскости и используется для оценки анатомии тазового дна. Технологические возможности делают возможным визуализацию МТД в аксиальной плоскости [32]. Преимущества УЗИ над магнитно-резонансной томографией заключаются в том, что 3D промежностное УЗИ относительно недорогое, вызывает минимальный дискомфорт у пациента и легко доступно для гинекологов.
M.-P. Cyr и соавт. [1], анализируя результаты 3D промежностного УЗИ у 58 женщин спустя 3 месяца после родов через естественные родовые пути, установили наличие двух- и односторонних отрывов у 22 (38%) из них. В этой группе площадь щели леваторов превышала таковую у женщин без повреждений мышц тазового дна как в покое, во время максимального сокращения МТД и пробы Вальсальвы. Средняя площадь щели леватора составила 15,21 см² против 12,15 см², 13,82 см² против 9,79 см² и 21,22 см² против 17,35 см², соответственно. Выявленные изменения мышечной анатомии имели сильную корреляцию с пролапсом передней стенки влагалища и гипермобильностью шейки мочевого пузыря.
G.A. Van Veelen и соавт. [36] провели 3D/4D УЗИ 280 первобеременным женщинам на 12-й, 36-й неделях и спустя 6 месяцев после родов. Площадь щели леваторов оценивали в покое, во время сокращения МТД и пробы Вальсальвы. Данные на 36-й неделе гестации и спустя 6 месяцев после родов сравнили с данными на 12-й неделе гестации. В результате, площадь щели леваторов на 36-й неделе гестации была значительно больше по сравнению с 12 неделями (16,06 см² против 14,73 см² в покое и 12,64 см² против 17,5 см² во время сокращения МТД и 20,08 см² против 17,68 см² во время пробы Вальсальвы). Женщины после вагинальных родов продемонстрировали значительное увеличение площади щели леваторов при пробе Вальсальвы, тогда как женщины после кесарева сечения не имели значительных изменений щели леваторов (23,0 см² против 18,5 см²). Полученные результаты объясняются изменением свойств соединительной ткани во время беременности, что приводит к повышению ее растяжимости.
В этом же исследовании изучали связь между мобильностью шейки мочевого пузыря и размерами щели леваторов с симптомами стрессового недержания мочи. 52 (18,8%) женщины сообщили о симптомах стрессового недержания мочи во время визита на 12-й неделе беременности, 116 (47,2%) – на 36-й неделе и 96 (37,5%) – через 6 месяцев после родов. Во время беременности женщины со стрессовым недержанием мочи имели значительно больший размер площади щели леваторов во время пробы Вальсальвы, по сравнению с женщинами без стрессового недержания мочи – на 12-й неделе 19,08 см² против 17,36 см²; на 36-й неделе – 20,78 см² против 19,42 см²; спустя 6 месяцев после родов – 23,15 см² против 21,36 см²). Не было найдено различий в мобильности шейки мочевого пузыря между женщинами с наличием и без стрессового недержания мочи.
В следующем исследовании [37] с помощью 3D/4D УЗИ спустя 5 месяцев после родов было обнаружено, что ни у одной женщины, родоразрешенной путем операции кесарева сечения не было выявлено отрыва m. puborectalis, в то время как у 98 (16%) из 609 женщин, рожавших самостоятельно, был обнаружен данный дефект. Было также отмечено, что акушерские щипцы, продолжительность 2-го периода родов, разрывы промежности 3-й и 4-й степени значительно чаще ассоциировались с отрывом мышцы. Не было обнаружено связи между отрывом мышцы и вакуум-экстракцией, весом ребенка и окружностью его головки.
В исследовании О.Н. Васильченко было показано, что среди пациенток с эхографически видимыми дефектами сфинктеров прямой кишки первородящие с травмой промежности составили 55,2%, без травм промежности – 6,9%, с наложением акушерских щипцов – 20,7%. У повторнородящих с травмой промежности наличие дефектов было установлено в 13,8%, без травмы – в 3,4%. В исследовании преобладали больные с локализацией дефектов на передней полуокружности наружного и внутреннего сфинктеров, что составило 79,3%. На задней полуокружности диагностировали дефекты в 13,8% случаев [38].
Заключение
Таким образом, высокая частота повреждений структур тазового дна в родах, отрыв m.puborectalis у 13–36% первородящих женщин свидетельствуют о необходимости раннего обнаружения и своевременного эффективного лечения данного дефекта. Учитывая эффективность современных методов промежностного УЗИ в диагностике родового травматизма, необходимо их внедрение в практическое здравоохранение.



