Нарушение биоциноза влагалища при беременности является фактором риска развития угрозы
прерывания беременности, много- или маловодия, преждевременного излития околоплодных
вод, преждевременных родов, послеродовых гнойно-септических осложнений, а также гнойно-септических заболеваний новорожденных в раннем неонатальном периоде [2]. Поэтому чрезвычайно
важно сохранить или восстановить нормальный биоциноз при планировании беременности (особенно, если требуется интравагинальное введение лекарственных средств или применение гормональных препаратов, влияющих на слизистую оболочку влагалища и ее микрофлору).
Микробиоценоз влагалища в репродуктивном возрасте — хорошо сбалансированная и устойчивая система. Доминирующими агентами являются лактобактерии, продукт жизнедеятельности которых — α-оксипропионовая молочная кислота создает кислую реакцию влагалищного содержимого. Кроме кислой среды размножению патогенных микроорганизмов препятствуют образующаяся в результате жизнедеятельности лактобацилл перекись водорода, лизоцим и другие гликолитические ферменты. Помимо лактобактерий в урогенитальном тракте здоровой женщины репродуктивного возраста можно обнаружить более трехсот видов различных бактериальных микроорганизмов, грибов, вирусов и простейших. В норме они не вызывают заболевания, но нарушение количественно-качественных взаимоотношений резидентных микроорганизмов (сапрофитных и условнопатогенных) приводит к возникновению дисбаланса микробиоценоза и сопровождается метаболическими, иммунными нарушениями и в ряде случаев клиническими проявлениями, степень выраженности которых варьируется от бессимптомного носительства до выраженной клинической манифестации [1—4].
Материал и методы исследования
С целью выяснения состояния микрофлоры влагалища при использовании микронизированного прогестерона были обследованы 30 женщин репродуктивного возраста. В 1-ю группу включены 10 женщин в возрасте 21—27 лет, применявших микронизированный прогестерон (утрожестан) вагинально по 200 мг на ночь с 16-й по 25-й день менструального цикла на протяжении 3 мес. 2-ю
группу составили 10 женщин 23—26 лет, принимавших утрожестан перорально по 200 мг на ночь
с 16-й по 25-й день менструального цикла на протяжении 3 мес. В группу сравнения включены
10 женщин в возрасте 22—27 лет, не получавших гормональной терапии. В 1-й и 2-й группах показанием к назначению микронизированного прогестерона явилась недостаточность лютеиновой
фазы менструального цикла (по данным гормонального обследования – двухкратное определение уровня прогестерона в сыворотке крови на протяжении часа на 7-й день от овуляции – менее 47,5 нмоль/л; УЗ и допплерометрические критерии). Все женщины были выбраны случайным образом из группы пациенток, планирующих беременность и не имеющих при первичном обследовании клинических признаков нарушения состояния микрофлоры влагалища на основании жалоб данных осмотра, исследования влагалищного мазка, окрашенного по Граму).
До начала использования микронизированного прогестерона и через 3 мес его применения проводили исследование влагалищного биоцинозаметодом ПЦР с детекцией результатов в режиме реального времени с использованием реагентов Фемофлор. Рассчитывали (в геном-эквивалентах на мл) количество общей бактериальной массы (ОБМ), лактобацилл и различных групп условно-патогенных микроорганизмов (факультативнои облигатно- анаэробных, микоплазм, дрожжеподобных грибов); оценивали долю (в %) нормофлоры, факультативно-анаэробных и анаэробных микроорганизмов. При определении вида биоциноза использовали следующую классификацию: нормоциноз – доля лактобактерий более 90%, количество микоплазм и дрожжеподобных грибов <104 гэ/мл, относительный нормоциноз — доля лактобактерий более 90%, количество микоплазм и дрожжеподобных грибов >104 гэ/мл, умеренный (анаэробный или аэробный) дисбаланс – вариант биоциноза, при котором доля лактобактерий определяется в пределах 10—90% относительно ОБМ и увеличена доля аэробов/анаэробов, и выраженный дисбаланс – доля аэробов/анаэробов достигает 90% относительно ОБМ [2, 4].
При выявлении патологических отклонений в состоянии влагалищного биоциноза проводилось необходимое лечение с восстановлением эубиоза.
Результаты исследования и их обсуждение
При первичном обследовании всех женщин по результатам ПЦР в режиме реального времени (рис. 1) нормоциноз влагалища и относительный нормоциноз влагалища, был выявлен соответственно у 46,7 и у 40% пациенток. Относительный нормоциноз в 41,7% наблюдений был обусловлен наличием Ureaplasma spp. в титре более 104 гэ/мл, в 25,0% — Candida spp. в количестве 104 гэ/мл и в
33,3% — сочетанием Ureaplasma spp. и Candida spp. У 4 (13,3%) женщин был выявлен умеренный или
выраженный дисбаланс, причем в их структуре преобладал выраженный анаэробный дисбиоз.
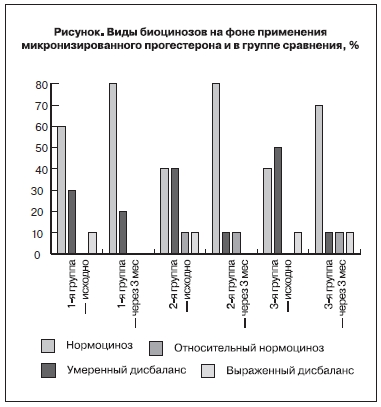
Через 3 мес применения микронизированного прогестерона вагинально (1-я группа) у большинства обследованных женщин (80%) был выявлен нормоциноз (рис. 1), у остальных – относительный нормоциноз (по 1 женщине с Ureaplasma spp. или Candida spp.) в титре более 104 гэ/мл (рис. 2, см. на вклейке).
При вагинальном применении утрожестана на протяжении 3 циклов к концу наблюдения также у 80,0% женщин был установлен нормоционоз влагалища, у 10,0% — относительный нормоционоз (за счет Candida spp., в количестве более 104 гэ/мл) и у 10,0% – умеренный дис биоз (смешанный аэробный—ана эробный дисбаланс).
В группе сравнения за 3 мес наблюдения изменения биоциноза влагалища достоверно не отличались от обнаруженных отклонений в состоянии микрофлоры влагалища у пациенток 1-й и 2-й групп на фоне применения микронизированного прогестерона.
Таким образом, на основании результатов нашего исследования можно сделать следующие выводы:
· интравагинальное использование микронизированного прогестерона не отличается по влиянию на микробиоциноз от перорального применения препарата;
· на фоне вагинального и перорального применения микронизированного прогестерона
на протяжении 3 мес не наблюдается достоверных изменений влагалищной микрофлоры;
· в общей бактериальной массе на фоне применения микронизированного прогестерона
преобладают лактобактерии.
Следует отметить, что мы не выявили ухудшения состояния влагалищной микрофлоры на фоне применения микронизированного прогестерона (утрожестана) при любом варианте введения в организм (пероральном или вагинальном). Но учитывая, что исследование было проведено с участием небольшой группыженщин, необходимо продолжить наблюдение и обследование пациенток, использующих микронизированный прогестерон вагинально.



