Около 10% артифициальных абортов в России выполняется в сроках более 9 недель беременности и около 5% – во II триместре (13–22 нед) [1]. При хирургическом завершении беременности возможны такие осложнения, как перфорация матки (в I триместре – 0,01–1%, во II – 0,2–0,3%) и разрыв шейки матки (0–1%). При этом недостаточное расширение шейки перед абортом является сильным предиктором указанных осложнений [2, 3]. Кроме того, риск преждевременных родов увеличивается на 25% при последующей беременности, если при выполнении аборта проводилось расширение шейки матки более 10 мм механическими дилататорами без предварительного использования средства для ее подготовки [4].
R.H. Allen и соавт. [5] в своем обзоре отмечают, что перед хирургическим абортом подготовка шейки матки необходима всем пациенткам при сроках беременности более 12 недель, женщинам с деформированной или ригидной шейкой матки и у подростков в I триместре. Для этой цели могут применяться осмотические расширители (палочки ламинарии, дилапан-С), фармакологические средства (мифепристон, мизопростол), а также их комбинации.
Медикаментозное прерывание беременности является более щадящим методом и средством для снижения частоты осложнений не только в ранние, но и в поздние (по медицинским показаниям) сроки, особенно – отдаленных, связанных с преждевременными родами, низкой массой тела новорожденных, предлежанием плаценты.
Прерывание беременности в поздние сроки (12–21 нед 6 дней) медикаментозным методом предполагает прием препарата мифепристон в дозе 200 мг однократно внутрь, через 36–48 ч – препарата мизопростол 400 мкг сублингвально или 800 мкг во влагалище. Далее рекомендуется повторный прием мизопростола по 400 мкг сублингвально каждые 3 ч до 4 доз либо до изгнания плода под динамическим наблюдением за пациенткой в стационарных условиях [6, 7]. Данная схема входит в международные клинические рекомендации и доказала свою эффективность.
Комбинированная схема (мифепристон/мизопростол) демонстрирует существенные преимущества по сравнению с использованием только мизопростола: полное опорожнение матки в течение первых 15 ч наблюдается в два раза чаще (79,8% по сравнению с 36,9% соответственно, относительный риск (ОР) = 2,16; 95% ДИ: 1,70–2,75) [8]. Полное опорожнение матки достигается в 97–98% случаев [9].
Сравнение способов введения мизопростола в поздних сроках – перорального, вагинального и сублингвального – так же, как и в I триместре, показало преимущества последнего, так как наблюдался более короткий интервал между началом сократительной активности матки и изгнанием плода и выявлены предпочтения со стороны пациенток [10, 11]. Так, при приеме мизопростола внутрь средняя продолжительность аборта составила 9,5 ч (95% ДИ: 8,5–11,4), что было значительно больше, чем у пациенток, использующих препарат вагинально или сублингвально (7,4 ч; 95% ДИ: 6,5–8,2; р=0,021, и 7,8 ч; 95% ДИ: 7,0–9,2; р=0,001 соответственно).
К удлинению продолжительности аборта, независимо от способа введения мизопростола, приводят большой срок беременности, отсутствие родов в анамнезе и предыдущие оперативные роды (кесарево сечение). Сравнение продолжительности прерывания беременности в сроки менее 17 недель, между 17 и 19 неделями и более 20 недель продемонстрировало связь с бóльшим сроком (ОР=0,47; 95% ДИ: 0,34–0,65; р<0,001 и ОР=0,40; 95% ДИ: 0,28–0,55; р<0,001 соответственно). У нерожавших женщин по сравнению с рожавшими длительное течение аборта было выше (ОР=0,36; 95% ДИ: 0,28–0,48; р<0,001), как и у пациенток с операцией кесарева сечения в анамнезе (ОР=0,49; 95% ДИ: 0,36–0,68; р<0,001). Такие показатели, как возраст, индекс массы тела, расовая принадлежность, интервал времени между введением мифепристона и мизопростола не влияли на длительность аборта и объем кровопотери [11].
Разрывы шейки матки при медикаментозном аборте встречаются редко (1 случай на 1000 вмешательств) [12] и обычно возникают при необходимости завершения процедуры хирургическим вмешательством.
С целью улучшения результатов прерывания беременности как хирургическим, так и медикаментозным методами исследователи пришли к выводу о необходимости подготовки шейки матки перед вмешательством.
В течение последних трех десятилетий опубликовано большое количество исследований, посвященных этому вопросу при хирургическом аборте, однако наиболее оптимальные способы подготовки шейки матки до сих пор не найдены. Ни один из предложенных способов не был признан лучшим, и поэтому клинический опыт, как считают эксперты, оправдан при выборе метода подготовки шейки матки [12–14].
При выполнении аборта хирургическим способом в отношении эффективности и завершения процедуры в течение одного дня определены преимущества осмотических расширителей перед мифепристоном или мизопростолом [15–16], дилапана-С перед палочками ламинарии [17, 18] и использованием мизопростола с осмотическими расширителями, когда имеется деформация шейки матки или в сроках гестации более 16 недель [19]. После 18 недель рекомендуется введение дилапана-С на ночь [20, 21].
Подготовка шейки матки в сроках 18–21 недель 6 дней требует большего количества времени, иногда 2–3 дня (с заменой дилататоров) [3]. Сочетание осмотических расширителей и мизопростола приводит к сокращению продолжительности (от 2 до 4 ч) созревания шейки матки. R. Lyus и соавт. [22] в сроках 18–21 недель 6 дней использовали 3 стержня дилапана-С и 400 мкг мизопростола. При этом среднее время подготовки шейки матки составляло 3 ч 40 мин, а среднее время процедуры – 10 мин. Сравнение дилапана-С с ламинариями показало, что адекватное расширение шейки матки на 2-й день было достигнуто у 98 и 56% женщин соответственно [23].
Сведений о применении осмотических расширителей в протоколах медикаментозного завершения беременности в сроках 12–21 нед 6 дней недели в литературе пока недостаточно.
Исследование, выполненное в 2012 г., предполагало изучение прогностических факторов для индуцированного медикаментозного аборта при использовании осмотических расширителей и простагландина [24]. У 216 женщин беременность прекращалась путем введения осмотических расширителей в цервикальный канал, за которым следовало введение 1 мг вагинального гемепроста каждые 3 ч (максимально до пяти доз). Количество родов в анамнезе 3 и более было связано с более короткой продолжительностью интервала индукции аборта (скорректированное отношение рисков ОР=1,96; 95% ДИ: 1,13–3,40). Срок гестации 16 и более недель был связан с более длительным интервалом индукции абортов (ОР=0,71; 95% ДИ: 0,52–0,98). С возрастом матери и индексом массы тела достоверной связи не обнаружено.
Имеется опыт применения динопростона (PGE2-аналог) в дозе 20 мг вагинально с последующим введением повторных доз через 3 ч (максимально до 4–6 доз) в сочетании с осмотическими расширителями. При этом интервал от начала индукции до выкидыша составлял 17 ч [25].
Наиболее значимым является исследование по применению синтетического осмотического дилататора (дилапан-С) перед медицинским или хирургическим абортом, которое было основано на результатах международного наблюдательного электронного реестра [26]. Это двухлетний проспективный многоцентровой международный постмаркетинговый сбор данных с участием 7 медицинских центров в 4 странах (в том числе – России). Основными критериями были: количество осмотических расширителей, введенных для подготовки шейки матки, и продолжительность их действия in situ. Вторичными результатами были: интервал от введения препарата до медикаментозного аборта, время проведения операции и необходимость дополнительного расширения шейки матки – при хирургических абортах, а также побочные явления, такие как осложнения или дискомфорт, вызванные введением осмотических расширителей или инфекционными осложнениями. Данные были получены стандартизированным образом и введены в систему централизованного электронного сбора данных для анализа.
В период с 1 мая 2015 г. по 30 ноября 2016 г. были зарегистрированы 483 женщины, которым проводилась подготовка шейки матки до медикаментозного или хирургического прерывания беременности. Для анализа были отобраны 439 пациентки. Средний возраст участниц составил 28±6,7 лет, средний гестационный возраст – 16,2± 3,6 недели. 18% женщин имели кесарево сечение в анамнезе и 43,7% – предыдущие аборты. Медикаментозный аборт был выполнен у 165 (38%) женщин и хирургический – у 274 (62%). Среднее число введенных дилататоров составляло 2,5±0,7 при медикаментозных абортах в сроках 6–12 недель (n=32), 2,9±0,8 – при медикаментозных абортах в 12–24 недели (n=133), 1,8±0,8 – при хирургических абортах в 6–12 недель (n=38) и 3,1±1,0 – при хирургических абортах на 12–24-й неделе беременности (n=236). Средняя продолжительность подготовки шейки матки составляла 5,4±3,8, 6,1±4,1, 4,8±3,2 и 6,7±7 ч соответственно. Доля одновременного введения мизопростола при введении осмотического расширителя составила 78%, 75%, 82% и 68% соответственно. Для медикаментозных абортов средний интервал от введения препарата до аборта составил 10,7±10,5 ч (n=165), при этом 133 (81%) медикаментозных аборта были завершены как однодневные процедуры. Для хирургических абортов необходимость в дополнительном расширении шейки матки была у 29% женщин в сроке 6–12 недель (n=38) и у 38% – на 12–24-й неделе беременности (n=236). Среднее время процедуры составило 12,9±8,6 мин и 10,2±6,5 мин соответственно и зависело в большей степени от индивидуального опыта хирурга. 231 (84%) хирургический аборт был завершен как однодневная процедура. Легкие осложнения или дискомфорт при введении дилататоров отмечались у 16 (3,6%) женщин, инфекционные осложнения – у 4 (0,9%). Не сообщалось о причинной связи какого-либо инфекционного осложнения с введением осмотических расширителей.
Авторы пришли к выводу, что применение синтетических осмотических расширителей – это безопасный и эффективный метод подготовки шейки матки до медикаментозных и хирургических абортов. Введение 2–3 осмотических расширителей в течение 4–7 ч обеспечивает эффективное преобразование шейки матки у большинства женщин. Быстрый режим действия позволяет завершить процедуры за один день в большинстве хирургических (84%), а также медикаментозных (81%) абортов.
Н.Е. Кан и соавт. [27] опубликован Российский опыт применения дилапана-С в сочетании с мифепристоном и мизопростолом для прерывания беременности в сроках до 21 недель 6 дней. Авторами показано, что традиционная схема мифепристон/мизопростол в комбинации с дилапаном-С способствует уменьшению продолжительности процедуры (16,7±2,6 против 30,3±3,4 ч соответственно) и количества койко-дней, проведенных в стационаре (2 против 4 дней соответственно). Положительные результаты, полученные в данном исследовании, позволили авторам разработать алгоритм, согласно которому интрацервикальное введение дилапана-С предусмотрено на 4–6 ч при приеме 2-й дозы мизопростола (табл. 1) [28].
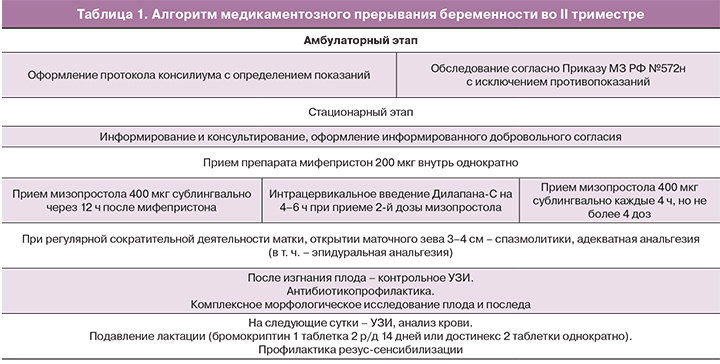
Успешное использование дилапана-С продемонстрировано С.В. Бариновым и соавт. [29] среди женщин с тяжелой соматической патологией и антенатальной гибелью плода, которым было противопоказано применение медикаментозных средств. Показано, что введение дилапана-С в шейку матки не только вызывает расширение цервикального канала, но и самостоятельно приводит к индуцированному выкидышу.
Заслуживает внимания опыт З.Х. Узденовой [30], которой проанализированы результаты прерывания беременности у девочек-подростков (15–18 лет). У 25 пациенток прерывание беременности в I триместре проводилось после интрацервикального введения дилапана-С на 4–6 ч с последующей эвакуацией плода, а 276 – произведено прерывание беременности методом дилатации (расширителями Гегара) и вакуум-аспирацией. Прерывание беременности с 18 до 22 недель произведено у 42 юных женщин – всем этим пациенткам интрацервикально вводились 3–4 дилапана-С на 12–16 ч. У всех пациенток расширение шейки матки было эффективным, ни у одной из них не возникло болезненных ощущений, связанных с введением дилапана-С, как и не было случаев его неудачного использования. Прерывание беременности традиционным способом в поздние сроки (интраамниальное введение гиперосмолярного раствора хлористого натрия) было продолжительнее (35 ч 12 мин ± 1 ч 30 мин), чем использование дилапана-С в сочетании с простагландинами (15 ч 20 мин ± 55 мин, р<0,05), и более травматичным для шейки матки (частота осложнений составила 12% против 0%). Не зарегистрировано кровотечений и септических осложнений.
Дилапан-С является осмотическим расширителем, который изготовлен из гидрогеля на основе aquacryl и представляет собой дегидратированный стержень. При размещении в цервикальном канале он поглощает жидкость и медленно расширяется, оказывая радиальное давление на стенки цервикального канала. Кроме механического воздействия, это вызывает синтез эндогенного простагландина, который размягчает шейку матки и облегчает ее расширение с помощью дилататоров (при необходимости) [31].
Дилапан-С по сравнению с ламинарией набухает in situ быстрее, достигая 3–4-кратного первоначального диаметра, что позволяет достичь расширения цервикального канала в более короткие сроки. В таблице 2 приведены сравнительные особенности осмотических расширителей.
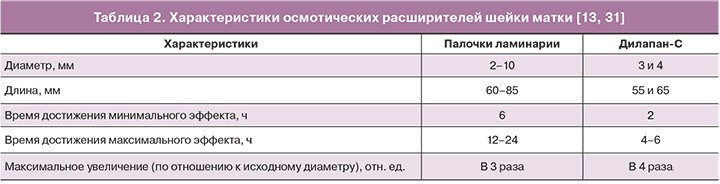
С помощью палочек ламинарии максимальная дилатация шейки матки может быть достигнута за 12–24 ч. С помощью одного расширителя дилапан-С можно достичь расширения цервикального канала до 7,8–10 мм в течение 2 ч, 10–11,2 мм – в течение 4 ч и до 12,7–14,6 мм – через 24 ч [13, 21].
Использование осмотических расширителей редко приводит к осложнениям. Среди них могут встречаться боль [32], вазо-вагальные реакции, перфорация шейки матки, кровотечение, разрыв плодных оболочек [33]. Имеются сведения об аллергических реакциях и анафилактическом шоке после введения палочек ламинарии, но не синтетических расширителей [34, 35], поскольку ламинарии представляют собой высушенные морские водоросли, пациенты с аллергией на морепродукты могут иметь аллергический ответ. Сообщается о случаях бактериемии и токсического шока после введения ламинарий [34, 36]. Инструкциями по медицинскому применению ламинарий рекомендуется применять антибиотики широкого спектра действия во время их введения из-за возможного риска инфицирования. Следует особо отметить, что при применении дилапана-С такая рекомендация отсутствует. Введение осмотических расширителей не имеет противопоказаний при разрыве плодных оболочек, однако их не рекомендуется применять при выявлении инфекции половых путей [13].
Осмотические расширители продемонстрировали защитный эффект для шейки матки в проспективном когортном исследовании с участием более чем 11 000 пациенток с прерыванием беременности во II триместре – использование их в течение 5–24 ч позволило уменьшить частоту разрывов шейки матки у пациенток между 18 и 20 неделями с 5 до 1,6% [37].
Отсутствуют противопоказания для применения осмотических расширителей у пациенток с низким прикреплением плаценты – в двух сериях наблюдений кровотечение не отмечалось ни во время, ни после их введения [38], и не было никакой разницы в частоте инфекции и продолжительности процедуры.
Заключение
Таким образом, использование дилапана-С в дополнение к схемам медикаментозного аборта препаратами мифепристон и мизопростол в поздние сроки беременности способствует сокращению времени от начала индукции до эвакуации плода из матки, может служить самостоятельным методом завершения беременности (при наличии противопоказаний к приему мизопростола), приводит к меньшему количеству осложнений. Все вышеизложенное делает методику перспективной для дальнейшего изучения и внедрения в широкую клиническую практику.



