Первичный гиперпаратиреоз (ПГПТ) занимает третье место в структуре эндокринной патологии (после сахарного диабета и заболеваний щитовидной железы). Это заболевание характеризуется избыточной продукцией паратиреоидного гормона (ПТГ) вследствие первичной патологии околощитовидных желез. Заболевание характеризуется многосимптомной клинической картиной. Ежегодная заболеваемость зависит от качества диспансерного обслуживания и составляет 0,4–18,8 случаев на 10 000 чел. В России крупных эпидемиологических исследований не проводилось, однако по результатам пилотного исследования выявляемость заболевания существенно ниже, чем в странах Европы и Северной Америки [1].
Распространенность ПГПТ у беременных может достигать 1,4% [2]. В то же время в литературе описано не более 200 наблюдений такого состояния [3], что свидетельствует о редкости выявления ПГПТ во время беременности. Истинная распространенность ПГПТ у беременных остается неизвестной. Для течения заболевания характерно наличие скудной клинической картины. Течение гиперпаратиреоза при беременности может привести к тяжелым нарушениям как со стороны матери (до 67%), так и со стороны плода (до 80%) [2]. В настоящее время не определена однозначно тактика ведения пациенток, хотя большинство авторов склоняется к мнению, что при повышении уровня кальция в крови более 2,75 ммоль/л необходимо хирургическое лечение, оптимальным сроком выполнения которого определен 2-й триместр [3, 4]. Существует точка зрения, что длительность и тяжесть гиперкальциемии не могут быть предиктором осложнений у матери и плода, и выявление гиперпаратиреоза диктует необходимость хирургического вмешательства [5]. В противоположность этому мнению показано отсутствие риска для матери и плода при гиперпаратиреозе в связи с его мягким течением во время беременности [6]. В более позднем сроке целесообразность хирургического вмешательства обсуждается [7]. Имеются сообщения об успешном родоразрешении [8] и хирургическом удалении паратиреоаденомы после родов при диагностике манифестного гиперпаратиреоза в позднем сроке беременности [9].
Результаты хирургического лечения ПГПТ во время беременности не представлены в индексируемой в e-library русскоязычной литературе, что подтверждает актуальность настоящего сообщения.
Описание клинического наблюдения
Пациентка К., 31 год, рост 161 см, вес 46 кг, обратилась с жалобами на отеки на лице, общую и мышечную слабость, учащенное сердцебиение, периодическую тошноту. Из анамнеза установлено, что повышение ПТГ впервые выявлено 3 года назад. Тогда же установлено наличие гиперкальциемии, гипофосфатемии, остеопороза, однако при обследовании методами ультразвукового сканирования и сцинтиграфии с технецием увеличенных околощитовидных желез не выявлено. Лечения больная не получала. После выявления гиперпаратиреоза отметила развитие самопроизвольного аборта (в сроке 7 недель), неразвивающиеся беременности (в сроке 5–6 недель беременности).
На момент обращения у пациентки беременность 14–15 недель. Результаты обследования больной: общий кальций – 3,60 ммоль/л; фосфор – 0,7 ммоль/л. По данным лабораторного обследования: общий кальций – 3,49 ммоль/л; фосфор – 0,46 ммоль/л; ионизированный кальций – 1,78 ммоль/л; креатинин – 0,07 ммоль/л; общий белок – 60 г/л. Биохимический анализ мочи: суточная экскреция кальция в моче: 0,81 ммоль/сутки (норма 2,5–6,25), суточная экскреция фосфора в моче: 22,8 ммоль/сутки (норма 29–45). ПТГ – 670,4 пг/мл (норма 15–65), кальцитонин – <2,0 (норма <5,0).
По результатам ультразвукового исследования (УЗИ) щитовидной железы выявлено, что к задней поверхности левой доли щитовидной железы в нижней трети прилежит гипоэхогенное образование с четкими ровными контурами 8,4×6×18 мм. УЗИ почек: кисты почек. УЗИ плода: беременность 14–16 недель, темп развития – правильный, угроза раннего созревания плаценты.
Пациентке поставлен диагноз: ПГПТ, манифестная форма. Аденома левой околощитовидной железы. Больная госпитализирована в терапевтический стационар для проведения предоперационной подготовки (форсированный диурез).
При госпитализации в хирургическое отделение лабораторные показатели: кальций общий – 3,84 ммоль/л; ионизированный кальций – 2,06 ммоль/л (1,15–1,27); свободный тироксин – 12,9 пмоль/л (11,5–23,0); тиреотропный гормон – 2,8 мМе/мл (0,17–4,05); антитела к тиреоидной пероксидазе – 25 МЕ/мл; ПТГ – 1065 пг/мл (10–65); кальцитонин <2 пг/мл, витамин D3 (25ОН) – 21,69 нг/мл (>30,00 нг/мл).
Суточная экскреция кальция, фосфора с мочой: фосфор – 22,80 ммоль/сутки (29,00–45,00); кальций – 10,81 ммоль/сутки (2,50–6,25).
Скорость клубочковой фильтрации по CKD-EPI: 99 мл/мин.
Несмотря на проведение форсированного диуреза, у больной сохранялась тяжелая гиперкальциемия: ионизированный кальций – 2,19 ммоль/л (1,15–1,27). На момент выполнения операции срок беременности составил 17–18 недель.
Проведена операция: левосторонняя эксплорация околощитовидных желез, левая верхняя паратиреоаденомэктомия с использованием микрохирургической техники с визуализацией возвратных гортанных нервов и интраоперационной оценкой динамики паратиреоидного гормона. Интраоперационная ситуация: нижняя левая околощитовидная железа типично расположена, до 7 мм, не изменена. Верхняя левая околощитовидная железа расположена на уровне глоточно-пищеводного перехода с распространением позади глотки, в виде «песочных часов» до 2,5 на 1 см, удалена без повреждения капсулы. Интраоперационный мониторинг ПТГ: перед операцией – 974 пг/мл, перед удалением аденомы после ее мобилизации – 1695 пг/мл, через 10 минут после паратиреоидэктомии – 358 пг/мл. Гистологическое заключение: аденома околощитовидной железы (рис. 1, 2).
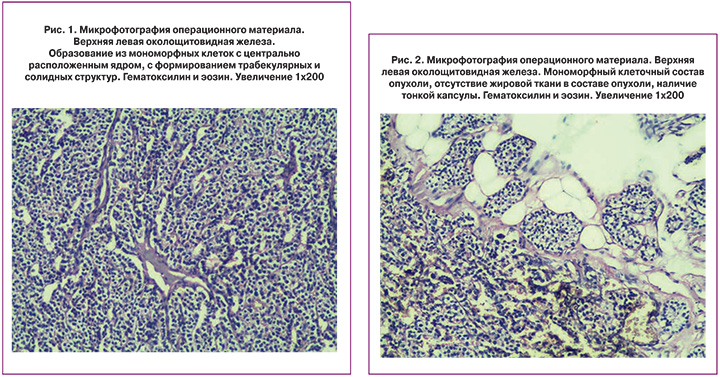
Длительность операции составила 30 минут, обезболивание – комбинированная общая анестезия. После операции состояние пациентки и плода удовлетворительное. Заместительная терапия не проводилась. Снижение кальция отмечено с 1-х суток послеоперационного периода:
- 1-е сутки – кальций общий 2,74 ммоль/л, ионизированный кальций 1,7 ммоль/л (1,15–1,27);
- 2-е сутки – ионизированный кальций 1,40 ммоль/л (1,15–1,27);
- 3-и сутки – кальций общий 2,24 ммоль/л;
- 7-е сутки – кальций общий 2,09 ммоль/л, ПТГ – 62 (15–68) пг/мл;
- 10-е сутки – общий кальций – 2,04 ммоль/л; фосфор – 0,79 ммоль/л, пациентка стала отмечать судороги в ногах, чувство онемения в пальцах рук, ног, языка. Назначен прием препаратов кальция, активных метаболитов витамина D;
- 30-е сутки – жалоб нет. Общий кальций – 2,10 ммоль/л, фосфор – 0,85 ммоль/л, ПТГ – 62 пг/мл (10–65). УЗИ сердца и сосудов плода: нарушений фетоплацентарного комплекса нет.
Преждевременные индуцированные роды в сроке 36 недель, показанием к преждевременным родам стали плацентарные нарушения, нарастающее маловодие. Родился ребенок весом 2600 г, рост 48 см, по шкале Апгар 8,8 балла. Больная выписана со здоровым ребенком на 4-е сутки, малыш на грудном вскармливании. После родов альфакальцидол отменен. Назначен кальций Д3 никомед 500/400 МЕ 1 таблетка 3 раза в день. На этом фоне биохимический анализ крови: альбумин – 33 г/л, кальций – 2,06 ммоль/л, фосфор – 0,66 ммоль/л, ионизированный кальций – 1,22 ммоль/л. Гормоны крови: ПТГ – 19,3 пг/мл (15–68,3), тиреотропный гормон – 2,4 мкМЕ/мл, свободный тироксин – 12,9 пмоль/л.
Через 1 месяц после родов: Биохимический анализ крови: креатинин – 0,09 ммоль/л, АЛТ – 25 мЕ/л, АСТ – 28 мЕ/л, общий холестерин – 4,9 ммоль/л, фосфор – 0,77 ммоль/л, кальций – 2,31 ммоль/л, глюкоза – 3,7 ммоль/л, магний – 0,83 ммоль/л. Скорость клубочковой фильтрации по CKD-EPI: 74 мл/мин/1,73 м2. Гормоны крови: ПТГ – 66,1 пг/мл (15–68,3).
Заключение
ПГПТ редко выявляется во время беременности. Для своевременного выявления ПГПТ необходимо внедрение в широкую клиническую практику определения общего кальция крови, а также распространения знания о гиперпаратиреозе и его дифференциальной диагностики для врачей различных специальностей. В представленном наблюдении наибольшую трудность представляла подготовка больной к операции. Использование форсированного диуреза не привело к снижению уровня кальция крови. Манифестный характер заболевания и срок беременности не оставили сомнений в выборе лечебной тактики. Некоторые сомнения касались прогностической ценности интраоперационного мониторинга ПТГ. В представленном наблюдении положительный результат (по критерию Miami) [10] подтверждает целесообразность использования этого теста у беременных. Своевременная диагностика и хирургическое лечение привело к выздоровлению пациентки и рождению здорового ребенка у больной с отягощенным гинекологическим анамнезом, позволило избежать тяжелых осложнений.



