Частота неразвивающейся беременности (НБ) не имеет тенденции к снижению и остается одной из актуальных проблем акушерства и гинекологии. Данное состояние является и социально значимым, так как связано со значительной психологической травмой как для женщины, пережившей это состояние, так зачастую и для ее партнера. До 20% беременностей оканчивается самопроизвольным прерыванием по типу НБ и до 80% из них – репродуктивные потери в I триместре беременности [1–3].
Известно, что спонтанному прерыванию беременности подвержены женщины старшего репродуктивного возраста: после 40 лет резко повышается риск ранних репродуктивных потерь, чаще встречаются анеуплоидии [4, 5]. Наиболее частой причиной спорадической потери беременности являются хромосомные аномалии (ХА), которые обнаруживаются в 50–70% случаев НБ на сроке до 12 недель, при этом родительский кариотип может быть нормальным, что указывает на анеуплоидию de novo [6]. Патология кариотипа у одного из родителей является причиной прерывания беременности, в том числе рецидивирующего, у 2–8% супружеских пар [7]. Описание цитогенетического статуса абортусов сравнительно редко встречается как в отечественной, так и в зарубежной литературе. Вместе с тем, эти данные имеют значение для выявления причины НБ не только в конкретном клиническом случае, но и для выявления закономерностей хромосомного мутагенеза в популяции и оценки его вклада в развитие ранних репродуктивных потерь [8].
Цель исследования: изучить сопряженность ХА по данным цитогенетического исследования абортивного материала с возрастом пациенток с НБ, типом возникновения беременности и сроком остановки ее развития.
Материалы и методы
Ретроспективно проанализировали данные цитогенетического анализа абортивного материала 1487 женщин, проведенного в лаборатории «ГЕН-ЛАБ» по направлению из клиник Москвы и Московской области (МО). Возраст женщин колебался в пределах от 14 до 49 лет, составив в среднем значении 33,4 (5,5) года, распределение признака отличалось от нормального, согласно оценке при помощи критерия Шапиро–Уилка. Цитогенетический анализ проводили после предварительного культивирования тканей по стандартной методике, оценивая не менее, чем 11 митотических пластинок на каждый абортус [9].
Статистический анализ
Статистический анализ полученных результатов проводился при помощи пакета программ Statistica 10.0 (Statsoft, США). Для количественных признаков рассчитывалась среднее, и его среднеквадратичное отклонение (М (SD)), для качественных – абсолютная величина (n) и доля (%) от общего объема группы. Различия количественных признаков оценивали при помощи критерия Манна–Уитни, поскольку проверка закона распределения показала его отличие от нормального. Различия между качественными признаками проверялись при помощи критерия χ2. Если достигнутый уровень различий не превышал 0,05, их считали статистически значимыми. Ассоциацию между двумя признаками, один из которых был бинарным качественным (наличие /отсутствие хромосомных аномалий в материале абортуса), а второй – количественным (возраст матери), проверяли путем построения простой бинарной логит-регрессионной модели в модуле «Нелинейное оценивание» программы Statistica, пользовались методом максимального правдоподобия [10].
Результаты
Цитогенетический анализ 1487 абортусов выявил среди них 761 случай ХА у неразвившегося плода. Построенная логит-регрессионная модель (χ2=7,7; р=0,006; предсказательная ценность 59%) показала ассоциацию ХА с возрастом пациентки (табл. 1)
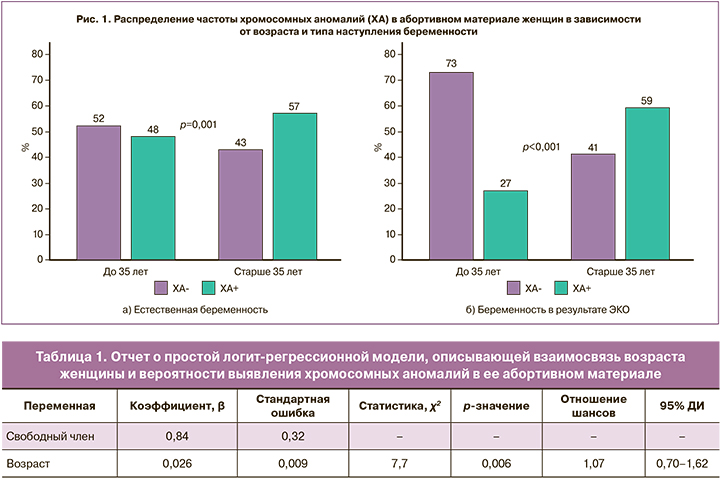
В проанализированных образцах биоматериала женщин в возрасте до 35 лет абортусов с ХА оказалось 406/854 (48%), а среди женщин в возрасте 35 лет и старше – 355/633 (56%); р=0,001.
Большинство беременностей были самопроизвольными – 1254/1403 случая (89% от случаев с известными данными о типе беременности), остальные 149/1403 случаев (11% от известных) – беременности в результате ЭКО. У 84 пациенток не было данных о способе наступления беременности.
Частота ХА в группе женщин, забеременевших естественным путем (654/1254 случая или 52%), статистически значимо не отличалась от таковой в группе женщин после ЭКО (67/149 случаев, 45%) (р=0,08). Принимая во внимание возможную преимплантационную генетическую диагностику, информация о которой может быть не отражена в направлении на цитогенетическое исследование абортуса, провели оценку частоты ХА у женщин до 35 лет и в возрасте 35 лет и старше, разделив их по типу возникновения беременности (рис. 1). Оказалось, что в старшей возрастной группе (35+) частота ХА в абортивном материале выше, как в случае естественно наступившей беременности, так и в случае ЭКО.
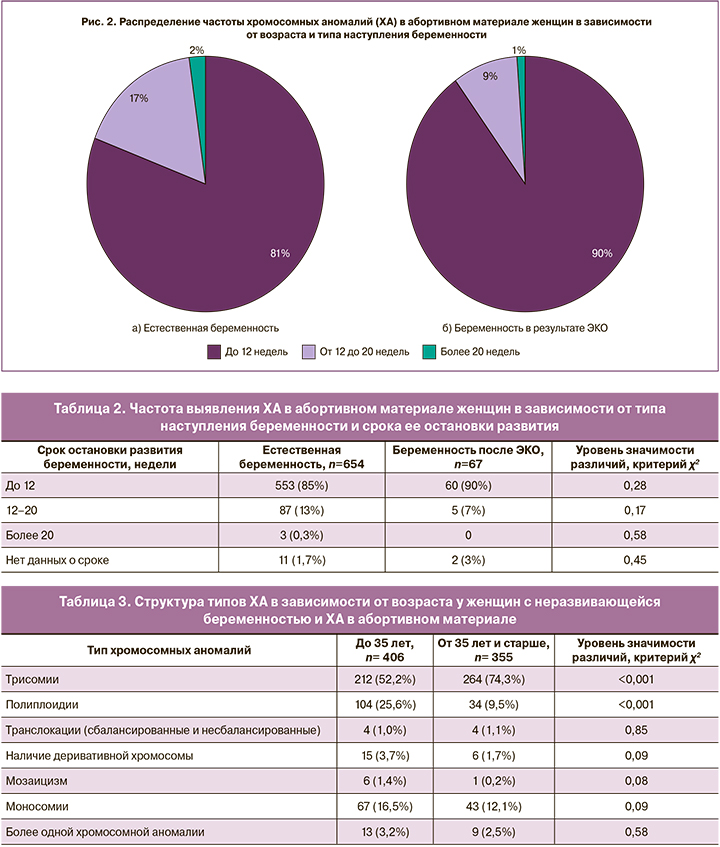
В сопроводительной документации 1306 женщин были данные о сроке неразвивающейся беременности. В 1081 случае срок НБ был до 12 недель, у 211 – от 12 до 21 недель, у 14 – более 20 недель. В 181 случае не было сохранено данных о сроке НБ. Срок остановки развития плода при беременности, наступившей естественным путем, составил 8,5 (3,9) недели, при беременности, наступившей в результате ЭКО, – 8,1 (2,7) недели, р=0,02. Структура срока остановки развития беременности в группах по типу ее наступления значимо не различалась (рис. 2).
Частота выявления ХА в абортивном материале женщин с различным сроком остановки развития беременности и типом ее наступления представлена в таблице 2. Из нее следует, что частота выявления ХА наиболее высокая в группе пациенток с НБ на сроке до 12 недель, вне зависимости от типа наступления беременности.
Разделив выборку на две группы по возрасту, учитывая найденные различия вероятности выявления ХА абортусов у женщин в возрасте старше 35 лет, проанализировали частоты выявления различных типов ХА (табл. 3).
Было выявлено, что наибольшая разница в зависимости от возраста пациенток касалась доли трисомий и полиплоидий. Если первые чаще выявлялись у женщин позднего репродуктивного возраста, от 35 лет и старше, то вторые оказались более характерны для абортусов женщин в возрасте до 35 лет. Частота выявления прочих типов ХА значимо не отличалась в группах женщин до 35 и более 35 лет. Делеции не были обнаружены в проанализированном абортивном материале.
Трисомии обнаружены в 529 образцах биоматериала. Чаще всего это была трисомия по 16 хромосоме: 123/529 случая (23% всех случаев трисомий), нередко выявлялась трисомия по 21 хромосоме – 66/529 (12%), по 22 хромосоме – 57/529 (11%). Частота выявления трисомий по 13 и 15 хромосомам составила 9% (50/529 и 49/529 случаев соответственно). Двойные трисомии выявлены в 28/529 случаях исследования абортивного материала. В случае двойных трисомий наиболее частыми сочетаниями были трисомия 21 и трисомия 15 (3/529 случая, 0,6%); трисомия 21 и дисомия Y-хромосомы, трисомия 21 и трисомия 18 (по 2/529 случая или 0,4%) и в единичных случаях трисомия 21 хромосомы сочеталась с трисомией по 7, 9, 13 и 14 хромосомам.
Построенная модель логит-регрессии (χ2=45,7; р<0,001; предсказательная ценность 65%) показала ассоциацию вероятности обнаружения любой трисомии в абортивном материале пациентки и увеличения ее возраста (табл. 4).
Обсуждение
Выявленные в настоящем исследовании аномалии кариотипа подтверждают их высокую частоту в качестве причины НБ, особенно если женщина находится в позднем репродуктивном возрасте. В литературе сообщается о выявлении статистически значимой положительной корреляции между возрастом женщин и наличием трисомий (r=0,42; р≤0,05) и доминирующем значении аномалий кариотипа в этиологии НБ ранних сроков. При этом подчеркивается, что отсутствие видимых хромосомных мутаций при стандартном кариотипировании не исключает всего спектра генетических нарушений и требует дополнительных методов исследования [11, 12].
Цитогенетический анализ абортусов, описанный в литературе, давал подчас иные, нежели у нас в исследовании, частоты выявления тех или иных аномалий: 59,7% трисомий, 22% полиплоидий, 7,5% моносомий, 7% несбалансированных структурных аномалий и 3,8% множественных анеуплоидий. Общим для многих авторов является наблюдение, что увеличение частоты хромосомных аномалий плодов наблюдалось в группе женщин старше 40 лет (р<0,05) [13]. Нами выявлено, что возраст, при котором значимо чаще выявлялись ХА в абортивном материале – старше 35 лет, между тем об отложенном материнстве пишут не только в нашей стране, но и в мире в целом [14, 15]. В группе женщин старшего репродуктивного возраста после ЭКО было более частое выявление ХА, снизить которое может преимплантационное генетическое тестирование на анеуплоидии (ПГТ-А). Показано, что оно существенно сокращает риск НБ [16].
В нашем исследовании показано, что не всегда ХА ассоциировано с увеличением возраста пациенток с НБ. Полиплоидии значимо чаще выявлялись у абортусов женщин до 35 лет. По данным литературы, эти аномалии выявляются с частотой от 5 до 15% [12, 18, 19], что согласуется с нашими результатами. Однако нам не встретилось описание полиплоидий преимущественно в группе пациенток молодого возраста. В нашем исследовании, как и в других работах [18], анеуплоидии с увеличением числа хромосом были обусловлены дополнительной аутосомой и в единичных случаях – дополнительной Y-хромосомой, а моносомии – отсутствием Х-хромосомы.
Ряд исследователей полагают, что наличие ХА в случае НБ не означает, что следующая беременность будет нести такую же ХА и вероятность последующей беременности снижена [17]. С другой стороны, часто носители структурных аномалий кариотипа не имеют клинических проявлений и выявляются уже после многочисленных выкидышей или неразвивающихся беременностей. Использование цитогенетического исследования на ранних этапах планирования беременности позволяет повысить эффективность и успешность вспомогательных репродуктивных технологий [18]. К этому следует добавить, что цитогенетическое исследование может быть востребовано и в случае планирования беременности в целом как метод, позволяющий выбрать оптимальный путь к желанному результату и снижающий риски репродуктивных потерь.
Выводы
1. Согласно нашему исследованию, ХА в абортивном материале женщин с НБ выявляются в 51,2% случаев, численные аномалии превалируют над структурными. Трисомии, выявленные в абортивном материале женщин с НБ, чаще встречались у пациенток старше 35 лет, а полиплоидии чаще выявлялись в группе пациенток до 35 лет.
2. Учитывая высокую частоту ХА (59%) после ЭКО в старшем репродуктивном возрасте, целесообразно настоятельно рекомендовать проведение ПГТ-А в программах ЭКО у пациенток старшего возраста.
3. Цитогенетический анализ и консультации репродуктивного генетика целесообразно использовать на ранних этапах планирования беременности в популяции в целом для выявления факторов, которые могут спровоцировать прекращение развития беременности.



