Частота врожденных пороков матки в популяции составляет от 4 до 10%, уступая первенство аномалиям развития сердечно-сосудистой и костно-мышечной систем [1, 2]. Среди пороков наиболее часто встречаются внутриматочная перегородка (35%), двурогая (26%) и седловидная (18,3%) матка; частота полного удвоения органа не превышает 9% [3, 4]. Пороки развития матки проявляются морфофункциональной неполноценностью органа, особенностями кровоснабжения и иннервации, измененным рецепторным аппаратом; нередко этому сопутствует гипофункция яичников [5–7]. Все вышесказанное приводит к затруднению процессов имплантации и плацентации. Треть женщин с патологией развития матки страдают бесплодием, более половины – невынашиванием беременности [2, 4], хотя, по данным литературы, при различных аномалиях развития матки репродуктивный прогноз может существенно различаться. В частности, при неполной внутриматочной перегородке невынашивание беременности достигает 97,5%, в то время как при удвоении матки благоприятный исход беременности и родов достигает 77% [5, 8]. В то же время течение беременности сопряжено с риском развития преэклампсии (до 40%), угрозы прерывания (76,8%), неправильного положения плода (до 26%), задержкой роста и гипотрофией плода (7,2–17%), истмико-цервикальной недостаточностью (12,5%), преждевременной отслойкой нормально расположенной плаценты (ПОНРП) (5–6%), преждевременными родами (до 8%), несвоевременным излитием околоплодных вод (28%), анте- и интранатальной гибелью плода (от 2 до 8%) [9]. Роды нередко осложняются слабостью родовой деятельности (от 5 до 24%) и послеродовыми кровотечениями (9,2%). В настоящее время разработано множество различных эффективных методов хирургической коррекции аномалий развития матки [8, 10]. При этом вероятность наступления беременности, включая методы вспомогательных репродуктивных технологий, после реконструктивно-пластических операций не превышает 50% [11, 12]. Прогноз наступления и течения беременности зависит от анатомической формы порока матки, особенности васкуляризации мио- и эндометрия, техники оперативного вмешательства, течения послеоперационного периода.
Клиническое наблюдение
Беременная Д., 31 год, 12.12.2023 г. поступила в отделение патологии беременности Перинатального центра БУЗОО «Областная клиническая больница» г. Омска. Обращал на себя внимание отягощенный акушерско-гинекологический анамнез пациентки.
Из анамнеза: впервые обратилась к врачу акушеру-гинекологу в 2013 г., когда была выявлена эндометриома левого яичника; произведена лапароскопия, резекция левого яичника с последующим назначением препарата из группы оральных контрацептивов (дезогестрел 0,15 мг и этинилэстрадиол 0,03 мг) в течение 6 месяцев. Интраоперационно был установлен диагноз врожденного порока развития матки: двурогая матка. Через 4 месяца после отмены гормональной контрацепции наступила первая спонтанная беременность. Течение данной беременности осложнилось ПОНРП в сроке 16 недель. Интраоперационно обнаружено асимметричное увеличение матки за счет левого рога до 16 недель беременности, при этом отмечались признаки истончения миометрия, стенка матки имела синюшно-багровый цвет с выраженной сосудистой сеткой. Произведено: двусторонняя перевязка маточных сосудов; гистеротомия в области измененного левого рога матки, плодное яйцо было отделено от миометрия, одномоментно удален плод женского пола в целом плодном пузыре с плацентой; удалены сгустки крови в объеме 470 мл (при осмотре на плаценте обнаружен участок отслойки 3×4 см). Учитывая порок развития матки, истончение и перерастяжение левого рога, ПОНРП, произведено иссечение левого рога матки с последующим наложением двухрядного непрерывного шва на область разреза. Общая кровопотеря составила 900 мл, восполнена. Послеоперационный период протекал без осложнений.
В последующие 4 года беременность не наступала при отсутствии контрацепции. В 2017 г. была диагностирована спонтанная беременность в правом роге матке. Первый триместр беременности протекал без осложнений. В сроке 14 недель была выявлена истмико-цервикальная недостаточность, наложен акушерский пессарий. В сроке 16 недель диагностирован преждевременный разрыв плодных оболочек, осложнившийся развитием хориоамнионита. Интраоперационно: в брюшной полости обнаружен выраженный спаечный процесс (большой сальник подпаян к париетальной брюшине передней брюшной стенки по линии разреза, к передней стенке матки и к мочевому пузырю), проведены адгезиолизис, отделение сальника; правый рог матки увеличен до 16 недель беременности, розового цвета, мягковатой консистенции, к передней стенке матки интимно фиксирован мочевой пузырь, придатки с обеих сторон в спайках с задней стенкой матки и с задним листком широкой связки матки, проведено разъединение спаек. Произведена двусторонняя билатеральная перевязка маточных сосудов. После гистеротомии поперечным разрезом в нижней трети матки извлечен мертвый плод мужского пола массой 180 г. При попытке отделения плаценты выявлен участок врастания плаценты 3×2 см в правом маточном углу. Произведена резекция правого угла матки с зоной врастания плаценты. Ушивание иссеченной части матки и разреза от кесарева сечения проведено двухрядным викриловым швом. Кровопотеря составила 500 мл. Послеоперационный период на фоне антибактериальной терапии протекал без осложнений.
В 2019 г. при дообследовании в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова» Минздрава России было выявлено наличие внутриматочной перегородки. Произведено оперативное вмешательство с следующем объеме: 1) гистероскопия, в процессе которой подтверждено наличие неполной внутриматочной перегородки на широком основании, занимающей 2/3 полости матки и разделяющей полость на две гемиполости; произведено рассечение перегородки петлей резектоскопа в монополярном режиме; 2) лапароскопия, в процессе которой обнаружен выраженный спаечный процесс в брюшной полости: большой сальник на значительном протяжении подпаян к передней брюшной стенке, ректосигмоидный отдел толстой кишки подпаян к задней стенке матки и левым придаткам, левые придатки представлены единым спаечным конгломератом с широкой связкой матки, сигмовидная кишка подпаяна к боковой стенке матки. Поведено рассечение спаек, хромогидротубация – маточные трубы проходимы. Область рубцов на матке без особенностей.
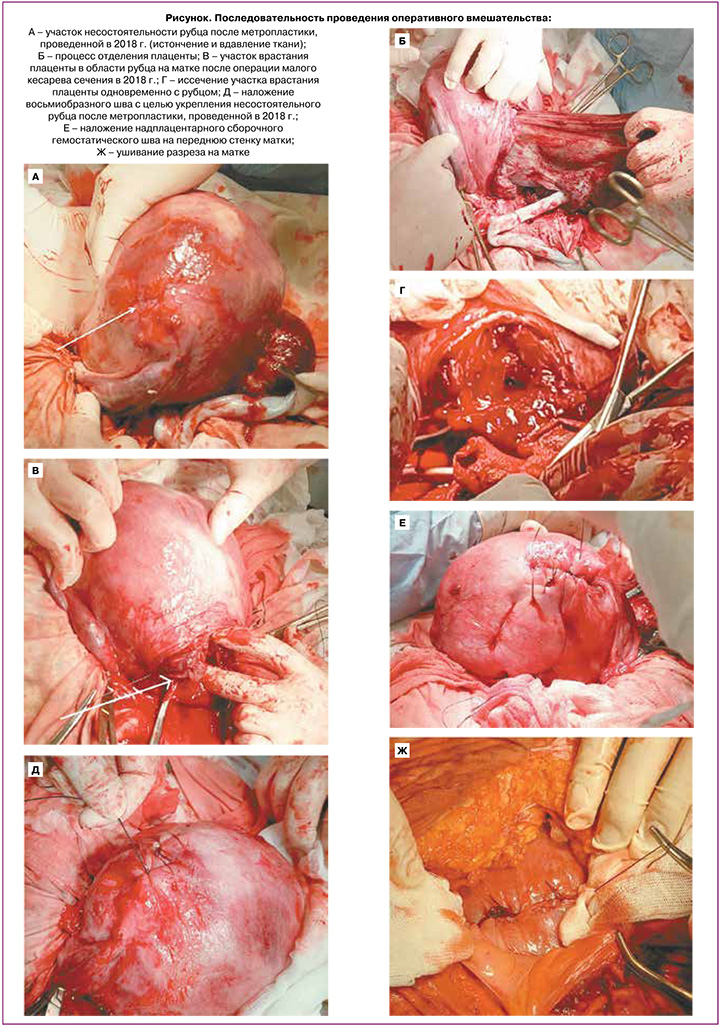
При отсутствии контрацепции третья беременность наступила спонтанно в 2022 г. Во время беременности с момента ее диагностики пациентка получала терапию микронизированным прогестероном в дозировке 200 мг в сутки, а в сроке 16 недель проведено наложение швов на шейку матки (серкляж). Дальнейшее течение беременности протекало без особенностей. Госпитализирована в отделение патологии беременности в сроке 38 недель. Предварительно перед началом операции после катетеризации мочевого пузыря в асептических условиях произведена установка влагалищного модуля двухбаллонного катетера Жуковского. Лапаротомия проводилась нижнесрединным разрезом с иссечением кожного рубца, гистеротомия – поперечным разрезом в нижнем сегменте. Извлечен доношенный плод мужского пола 3805 г с оценкой по Апгар 8–8 баллов. После извлечения плода влагалищный модуль катетера Жуковского был заполнен физиологическим раствором в объеме 180 мл. Матка выведена в рану, проведена двусторонняя перевязка маточных сосудов. При наружном осмотре область рубца после проведенной метропластики в 2014 г. состоятельна, в области рубца после метропластики, проведенной в 2018 г., выявлен участок истончения и вдавления (рисунок А). Плацента была локализована по передней стенке. Во время отделения плаценты (рисунок Б) обнаружен участок врастания плаценты 3×4 см (рисунок В) в области рубца от кесарева сечения, выполненного в 2018 г. Участок врастания был фиксирован гемостатическими зажимами и иссечен одновременно с рубцом (рисунок Г). После наложения отдельных швов на углы раны на матке проведена ревизия полости матки, которая позволила подтвердить наличие истончения области рубца после правосторонней метропластики, проведенной в 2018 г. На данный участок наложен восьмиобразный шов с целью укрепления зоны истончения (рисунок Д). Учитывая высокий риск послеродового кровотечения, следующим этапом оперативного вмешательства было наложение надплацентарного сборочного гемостатического шва [13, 14] на переднюю стенку матки (рисунок Е); подобный сборочный шов был наложен на заднюю стенку матки. Через гистеротомический разрез проведена установка маточного катетера Жуковского, осевая трубка которого проведена через цервикальный канал в центральную трубку вагинального модуля. Рана на матке ушита отдельными восьмиобразными горизонтальными швами (рисунок Ж), маточный модуль заполнен физиологическим раствором. На область швов наложен стерильный рассасывающийся гемостатический материал Ethicon Surgigel Original. Общая кровопотеря составила 850 мл, восполнена.
Заключение
Женщины с пороками развития матки входят в группу высокого риска по невынашиванию беременности, аномальной плацентации, ПОНРП. Все перечисленные риски реализовались в описанном клиническом наблюдении. Последовательное восстановление нормальной анатомии полости матки и своевременная коррекция истмико-цервикальной недостаточности позволили пациентке благополучно выносить третью беременность. Несомненно, что рубцы на матке после метропластики создают дополнительные риски для аномальных вариантов плацентации, кровотечения в родах и послеродовом периоде. Однако использование комбинированного подхода, включающего компрессию бассейна маточной артерии двухбаллонным катетером Жуковского, наложение сборочного гемостатического шва на стенку матки, позволяет минимизировать объем кровопотери и провести органосохраняющую операцию.



