Ретрохориальная гематома (РХГ), диагностируемая при ультразвуковом исследовании в первом триместре, встречается в 4–22% от числа всех беременностей, в 70% сопровождается наружным кровотечением, но в 30% – бессимптомна и является ультразвуковой находкой [1, 2].
Ряд исследователей сходятся во мнении, что небольшие, бессимптомные субхорионические гематомы не ухудшают прогноз пациента; по мнению других, беременность с РХГ завершается выкидышем в высоком проценте случаев [3]. В случае же пролонгирования беременности, пациентки с РХГ имеют более высокий риск развития материнских и неонатальных осложнений: гипертензии беременных, преэклампсии, отслойки плаценты, задержки роста плода, дистресса плода и др. [4–6].
Таким образом, контраверсии вокруг РХГ и ее роли в гестационном процессе оставляют вопрос открытым для обсуждения.
Цель исследования: определить эхографические особенности эмбриона, хориона, экстраэмбриональных структур у пациенток с РХГ, являющиеся предикторами ранних репродуктивных потерь.
Материал и методы исследования
Исследование проведено в Государственном бюджетном учреждении Ростовской области «Перинатальный центр» за период с 1 января 2013 года по 1 января 2015 года. Критерием включения в исследование явилось наличие РХГ по данным ультразвукового исследования в сроки беременности 6–12 недель и наличие жизнеспособного эмбриона при первичном ультразвуковом исследовании. Критерии исключения: беременность, наступившая после вспомогательных репродуктивных технологий, многоплодная беременность, случаи выявленных врожденных аномалий.
Ультразвуковое исследование выполнено на аппарате Philips HD 11, оценивали копчико-теменной размер (КТР), частоту сердцебиений, желточный мешок, его средне-внутренний диаметр, локализацию хориона, его расположение, структуру, особенности строения стенок матки и придатков матки. Прицельно оценивали размер, объем РХГ, ее локализацию, стадию развития.
Частота сердцебиений менее 110 ударов в минуту оценивалась как брадикардия, более 180 ударов в минуту – тахикардия [7].
При определении локализации хориона выделяли следующие варианты: дно матки, задняя, передняя стенка матки, перекрывает область внутреннего зева.
По локализации РХГ классифицировали, как корпоральную (расположенную вдоль стенки матки, дна) и супрацервикальную (над внутренним зевом).
Размер гематомы определяли с помощью измерения поперечного, передне – заднего, продольного размеров с последующим автоматическим вычислением объема.
 По стадиям развития выделяли организованную, с признаками организации и неорганизованную РХГ.
По стадиям развития выделяли организованную, с признаками организации и неорганизованную РХГ.
Для сравнения групп пациентов по количественным или порядковым показателям использовались U-критерий Манна–Уитни (далее М-У) и критерий χ2 Пирсона, по качественному бинарному признаку – точный критерий Фишера. Межгрупповые различия считали статистически достоверными при значении р<0,05. Для определения параметров многофакторной модели строились парные регрессии. Качество статистически значимых моделей определялось на основе анализа ROC кривой.
Результаты исследования и обсуждение
В исследование были включены 163 беременные в сроках от 6 до 12 недель. В основную группу вошли 90 беременных с РХГ (I группа). Группу контроля (II группа) составили 73 условно здоровых беременных (без РХГ). Средний возраст беременных основной группы составил 29,7±4,3 года, контрольной группы – 29,4±5,4 года, группы сопоставимы по возрасту (рис. 1). Соматический статус у пациенток в I и II группе не различался; хронический пиелонефрит, хронический гастрит, хронический панкреатит, артериальная гипертензия, хронический тонзиллит были отмечены в равном проценте случаев.
Основным эхографическим признаком, сопровождающим физиологическое течение беременности в I триместре, является визуализация эмбриона внутри плодного яйца. КТР продолжает оставаться основным ориентиром для оценки гестационного возраста в ранние сроки беременности. В нашем исследовании при проведении биометрии эмбриона было выявлено, что отставание КТР от срока беременности более 7 дней наблюдалось у 26 (29%) беременных с РХГ, в то время как в контрольной группе этот признак не встречался (р<0,001) (табл. 1). Оценка размеров и структуры хориона при ультразвуковом исследовании не представляет сложности и возможна у всех беременных. В нашей работе, фрагментарный хорион был отмечен лишь у двух женщин (2%), у 98% беременных хорион был без особенностей (табл. 1). При эхографическом описании РХГ оценивали локализацию, структуру, размеры и объем гематомы. С локализацией гематомы некоторые авторы связывают исходы беременности. В работе S. Nagy и соавт., 2005 [1] было показано, что корпоральная локализация гематомы не коррелирует с риском самопроизвольного аборта, в то время, как в случае с цервикальной локализацией риск самопроизвольного аборта значительно выше. В исследовании И.В. Игнатко, Н.Т. Мартиросян (2009) [8] у пациенток с РХГ в 4,76% беременность закончилась самопроизвольным прерыванием беременности, при этом гематома локализовалась в области одной из стенок полости матки. В нашем исследовании у беременных в основной группе корпоральная локализация гематомы встречалась чаще, чем супрацервикальная – у 71 (79%) и у 19 (21%) соответственно (табл. 1).
При этом отставание КТР от срока более 7 дней при корпоральной локализации гематомы встречалось у 18 (22%) пациенток, при супрацервикальной локализации гематомы – у 8 (42%) пациенток.
Объем гематомы, ее размеры – это одни из ключевых характеристик, с которыми большинство авторов связывают прогноз беременности. В нашем исследовании объем РХГ у пациенток основной группы составил 0,027– 3,68см3, медиана (Ме) – 0,605 см3, интерквартильный размах (25-й и 75-й процентили) от 0,225 до 1,254 см3. Время образования РХГ оценивали по эхографическим признакам организации гематомы; у 19 (21%) отмечены не организованные гематомы, у 30 (33%) – с признаками организации, у 41(46%) – организованные гематомы. При исследовании желточного мешка оценивали его размеры; средне-внутренний диаметр желточного мешка у женщин в группе с РХГ был достоверно ниже по сравнению с беременными в группе контроля (р<0,0015) (табл. 1).
Неразвивающейся беременностью в сроки до 12 недель завершилось 27 (30%) беременностей в основной группе, при этом отставание КТР более 7 дней у этой категории пациенток встречалось достоверно чаще по сравнению с пациентками, у которых беременность пролонгировалась.
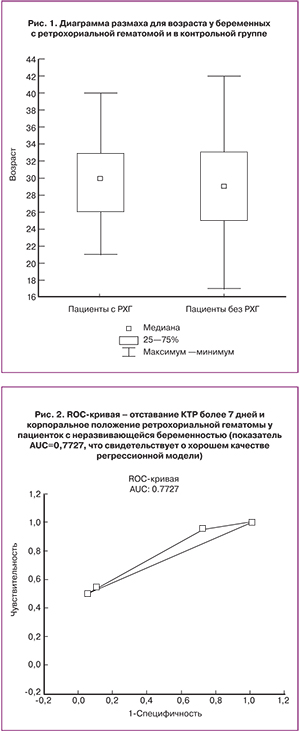
С целью определения прогностически неблагоприятных маркеров развития беременности в I триместре у пациенток с РХГ были построены парные регрессии. Качество статистически значимых моделей определялось на основе анализа ROC кривой. В качестве регрессоров были использованы параметры первого ультразвукового сканирования: срок беременности, при котором по УЗИ была впервые выявлена ретрохориальная гематома, КТР, отставание КТР более 7 дней, частота сердцебиений, средне-внутренний диаметр желточного мешка, локализация хориона, особенности строения стенок матки и придатков матки; объем РХГ, ее локализация, стадии развития. Многофакторной регрессией с наибольшим количеством статистически значимых переменных является представленная ниже регрессия (табл. 2). Наличие значимой связи было обнаружено между отставанием КТР от срока беременности более 7 дней и неразвивающейся беременностью до 12 недель; между корпоральным расположением РХГ и неразвивающейся беременностью до 12 недель (табл. 2).
Качество статистически значимых моделей определялось на основе анализа ROC кривой (рис. 2), при этом площадь под ROC-кривой составила 0,7727, что свидетельствует о хорошем качестве регрессионной модели.
Как уже упоминалось выше, у 27 пациенток основной группы беременность не развивалась в сроки до 12 недель; соответственно, дальнейшему анализу подверглись 53 беременные женщины (группа I). Из группы контроля 10 пациенток прервали беременность по желанию до 12 недель; таким образом, в группе контроля для дальнейшего наблюдения осталось 63 женщины.
Анализировали метод родоразрешения (вагинальные роды, кесарево сечение) и частоту перинатальных осложнений (преждевременных родов, задержки роста плода, предлежания и врастания плаценты, преждевременной отслойки нормально расположенной плаценты, преждевременного разрыва плодных оболочек, патологии отделения последа, гипотонического кровотечения).
Кесарево сечение и вагинальные роды в основной группе отмечались у 34 (64%) и 19 (36%) женщин, в группе контроля – у 24 (38%) и у 39 (62%) женщин соответственно. Преждевременные роды в основной группе наблюдались у 7 (13%) женщин, в группе контроля – у 1 (2%).
Шанс родоразрешения путем кесарева сечения в основной группе статистически значимо был повышен по сравнению с группой контроля (относительный риск (ОР) – 1,7884, доверительный интервал (95% ДИ) – 1,1741, 2,7240; отношение шансов (ОШ) – 3,0694, 95% ДИ – 1,4285, 6,5952; р=0,00357). Риск развития преждевременных родов также был статистически значимо повышен в группе пациенток с РХГ по сравнению с пациентками без РХГ (ОР – 1,1339, 95% ДИ – 1,0162, 1,2652; ОШ – 9,4348, 95% ДИ – 1,1215, 79,3733; р=0,01033).
Синдром задержки роста плода (СЗРП) в основной группе наблюдался у 6 (12%) беременных, в группе контроля – у 1 (2%) (р=0,0172). При этом, риск развития СЗРП в основной группе статистически значимо был выше по сравнению с группой контроля (относительный риск (ОР) – 8,9222, доверительный интервал (95% ДИ) – 1,1792, 67,5107; отношение шансов (ОШ) – 10,0253, 95% ДИ – 1,2626, 79,6009; р=0,00369).
Для определения наличия связи между ультразвуковыми параметрами в I триместре у пациенток с РХГ и риском развития СЗРП были построены регрессионные модели (метод линейного регрессионного анализа). При этом было выявлено, что у беременных с корпоральной локализацией гематомы (р=0,037) и отставанием КТР более 7 дней (р=0,0088) риск развития СЗРП был достоверно выше.
Заключение
Анализ перинатальных исходов у пациенток с РХГ показал, что у данной группы беременных риск преждевременных родов и развития СЗРП выше по сравнению с беременными без РХГ.
Ультразвуковое исследование в I триместре при наличии РХГ является ценным инструментом для прогнозирования исходов беременности. Оно позволяет оценить не только жизнеспособность плода и выявить анэмбрионию, но и конкретизировать ряд параметров: КТР, частоту сердечных сокращений, локализацию и объем РХГ. Прогностически неблагоприятным эхографическим признаком у беременных с РХГ в I триместре является отставание КТР от срока гестации более 7 дней и корпоральная локализация гематомы. Корпоральная локализация гематомы и отставание КТР более 7 дней имеют прогностическое значение в отношении риска развития СЗРП.



