Преждевременные роды (ПР) являются основной причиной перинатальной заболеваемости и смертности в мире, где большинство смертей приходится на новорожденных с гестационным возрастом менее 32 недель [1–3]. Степень недоношенности и низкая масса тела при рождении во многом определяют прогноз выживаемости и качество последующей жизни новорожденного. В целом во всем мире ежегодно регистрируется 15 млн случаев ПР [2]. Частота преждевременного разрыва плодных оболочек (ПРПО) при недоношенной беременности составляет от 40 до 50% всех преждевременных родов [4].
У беременных с ПР, как с интактным плодным пузырем, так и с ПРПО, имеется ряд факторов риска: возраст, анамнестические данные, осложнения в течение данной беременности, соматические и инфекционные заболевания.
ПРПО – неполноценность плодных оболочек вследствие воспалительных изменений, которые приводят к ослаблению прочности мембран. Имеются данные о микротрещинах в плодных оболочках, ведущих к нарушению их целостности и являющихся источником проникновения микроорганизмов в полость матки [5].
Цель – выявление клинико-анамнестических факторов риска у беременных с ПРПО при ПР.
Материалы и методы
Нами проведено одномоментное сравнительное исследование, в ходе которого в соответствии с поставленной целью обследованы 150 женщин. Все пациентки были разделены на 3 группы: 1-ю группу составили 50 пациенток с ПРПО в сроке беременности до 36 недель, 2-ю – 50 пациенток с интактными плодными оболочками в сроке до 36 недель и 3-ю – 50 соматически здоровых беременных с неотягощенным акушерско-гинекологическим анамнезом и спонтанными своевременными (≥37 недель) родами.
У всех женщин, включенных в исследование, изучены анамнестические данные: возраст, перенесенные соматические и гинекологические заболевания, проведенные оперативные вмешательства, а также состояние репродуктивной функции. Проанализировано течение данной беременности, методы родоразрешения, неонатальные исходы.
Критерии включения в 1-ю и 2-ю группы: одноплодная самопроизвольная беременность, завершившаяся ПР в 22–36 недель с ПРПО (1-я группа) или спонтанными ПР при наличии интактных плодных оболочек (2-я группа). Критерии включения в 3-ю группу: одноплодная, самопроизвольно наступившая беременность, завершившаяся своевременными спонтанными родами (≥37 недель). У всех пациенток получено информированное согласие на участие в исследовании.
Критерии исключения: многоплодная беременность, наступление беременности в результате применения вспомогательных репродуктивных технологий, структурные и хромосомные аномалии, тяжелая соматическая патология у беременной, развитие преэклампсии во время данной беременности, пороки развития матки.
Статистическая обработка полученных данных выполнена на собственном компьютере с использованием программы IPM SРSS Statistics, версия 22. Для описания количественного параметра данные представлены в виде среднего арифметического и стандартного отклонения М(SD). Для сравнения групп по качественным бинарным признакам использовали метод хи-квадрат Пирсона, если одно из значений было менее 5 – применяли точный метод Фишера. Статистически значимыми считались различия при вероятности ошибки p<0,05.
Результаты
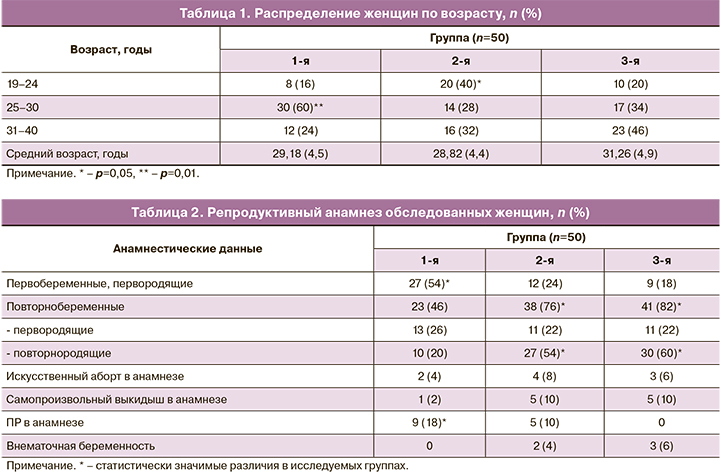
Возраст обследованных женщин колебался в пределах от 19 до 40 лет и составил в среднем 29,54 (5,0) года; в 1-й группе – 29,18 (4,5) года, вo 2-й – 28,82 (4,4) года, тогда как в 3-й группе (контроля) – 31,26 (4,9) года. При анализе возрастного распределения женщин выявлено, что во 2-й группе статистически значимо чаще встречались пациентки в возрасте 19 лет–24 года –20 (40%), по сравнению с 1-й и 3-й группами – 8 и 10 (16 и 20%, соответственно) (p=0,01). В то же время в 1-й группе статистически значимо чаще встречались женщины в самом активном репродуктивном возрасте 25–30 лет у 30 (60%), по сравнению со 2-й и 3-й группами – 14 и 17 (28 и 34%, соответственно) (p=0,003). Во всех трех группах в диапазоне возраста 31–40 лет статистически значимых различий не было. Возрастное распределение обследованных беременных по группам представлено в табл. 1.
Практически все женщины проживали в одинаковых климато-географических условиях, преимущественно в Москве и Московской области. При изучении социально-экономического статуса среди обследованных женщин статистически значимых различий в уровне образования не было отмечено.
В ходе исследования проанализировано состояние здоровья беременных, а также изучены особенности соматического и гинекологического анамнезов.
Согласно представленным в табл. 2 данным, первобеременные первородящие женщины статистически чаще встречались в 1-й группе – 27 (54%), по сравнению сo 2-й и 3-й группами – 12 и 9 (24 и 18% соответственно) (p<0,001). Статистически значимых различий между повторно беременными, первородящими в сравниваемых группах не было выявлено. Повторно беременные повторнородящие статистически чаще встречались во 2-й и 3-й группе – 27 и 30 (54 и 60% соответственно), по сравнению с 1-й группой – 10 (20%) (p<0,001). Не было выявлено статистически значимых различий в частоте искусственных абортов, самопроизвольных выкидышей и внематочных беременностей в анамнезе во всех трех группах. Нельзя не отметить, что ПР в анамнезе чаще встречались в 1-й группе – 9 (18%), по сравнению со 2-й – 5 (10%) и отсутствовали в 3-й группе (p=0,009).
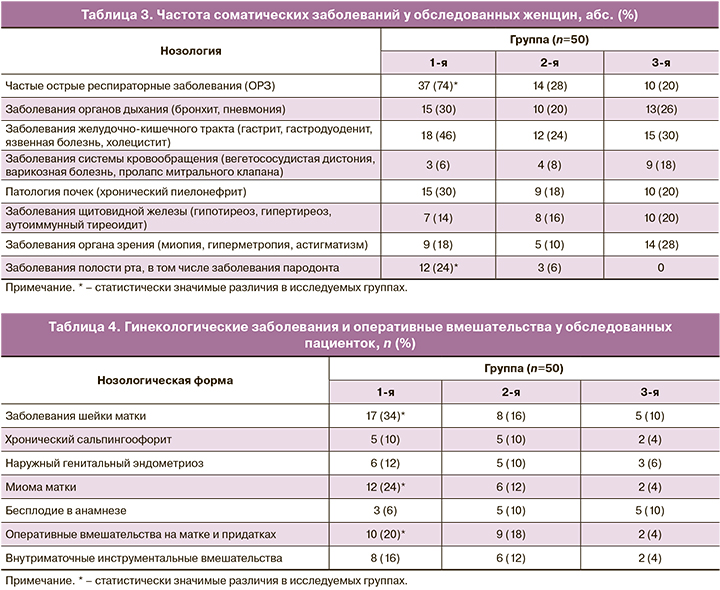
При изучении частоты соматических заболеваний выявлены статистически значимые различия между 1-й и 3-й группами. Так, у пациенток 1-й группы в анамнезе статистически чаще преобладали острые респираторные заболевания – 37, 14 и 10 (74, 28 и 20% соответственно) (p<0,001). По распределению частоты таких нозологий, как заболевания органов дыхания, системы кровообращения, почек, щитовидной железы и органов зрения, статистически значимых различий не было выявлено. Заболевания пародонта отмечались среди пациенток с ПР, однако статистически чаще в 1-й группе – у 12 (24%) женщин по сравнению со 2-й – 3 (6%) и отсутствовали в 3-й группе со своевременными родами (p<0,001). Частота соматических заболеваний представлена в табл. 3.
При сравнительном анализе особенностей менструальной функции (возраст менархе, характер и продолжительность менструального цикла) в обследованных трех группах статистически значимые различия не были выявлены, значения соответствовали средним популяционным показателям.
Проведенный анализ гинекологических заболеваний у обследованных женщин, представленный в табл. 4, выявил, что самыми распространенными во всех трех группах были заболевания шейки матки – 17, 8 и 5 (34, 16 и 10% соответственно) со статистически значимыми межгрупповыми разлииями (p=0,008). Из инфекционно-воспалительных заболеваний органов малого таза хронический сальпингоофорит отмечался с одинаковой частотой в 1-й и 2-й группах: 5 и 5 (10 и 10%) по сравнению с 3-й группой – 2 (4%), однако статистически значимых различий не было выявлено. Миома матки статистически чаще отмечалась в 1-й группе у 12 (24%) женщин по сравнению со 2-й и 3-й группами – 6 и 2 (12 и 4% соответственно) (p=0,01). Эндометриоз, бесплодие в анамнезе встречались во всех трех обследованных группах, и при сравнительном анализе статистически значимых различий между ними не было выявлено. Частота оперативных вмешательств на органах малого таза статистически значимо была выше в группе беременных с ПР: у 10 и 9 (20 и 18% соответственно, по сравнению с контрольной группой – 2 (4%) женщины (p=0,04).
Анализ течения данной беременности показал, что наиболее распространенными осложнениями, представленными в табл. 5, являлись угрожающие ПР, которые чаще встречались у женщин с ПР в 1-й и 2-й группах, – у 29 и 12 (58 и 44% соответственно), по сравнению с контрольной 3-й группой – у 9 (18%) (p<0,001).

Ретрохориальная гематома в ранние сроки беременности статистически чаще встречалась у беременных 2-й группы – 12 (24%) по сравнению с 1-й и 3-й группами обследованных – 3 и 2 (6 и 4% соответственно) (p<0,001). В свою очередь, ретроамниотическая гематома с конца I – начала II триместров беременности статистически чаще встречалась в 1-й группе – у 16 (32%) беременных по сравнению со 2-й и 3-й группами женщин – 3 и 1 (6 и 2% соответственно) (p<0,001). Угроза прерывания беременности с наличием кровяных выделений статистически значимо чаще имела место в 1-й группе – у 18 (36%) по сравнению сo 2-й группой – у 10 (20%) и не отмечалась в 3-й (p<0,001).
Ранний токсикоз беременных практически с равной частотой наблюдался во всех трех группах и составил 26, 20 и 17 (52, 40 и 34%) соответственно, статистически значимых различий не было выявлено. Анемия, в основном легкой степени, выявлялась чаще в 1-й группе – у 15 (30%) женщин по сравнению со 2-й и 3-й группами беременных – 5 и 4 (10 и 8% соответственно) (p=0,05). ИЦН статистически чаще отмечалась в группах с ПР – у 21 и 19 (42 и 38% соответственно) женщин по сравнению с 3-й группой – 1 (2%) (p<0,001). В 1-й группе у 20 (40%) женщин с ПРПО была произведена ее хирургическая коррекция, по сравнению с женщинами 2-й и 3-й групп – у 7 и 1 (14 и 2% соответственно) (p<0,001). У 12 (24%) женщин 1-й группы в ранние сроки беременности имели место явления ОРЗ, в то время как во 2-й и 3-й группах частота ОРЗ в ранние сроки была одинаковой и составила 7 и 7 (14 и 14% соответственно).
Исходы родов и течение раннего неонатального периода. При сравнительном анализе особенностей родоразрешения в зависимости от гестационного срока, представленных в табл. 6, было выявлено отсутствие статистически значимых различий в зависимости от способа родоразрешения в 22–276 недель беременности в группах женщин с ПР, вне зависимости от их клинического фенотипа (1-я и 2-я группы). В то же время частота кесарева сечения в 28–336 недель беременности была статистически значимо выше во 2-й группе. Наоборот, в 34–36 недель беременности самопроизвольные роды статистически значимо чаще превалировали в 1-й группе. Средний гестационный срок при родоразрешении в 1-й группe составил 32,84 (3,3) недель, во 2-й – 32,16 (2,4) недель и в 3-й – 39,4 (3,5) недель беременности.
Продолжительность безводного периода была статистически значимо выше в 1-й группе и варьировала от 50 минут до 105 ч 40 минут и в среднем составила 21,16 (40 мин) ч по сравнению со 2-й и 3-й группами – 2,3 ч (21 минута) и 3,6 ч (26 минут) соответственно (p<0,001).
Наиболее частыми показаниями к оперативному родоразрешению в 1-й группе с ПРПО явились ангидрамнион (при безводном периоде свыше 24 ч), отсутствие регулярной родовой деятельности, нарушение состояния плода по данным ультразвукового исследования и допплерометрии, а вo 2-й группе с ПР – ухудшение состояния плода, слабость родовой деятельности, начавшаяся острая гипоксия плода. Показания к оперативному родоразрешению путем кесарева сечения в обследованных группах представлены в табл. 7.

Средняя масса тела при рождении в 1-й группе женщин составила 2000,0 (605,0) г, вo 2-й –1917,0 (485,0) г, a в 3-й – 3308,0 (209,0) г, (p=0,01) (табл. 8). При анализе состояния новорожденных, согласно шкале Апгар, были обозначены два закономерных основных пункта: зависимость от гестационного срока при рождении и способа родоразрешения. В 1-й группе средняя оценка состояния новорожденных по шкале Апгар составила на 1-й минуте – 6,5 (1,2) балла, на 5-й минуте – 7,4 (1,0) балла; вo 2-й группе – на 1-й минуте – 5,3 (2,5) балла, на 5-й минуте – 6,2 (2,7) балла; в 3-й группе на 1-й минуте – 7,9 (0,3) балла, на 5-й минуте – 8,7 (0,4) балла соответственно. По результатам анализа, во 2-й группе родоразрешение путем операции кесарева сечения повышало оценку новорожденных по шкале Апгар на 1-й минуте – 6,1±1,2 балла и на 5-й минуте – 7,1±0,9 балла, в сравнении с родоразрешением через естественные родовые пути – 4,5±3,5 балла и 6,9±2,8 балла соответственно. Тогда как в 1-й и 3-й группах особых различий в оценке состояния новорожденных в зависимости от метода родоразрешения не было отмечено. Метод родоразрешения в 22–27 недель беременности не влиял на состояние новорожденного (согласно оценке по шкале Апгар). Некоторая тенденция к улучшению состояния новорожденного (по шкале Апгар на 5-й минуте) отмечалась при оперативном родоразрешении в 34–366 недель беременности.
Таким образом, неонатальные исходы были тяжелыми во 2-й группе в связи с родоразрешением на ранних сроках беременности, по сравнению с 1-й группой. Синдром угнетения центральной нервной системы встречался в 1-й и 2-й группах – 9 и 18 (18 и 36%) и статистически значимо отличался во 2-й группе по сравнению с 1-й (p=0,04). Во 2-й группе также были выявлены статистические различия с 1-й группой по частоте развития гемолитической болезни (p=0,01). Развитие сепсиса у новорожденных в группах с ПР составило 8 (16%) и 5 (10%) случаев, однако статистически значимых различий не выявлено. Вероятными причинами сепсиса явились: недоношенность, длительная продолжительность безводного периода (в группе с ПРПО – 21,16 ч (40 мин), наличие внутриутробной инфекции.
Обсуждение
ПРПО при недоношенной беременности является важной проблемой в акушерской практике. Проведенное нами исследование позволило установить многофакторность данного осложнения беременности.
Полученные результаты выявили более высокую частоту возникновения ПРПО в 22–36 недель беременности у первобеременных первородящих, тогда как ПР с интактными плодными оболочками и своевременные роды встречались среди повторнородящих женщин. Большинство (60%) беременных с ПР в результате ПРПО находились в самом активном репродуктивном возрасте – 25–30 лет. По результатам исследований зарубежных ученых было выявлено, что пик возникновения ПРПО при недоношенной беременности в 43% случаев отмечается в возрасте 26–30 лет [6–8].
В этом исследовании при анализе репродуктивной функции женщин выявлено, что риск ПРПО при сроке беременности до 36 недель выше у женщин с ПР в анамнезе. Американская ассоциация акушеров-гинекологов привела данные, согласно которым ПРПО при ПР в анамнезе повышает риск «рецидива» ПРПО на 16–32% [9].
У женщин с ПРПО беременность протекала с ранних сроков с угрозой прерывания, которая, в свою очередь, нарастала до угрозы ПР, осложнялась образованием ретроамниотической гематомы в 32% случаев, тогда как у беременных с ПР и интактным плодным пузырем с ранних сроков беременности в 24% отмечалась ретрохориальная гематома, а также анемия, требовавшая коррекции [10–14].
Согласно данным метаанализа по изучению связи ретрохориальной гематомы c неблагоприятными исходами беременности, у беременных с ретрохориальной гематомой имеется повышенный риск прерывания беременности (от 0,7 до 3,6%), ПР (от 10,1 до 13,6%) [15–19]. Есть данные, что локализация ретроамниотической гематомы у края плаценты может привести к локальному раздражению амниона, тем самым спровоцировать ПР на фоне ПРПО [19, 20].
Частота ИЦН не имела статистически значимых различий между 1-й и 2-й группами, однако в 1-й группе женщин с ПРПО чаще проводилась хирургическая коррекция ИЦН. Подобная ассоциация подтверждена результатами зарубежных исследований [21]. Кроме того, согласно данным из Cochrane Library, ряд факторов повышает риск ПРПО: ПР в анамнезе, развитие ИЦН, серкляж, кровотечение во время беременности [22].
Развитие пародонтита и инфекций полости рта является предрасполагающим фактором риска ПР и неблагоприятных исходов беременности. В нашем исследовании наличие заболеваний полости рта было обнаружено в 24% случаях с ПРПО. Согласно полученным данным, немаловажную роль в развитии ПРПО играют гинекологические заболевания (миома матки, заболевания шейки матки) и оперативные вмешательства на органах малого таза, что согласуется с данными литературы [23].
В нашем исследовании наиболее частым методом родоразрешения беременных с ПР являлось кесарево сечение, что согласуется с данными литературы [24–26], согласно которым сроки родоразрешения при ПРПО для большинства (60%) пациенток 1-й группы составили 34–36 недель беременности. Имеются данные о том, что в 59,5% случаев ПРПО возникает при гестационном сроке 35–36 недель [27]. Результаты многоцентровых исследований не выявили преимуществ экстренного родоразрешения при ПРПО до 34 недель беременности в сравнении с выжидательной тактикой в отношении неонатальных осложнений [28]. Согласно результатам проспективного когортного исследования, проведенного в 2018 г., наиболее распространенными неонатальными осложнениями у недоношенных новорожденных в группе женщин с ПРПО являются респираторные расстройства, внутриутробная инфекция и сепсис [29].
Заключение
ПРПО при недоношенной беременности является клиническим фенотипом ПР, исход которых зависит от срока беременности, при котором произошло данное осложнение. Изучение клинико-анамнестических особенностей пациенток указывает на его предотвратимость в ряде случаев. Вместе с тем, комплексное изучение этой проблемы позволит разработать подходы к профилактике до беременности и прогнозированию ПРПО в I триместре.



