Как известно, HELLP-синдром считается одним из наиболее тяжелых осложнений преэклампсии, которая занимает второе место в структуре материнской летальности (14%) и чаще возникает у первобеременных женщин старше 35 лет с хроническими сердечно-сосудистыми и нейроэндокринными заболеваниями, а также с патологией органов мочевыделительной системы [1]. Патогенетической основой преэклампсии выступает эндотелиальная дисфункция, провоцирующая выраженные микроциркуляторные нарушения с ишемическим повреждением органов и тканей, что приводит к развитию полиорганной недостаточности [2].
При развитии HELLP-синдрома материнская смертность достигает 24,2–75%, перинатальная – 79‰ [3]. Манифестация HELLP-синдрома происходит, как правило, в III триместре беременности и в послеродовом периоде и характеризуется стремительным нарастанием тяжести состояния пациенток [4].
Основными признаками HELLP-синдрома являются: внутрисосудистый гемолиз (hemolysis, H), повышение уровня печеночных трансаминаз (elevated liver enzymes, EL) и тромбоцитопения (low platelets, LP) [5]. Данный симптомокомплекс впервые был описан J.A. Pritchard et al. в 1954 г. [6], а термин «HELLP-синдром» предложил L. Weinstein в 1982 г. [7].
Основой патогенеза HELLP-синдрома считается дегенерация гепатоцитов с появлением маркеров цитолитического синдрома (повышением трансаминаз) и синдрома печеночной недостаточности. Традиционные клинические проявления – боли и ощущение тяжести в верхних отделах живота – опосредованы образованием петехий в слизистой желудка и глиссоновой капсуле печени вследствие нарушения синтеза белков, в том числе факторов свертывания [8]. Тромбоцитопения при HELLP-синдроме обусловлена как потреблением тромбоцитов в процессе синдрома диссеминированного внутрисосудистого свертывания (ДВС), так и замедлением процессов их «отшнуровки» от мегакариоцитов вследствие угнетения гемопоэза [9].
На сегодняшний день HELLP-синдром, наряду с тяжелой преэклампсией, принято рассматривать в качестве варианта тромботической микроангиопатии (ТМА). ТМА – клинико-морфологический синдром, проявляющийся гемолитической анемией и тромбоцитопенией, которые развиваются вследствие окклюзии сосудов микроциркуляторного русла тромбами, содержащими агрегированные тромбоциты и фибрин. В результате разрушения эритроцитов нитями фибрина возникает шизоцитоз, высвобождаются лактатдегидрогеназа (ЛДГ) и гемоглобин. Образуя комплексы с гаптоглобином – альфа-2-глобулином плазмы, синтезирующимся преимущественно в печени, гемоглобин не выводится из организма и депонируется в клетках ретикулоэндотелиальной системы. Это способствует, с одной стороны, предотвращению потери железа с использованием его молекул для синтеза гемоглобина de novo, а с другой – профилактике развития острой почечной недостаточности вследствие повреждения гломерулярного аппарата [10].
Артериолярные и капиллярные тромбозы, лежащие в основе патогенеза ТМА, приводят к стенозированию печеночной артерии и, как следствие, снижению портального кровотока и ишемическому повреждению печени [11].
В зависимости от наличия или отсутствия гемолиза принято выделять полную и парциальную формы HELLP-синдрома [12].
Разрушение эритроцитов (гемолиз), характерное для полной формы HELLP-синдрома, происходит, с одной стороны, по причине их транзита через спазмированные и тромбированные сосуды микроциркуляторного русла, а с другой – в результате снижения осмолярности крови вследствие повышения сосудистой проницаемости и развития гипонатриемии [13]. К основным лабораторным критериям гемолиза относят обнаружение фрагментированных эритроцитов – шизоцитов, увеличение концентрации ЛДГ, общего и непрямого (свободного) билирубина, а также снижение уровня гаптоглобина [14]. Свободный билирубин, будучи липофильным, проникает через гематоэнцефалический барьер, провоцируя развитие неврологической симптоматики [15].
Согласно данным литературы, классическая триада Цангемейстера (отеки, протеинурия и артериальная гипертензия) наблюдается при HELLP-синдроме лишь в половине наблюдений (40–60%), что, безусловно, затрудняет своевременную диагностику данного осложнения [16, 17].
Нами проведено оригинальное исследование, целью которого явилось определение предпосылок развития и основных клинико-лабораторных критериев различных форм HELLP-синдрома на основании изучения данных анамнеза, течения и исходов беременности пациенток для выявления особенностей диагностики данного осложнения в рамках улучшения материнских и перинатальных исходов.
Материалы и методы
Изучены истории развития беременности и родов, а также медицинские карты новорожденных 22 пациенток с установленным диагнозом «HELLP-синдром», находившихся на лечении в отделении реанимации и интенсивной терапии ГБУЗ «ГКБ имени С.С. Юдина ДЗМ» г. Москвы. На основании наличия лабораторных критериев гемолиза – повышения концентрации ЛДГ>600 МЕ/л и общего билирубина >20 мкмоль/л, фрагментированных эритроцитов (шизоцитов) и снижения показателей гаптоглобина <35 мг/мл – пациентки были разделены на 2 группы: с полной (n=7) и парциальной (n=15) формами HELLP-синдрома. В каждой группе проводилось последовательное изучение возрастного аспекта, данных анамнеза (соматического, акушерского и гинекологического), а также особенностей течения и исходов беременности, включая анализ основных клинических и лабораторных показателей.
Статистический анализ
Статистический анализ полученных данных проводился в программах Microsoft Office Excel 2010 с надстройкой Statresearch и SPSS Statistics. Учитывая малую выборку пациенток (n=22), исследование переменных на нормальность не проводилось. Для сравнения количественных данных (лабораторных параметров, величин артериального давления) у пациенток с полной и парциальной формами HELLP-синдрома мы использовали непараметрический метод – критерий Манна–Уитни с расчетом среднего арифметического (M) и стандартного отклонения (SD), а также разности медиан. Различие полученных результатов расценивали как статистически значимое при уровне p≤0,05. Бинарные показатели представили с указанием абсолютных значений и процентных долей. Величину эффекта выражали посредством отношения шансов (ОШ) с 95% доверительным интервалом (ДИ).
Результаты и обсуждение
Обследованные пациентки находились в возрастном интервале 18–45 лет, средний возраст составил 33±6,78 года.
В возрастном интервале 18–35 лет находились 14/22 (63,6%) пациенток, из них 4/7 (57,1%) – с полной и 10/15 (66,7%) – с парциальной формой HELLP-синдрома. Соответственно старше 35 лет было 8/22 (36,4%) пациенток, из которых 3/7 (42,6%) – с полной и 5/15 (33,3%) – с парциальной формой HELLP-синдрома (рис. 1).

Таким образом, развитие HELLP-синдрома чаще наблюдалось у молодых пациенток (18–35 лет), как его полной – в 1,3 раза, так и парциальной формы – в 2 раза (ОШ=1,500; 95% ДИ 0,238–9,465).
17/22 (77,3%) пациенток были повторнобеременными, к ним относились все пациентки (7/7 (100%)) с полной и 10/15 (66,7%) пациенток с парциальной формой HELLP-синдрома. Повторнородящих пациенток было больше среди женщин с полной формой HELLP-синдрома – 6/7 (85,7%), нежели чем с парциальной – 5/15 (33,3%) (ОШ=12,000; 95% ДИ 1,118–128,842).
Настоящая беременность наступила у 21/22 (95,5%) пациентки самопроизвольно и у 1/22 (4,5%) – в результате экстракорпорального оплодотворения (ЭКО). У 20/22 (90,9%) пациенток беременность была одноплодной: у 6/7 (85,7%) – с полной и у 14/15 (93,3%) – с парциальной формой HELLP-синдрома. У 2/22 (9,1%) пациенток беременность была многоплодной, представленной дихориальными диамниотическими двойнями: у 1/7 (14,3%) пациентки с полной и у 1/15 (6,7%) – с парциальной формой HELLP-синдрома.
Особенности соматического анамнеза обследованных пациенток представлены на рисунке 2.
Заболевания органов желудочно-кишечного тракта (хронический гастрит, гастродуоденит, язвенная болезнь 12-перстной кишки) и гепатобилиарной системы (хронический панкреатит, желчнокаменная болезнь, киста печени) у пациенток с полной формой HELLP-синдрома (5/7 (71,4%)) встречались в 2,5 раза чаще, чем у пациенток с парциальной формой (4/15 (26,7%)) (ОШ=6,875; 95% ДИ 0,931–50,784). Заболевания почек (хронический пиелонефрит, хронический гломерулонефрит) и мочевого пузыря (хронический цистит), напротив, выявлены в 5/15 (33,3%) наблюдениях у пациенток с парциальной формой HELLP-синдрома, в то время как у пациенток с полной формой – отсутствовали. Частота встречаемости хронической артериальной гипертензии у пациенток с полной (2/7 (28,6%)) и парциальной (4/15 (26,7%)) формами HELLP-синдрома статистически не различалась (ОШ=1,100; 95% ДИ 0,149–8,125). В частоте выявления других заболеваний также не было обнаружено статистических различий.
Акушерский анамнез оказался отягощенным у 3/7 (42,9%) пациенток с полной и у 6/15 (40%) – с парциальной формами HELLP-синдрома (ОШ=1,125; 95% ДИ 0,182–6,935). Неразвивающиеся беременности в анамнезе выявлены у 1/7 (14,3%) пациентки с полной и у 4/15 (26,7%) пациенток с парциальной формой HELLP-синдрома (ОШ=2,182; 95% ДИ 0,197–24,209). Самопроизвольные выкидыши имели место у 1/7 (14,3%) пациентки с полной и у 1/15 (6,7%) – с парциальной формой HELLP-синдрома (ОШ=2,333; 95% ДИ 0,124–43,795). У 1/7 (14,3%) пациентки с полной формой HELLP-синдрома в анамнезе произошла антенатальная гибель плода.
Гинекологический анамнез был отягощен у 4/7 (57,1%) пациенток с полной и у 7/15 (46,7%) пациенток с парциальной формой HELLP-синдрома (ОШ=1,524; 95% ДИ 0,250–9,295). У пациенток с полной формой в 2/7 (28,6%) наблюдениях отмечались фоновые заболевания шейки матки, в 1/7 (14,3%) – вторичное бесплодие и в 1/7 (14,3%) – резекция яичника по поводу эндометриомы. У пациенток с парциальной формой в 6/15 (40%) наблюдениях выявлены фоновые заболевания шейки матки, в 2/15 (13,3%) – миома матки, в 1/15 (6,7%) – полип эндометрия и в 1/15 (6,7%) – резекция яичника по поводу эндометриомы.
Характеристика осложнений настоящей беременности у обследованных пациенток представлена в таблице 1.
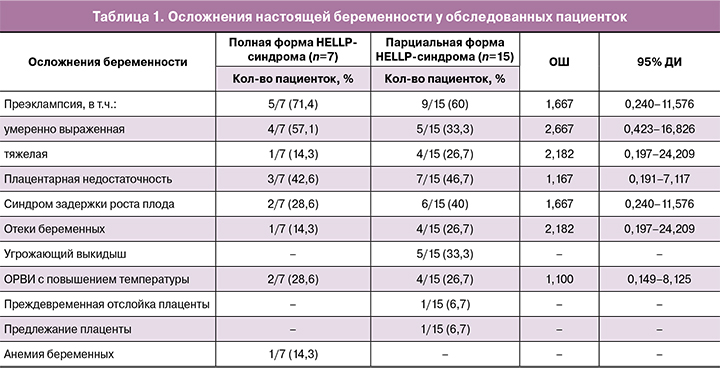
Необходимо отметить, что диагноз «Преэклампсия» у 4/7 (57,1%) пациенток с полной формой HELLP-синдрома был установлен на основании выявления протеинурии и тромбоцитопении. Лишь у 1/7 (14,3%) пациентки, наряду с вышеуказанными симптомами, отмечалось повышение цифр артериального давления (АД)(135/90 мм рт. ст.).
У пациенток с парциальной формой HELLP-синдрома диагноз «Тяжелая преэклампсия» в 2/15 (13,3%) наблюдениях был установлен на основании повышения цифр АД (160/100 и 180/100 мм рт. ст.), а в 2/15 (13,3%) других – на основании показателей суточной протеинурии (≥5 г/л) при нормальных цифрах АД. У 2/15 (13,3%) пациенток с парциальной формой и установленным диагнозом «Преэклампсия умеренно выраженная» отсутствовала протеинурия.
Таким образом, повышенные цифры АД обнаружены у 1/7 (14,3%) пациентки с полной и у 6/15 (40%) пациенток с парциальной формой HELLP-синдрома (ОШ=4,000; 95% ДИ 0,379–42,179), а клинически значимая протеинурия (≥0,3 г/л) выявлена у 5/7 (71,4%) пациенток с полной и у 13/15 (86,7%) пациенток с парциальной формой HELLP-синдрома (ОШ=2,600; 95% ДИ 0,284–23,815).
Также из таблицы видно, что плацентарная недостаточность у пациенток с парциальной формой HELLP-синдрома чаще осложнялась задержкой роста плода. Частота развития других осложнений беременности у двух групп пациенток статистически не различалась.
HELLP-синдром во время беременности развился у 20/22 (90,9%) пациенток, из них у 7/22 (31,8%) был представлен полной формой, а у 15/22 (68,2%) – парциальной (HELLP-синдром). В послеродовом периоде HELLP-синдром развился у 2/22 (9,1%) пациенток и был представлен только парциальной формой.
При сравнении средних значений основных лабораторных и клинических показателей выявлено, что при полной форме HELLP-синдрома отмечались более выраженные тромбоцитопения и протеинурия, а также более высокие показатели ЛДГ, АСТ, АЛТ и билирубина, чем при парциальной форме. В то же время при парциальной форме HELLP-синдрома определялись более выраженная гипопротеинемия и более высокие значения систолического (САД) и диастолического (ДАД) АД, чем при полной форме (табл. 2).
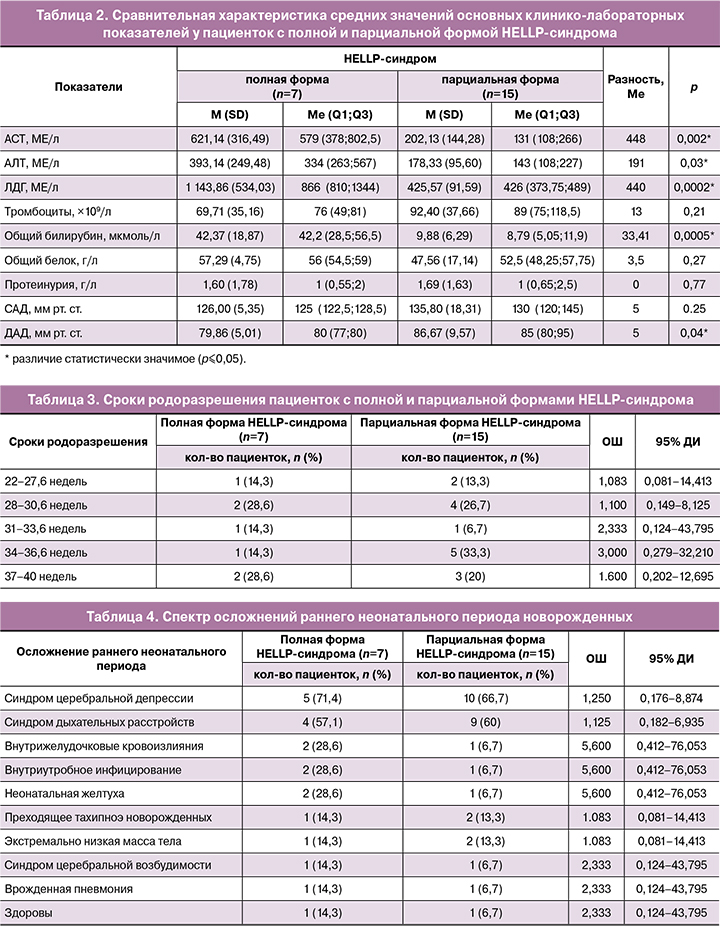
Из характерных для HELLP-синдрома жалоб на тошноту, рвоту и боли в верхних отделах живота лишь 1/22 (4,5%) повторнобеременная пациентка с дихориальной диамниотической двойней и полной формой HELLP-синдрома указывала на появление изжоги, тошноты и болей в эпигастрии. Из лабораторных показателей в данном наблюдении имели место незначительная тромбоцитопения (130×109/л), повышение концентрации трансаминаз – АЛТ (745 МЕ/л), АСТ (1137 МЕ/л), ЛДГ (708 МЕ/л) и билирубина (51 мкмоль/л), а также гипопротеинемия (55 г/л) на фоне отсутствия протеинурии в анализах мочи и повышения цифр АД.
21/22 (95,5%) пациентка родоразрешена посредством кесарева сечения. У 1/22 (4,5%) пациентки с парциальной формой HELLP-синдрома состоялись роды через естественные родовые пути. Сроки родоразрешения пациенток представлены в таблице 3.
Из 23 живорожденных детей было 14/23 (60,87%) мальчиков и 9/23 (39,13%) девочек. Мальчики чаще рождались у пациенток с полной формой HELLP-синдрома – 6/7 (85,7%), чем у пациенток с парциальной формой – 8/15 (53,3%) (ОШ=5,250; 95% ДИ 0,502–54,913).
У 1/22 (4,5%) первобеременной пациентки, находившейся в возрастном интервале 18–35 лет, на сроке 29 недель гестации произошла антенатальная гибель плода мужского пола. Беременность осложнилась развитием тяжелой преэклампсии и декомпенсированной плацентарной недостаточности. Учитывая предлежание плаценты, пациентка родоразрешена посредством кесарева сечения. На 2-е сутки после родоразрешения произошло развитие парциальной формы HELLP-синдрома.
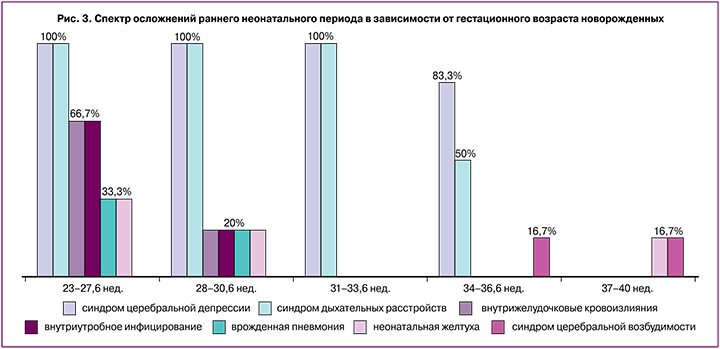
Спектр осложнений раннего неонатального периода новорожденных представлен в таблице 4.
При анализе особенностей течения раннего неонатального периода следует отметить, что такие осложнения, как синдром церебральной депрессии, синдром дыхательных расстройств, преходящее тахипноэ и экстремально низкая масса тела были обусловлены лишь степенью недоношенности детей, их частота не зависела от формы развития HELLP-синдрома у их матерей (рис. 3). Однако такие осложнения, как внутрижелудочковые кровоизлияния, внутриутробное инфицирование, врожденная пневмония и неонатальная желтуха при одних и тех же сроках родоразрешения – в условиях экстремально ранних и ранних преждевременных родов – чаще наблюдались у детей пациенток с полной формой HELLP-синдрома.
Таким образом, результаты настоящего исследования показывают, что если развитие преэклампсии в целом больше характерно для возрастных первобеременных, то возникновение такого ее осложнения, как HELLP-синдром, происходит преимущественно у молодых повторнобеременных. Это может быть обусловлено комплемент-ассоциированной теорией развития гестационных осложнений, так как именно в молодом возрасте отмечается наиболее высокая иммунологическая реактивность организма, а при каждой последующей беременности (особенно в рамках одного и того же брака) нарастает сенсибилизация к фетальным белкам [18].
Что касается наличия преэклампсии как фона для развития HELLP-синдрома, то фактически она была диагностирована в 5/7 (71,4%) наблюдениях с полной и в 9/15 (60%) – с парциальной формой. Однако если рассмотреть наличие у обследованных пациенток симптомов триады Цангемейстера (отеков, протеинурии и артериальной гипертензии), то отеки присутствовали только у 1/7 (14,3%) пациентки с полной и у 4/15 (26,7%) пациенток с парциальной формой, а повышение цифр АД – у 1/7 (14,3%) пациентки с полной и у 6/15 (40%) пациенток с парциальной формой HELLP-синдрома. Наиболее часто встречающимся симптомом выступала протеинурия, которая была обнаружена в 5/7 (71,4%) наблюдениях при полной и в 13/15 (86,7%) – при парциальной форме HELLP-синдрома. Учитывая тот факт, что гипопротеинемия оказалась более выраженной у пациенток с парциальной формой, следует предположить, что протеинурия у них присутствовала более продолжительное время, чем у пациенток с полной формой HELLP-синдрома.
При исследовании биохимических показателей в аспекте очередности увеличения трансаминаз обнаружено, что при полной форме HELLP-синдрома изначально происходило повышение показателей ЛДГ (в сочетании с развитием тромбоцитопении), лишь затем АСТ и в последнюю очередь – АЛТ. При парциальной форме HELLP-синдрома рост трансаминаз начинался с увеличения показателей АЛТ; повышение АСТ являлось вторичным и оказывалось не настолько выраженным, как при полной форме. Уровень ЛДГ и билирубина у пациенток с парциальной формой не превышал диапазон физиологических значений для второй половины беременности.
Для выявления патогенетической принадлежности повышения концентрации трансаминаз мы рассчитали коэффициент де Ритиса – отношение АСТ к АЛТ, нормальный диапазон значений которого соответствует 1,3–1,4. Известно, что АЛТ является цитозольным ферментом, и преимущественное увеличение его концентрации с уменьшением коэффициента де Ритиса менее 1,3 с большой вероятностью свидетельствует о поражении печени (цитолизе). АСТ является митохондриальным ферментом, присутствующим во всех органах и тканях (сердце, легких, печени, почках, поджелудочной железе, поперечнополосатой мускулатуре и т.д.), – повышение его уровня с увеличением коэффициента де Ритиса выше 1,4 является маркером глубоких дистрофических процессов, сопровождающих развитие полиорганной недостаточности. В нашем исследовании при парциальной форме HELLP-синдрома коэффициент де Ритиса составил 1,13 (<1,3), а при полной форме – 1,58 (>1,4). Из этого следует сделать вывод о том, что парциальная форма HELLP-синдрома ассоциирована с преимущественным поражением печени, а полная форма является маркером развития тяжелой полиорганной недостаточности на фоне быстро прогрессирующего гемолиза.
Заключение
Несмотря на то что HELLP-синдром принято рассматривать в качестве тяжелого осложнения преэклампсии, следует иметь в виду, что классическая триада Цангемейстера в настоящем исследовании присутствовала лишь у 5/15 (33,3%) пациенток с парциальной формой и ни у одной пациентки с полной формой. Наличие двух из трех симптомов (артериальной гипертензии и протеинурии) имело место в 4/15 (26,7%) наблюдениях при парциальной форме и ни в одном наблюдении – при полной форме. По этой причине преэклампсию нецелесообразно рассматривать в качестве обязательного предиктора развития HELLP-синдрома, в особенности его полной формы.
Следует также отметить, что полная форма HELLP-синдрома характеризовалась определенной непредсказуемостью своего возникновения по причине внезапного и довольно резкого снижения количества тромбоцитов с последующим молниеносным ростом ЛДГ и билирубина на фоне мнимого клинического благополучия – нормальных цифр АД, отсутствия отеков и традиционных жалоб пациенток. Необходимо помнить, что выявление изолированной тромбоцитопении (≤15×109/л) во второй половине беременности (особенно в сочетании с наличием неспецифических жалоб – на беспричинную слабость, утомляемость, отсутствие аппетита, лихорадочное состояние и т.д.) должно насторожить врача в отношении вероятности развития полной формы HELLP-синдрома и явиться показанием к динамической оценке уровней ЛДГ и билирубина со своевременным решением вопроса о госпитализации и досрочном родоразрешении.
Дальнейшее изучение патогенетических механизмов развития HELLP-синдрома и совершенствование алгоритмов диагностики, профилактики и акушерской тактики позволят предупредить развитие тяжелых осложнений беременности в рамках улучшения материнских и перинатальных исходов.



