Человеческое общество в последние десятилетия столкнулось с явлением, приобретающим эпидемические масштабы. Речь идет о метаболическом синдроме и ожирении, нередко с ним ассоциированном. В связи с негативным влиянием этих заболеваний на функции всех систем организма, интерес к проблеме проявляют специалисты различных направлений. В частности, все больше внимания этой теме уделяют акушеры-гинекологи. Однако нужно отметить, что как в отечественной, так и в зарубежной литературе внимание преимущественно акцентируется на прегравидарных нарушениях – избытке массы, ожирении, диабете [1–4]. Мало исследований посвящено гестационной прибавке массы тела, являющейся, несмотря на свою «простоту», как маркером адекватности обмена веществ, так и важным показателем течения беременности. К сожалению, нужно констатировать, что сегодня адекватно увеличивают вес не более половины беременных. Причем чрезмерное накопление массы встречается в 2–3 раза чаще, чем недостаточное, и регистрируется у 40–59% женщин [5].
Проведенные исследования демонстрируют неблагоприятное влияние патологической прибавки массы тела на беременность: увеличивается риск развития преэклампсии, гестационного диабета, перенашивания, макросомии или, наоборот, маловесности плода [6–9]. Однако на вопрос, какие причины предрасполагают к формированию нарушений гестационного метаболизма, однозначного ответа нет. В отечественной литературе работ, посвященных этой проблеме, очень мало, а зарубежные имеют разный дизайн, что затрудняет их анализ. Показательно, что в Кокрановской базе данных мы не нашли ни одного систематизированного обзора по этой тематике.
Обобщив имеющуюся информацию, можно выделить следующие факторы риска чрезмерного или недостаточного прироста веса во время беременности: диетические предпочтения, национально-расовая принадлежность, избыток массы и недостаточный уровень физической активности до беременности, курение, старший или, наоборот, юный возраст беременной, первые роды, низкий образовательный и экономический уровень [10, 11]. Однако при проведении многофакторного анализа связь между патологическим приростом массы при беременности и большинством из этих событий становится сомнительной [12]. Так, американскими авторами показано, что только прегравидарный уровень физической активностии исходная масса тела коррелируют с гестационным изменением веса [13].
Такая неоднозначность мнений различных авторов требует проведения дальнейших исследований в области изучения вопросов гравидарного нарушения метаболизма. Поэтому целью данной работы стало уточнение факторов риска неадекватного увеличения массы тела при беременности.
Материали методы исследования
Пытаясь внести свой вклад в понимание механизмов патологической гестационной прибавки веса, мы провели когортное исследование 518 беременных (340 – ретроспективное и 178 – проспективное). Все женщины состояли на диспансерном учете в женских консультациях Смоленска в 2010—2011 гг. Критерии включения: одноплодная беременность, возраст старше 18 лет, отсутствие указания на сахарный диабет и тяжелую соматическую патологию, регулярное диспансерное наблюдение во время беременности. Критерии исключения: прерывание беременности до 37 нед, гестационный диабет.
Помимо стандартных клинико-лабораторных методов обследования, в каждом триместре беременности (8–12-я, 24–26-я и 32–34-я нед) дополнительно проводили анкетирование, биохимическое и гормональное исследование крови (определение липидограммы, уровня глюкозы и инсулина, индекса инсулинорезистентности НОМА). При анализе использованы абсолютные значения гестационной прибавки, а также ее категории в зависимости от исходного индекса массы тела (ИМТ) женщины (недостаточная, нормальная/рекомендуемая, чрезмерная). Ввиду отсутствия российских стандартов при определении нормы мы ориентировались на рекомендации Института медицины США (2009): ИМТ менее 18,5 кг/м2 – допустимая прибавка 12,5–18 кг, ИМТ 18,5–24,9 кг/м2 – 11,5–16 кг, ИМТ 25–29,9 кг/м2 – 7–11,5 кг, 30 кг/м2 и более – 5–9 кг.
Статистический анализ проводился по методикам, изложенным в руководствах по анализу медико-биологических данных [14, 15]. В зависимости от цели анализа использовались методы определения линейных корреляций Пирсона, метод ранговой корреляции Спирмена, критерий χ2, точный критерий Фишера, критерий Стъюдента. Связанные выборки анализировались с помощью знакового рангового теста Вилкоксона. В описательной статистике использовались средние величины (М), стандартное отклонение (SD) и доверительный интервал (ДИ). Уровень значимости при проведении статистического анализа определен α=0,05. Автоматизация вычислений производились с использованием программы Excel.
Результаты исследования и обсуждение
Средний возраст пациенток составил 26,8±0,4 года (95% ДИ 26,7–27,2). По паритету родов распреде- ление было следующим: две трети (351 – 67,8%) – первородящие и треть (167 – 32,2%) – повторнородящие. Самопроизвольные выкидыши и/или неразвивающиеся беременности в анамнезе отмечены у 71 (13,7%) женщины, 165 (31,9%) искусственным путем прервали от 1 до 12 предшествующих беременностей.
Анализ прегравидарного нутриционного статуса показал, что треть женщин уже накануне беремен- ности имела манифестные нарушения углеводно- жирового обмена – дефицит или избыток массы, а также ожирение (28 – 5,4%, 107 – 20,7% и 41 – 7,9% соответственно). Гестационное увеличение веса соот- ветствовало рекомендуемым нормам у 226 (43,6%), остальные имели недостаточную (127 – 24,5%) или чрезмерную (165 – 31,9%) прибавку. В целом, полученные нами результаты укладываются в логичную схему: чем выше исходный процент жира, тем меньше его должно накапливаться при беременности и, соответственно, тем меньше гестационный прирост веса (рис. 1). Слабая отрицательная связь между исходным ИМТ и абсолютным значением гестационной прибавки массы тела при доношенной беременности (r=-0,13, р=0,023) демонстрирует, что пациентки с исходным ожирением имеют самую низкую прибавку, значимо больше увеличивают вес женщины с исходным избытком массы тела, а максимальные значения отмечены в группе нормально весящих беременных (p<0,05).
При учете рекомендаций для каждого конкретного росто-весового коридора массы ситуация кардинально меняется: чем субтильнее пациентка, тем выше вероятность патологически малого прироста массы и, наоборот, у тучных возрастает риск чрезмерного увеличения веса (индекс сопряженности Пирсона R=0,22, р=0,000). Причем возраст и паритет беременности/родов не оказывает существенного влияния на эти взаимоотношения, что подтверждается результатами многофакторного анализа (р=0,027).
Наиболее тревожные данные получены в группе женщин с избыточной массой тела – 60% из них превышают рекомендуемые нормы (табл. 1). Таким образом, первый фактор риска патологической прибавки, который нам удалось определить – исходный избыток массы тела и ожирение.
Нам не удалось подтвердить влияние различных социальных и биологических факторов на характер обменных процессов при беременности. Так, в проведенных ранее исследованиях показано увеличение риска избыточного увеличения массы тела в юном и старшем возрасте у первобеременных, а также имеющих высокий образовательный и низкий социально-экономический статус [11, 16]. Полученные нами результаты свидетельствуют об отсутствии влияния возраста пациенток, их образования, социального положения и уровня доходов на характер увеличения веса при беременности. Риск чрезмерных прибавок значимо увеличивался не у перво-, а у повторнородящих (R=0,11, р=0,018), независимо от возраста беременной (р=0,040). Вероятно, негативная роль повторных родов в этом процессе обусловлена не самим фактом предшествующей беременности, а «накоплением» веса, связанным с нею: выявлена положительная связь между неполной редукцией массы после предыдущих родов и прибавкой веса при настоящей беременности (R=0,36, р=0,026), причем вне зависимости от количества «задержавшихся» килограммов (р=0,031). Это еще раз подчеркивает важность послеродовой редукции веса, особенно в случае патологического гестационного прироста.
В литературе встречается мнение о том, что недостаточная физическая нагрузка может приводить к патологической прибавке массы [17, 18]. Однако после проведенного анализа нам представляется справедливым мнение других исследователей [19]. Физическая активность вносит незначительный вклад в общие энерготраты организма, поэтому увеличение или уменьшение физической активности при беременности не играет существенной роли в накоплении массы. Проведенный нами анализ показал, что ни уровень повседневной активности женщины во время беременности, ни ее занятия в фитнес-залах (при условии умеренной нагрузки, рекомендованной для беременных) не влияют на гестационную прибавку массы (p>0,05).
Таблица 1. Гестационное увеличение массы тела у пациенток с различным исходным ИМТ.
Таблица 2. Влияние курения на гестационный прирост массы тела у нормально весящих женщин.
Еще один очевидный факт: для увеличения массы необходим пластический материал – макронутриенты. И хотя беременность не требует большого увеличения энергетической ценности пищи, многие женщины нарушают диетические рекомендации, рискуя прибавить лишние килограммы [20]. Все это, в конечном итоге, ведет к значимому преобладанию поступления энергии над ее тратами. В нашем исследовании с чрезмерным гестационным увеличением веса оказались связаны следующие факторы. До беременности: практика жестких диет (р=0,042), отсутствие полноценного завтрака (р=0,010), избыток быстрых углеводов (р=0,044) и жиров (р=0,012). В первой половине беременности: избыток быстрых углеводов (р=0,003), отсутствие полноценного завтрака (р=0,014), недостаток растительной клетчатки (р=0,043). Во второй половине гестации: избыток быстрых углеводов (р=0,027) и жиров (р=0,028), отсутствие полноценного завтрака (р=0,030), недостаток растительной клетчатки (р=0,043).
Говоря о проблемах веса, нельзя забывать о том, какой вклад в их развитие вносит сама пациентка, пренебрегая нормами здорового образа жизни. Одним из наиболее важных управляемых факторов, с этой точки зрения, является курение.
Данные о величине гестационной прибавки массы тела у курящих неоднозначны. Некоторые авторы находят уменьшение этого показателя относительно некурящих, другие – нет [21, 22]. Несмотря на отсутствие разницы в средних величинах, авторы подчеркивают, что риск недостаточной прибавки массы среди курящих в 1,3 раза выше, чем у некурящих.
Мы изучили гестационную прибавку массы у 193 беременных: 99 – некурящих, 57 – курящих и 37 – прекративших курение после наступления беременности. Для исключения влияния прегравидарного нутриционного статуса в анализ включены только беременные с исходно нормальной массой (табл. 2).
Оказалось, что прекращение табакокурения при беременности более чем в половине наблюдений сопровождалось чрезмерной прибавкой массы (19 – 51,2% против 32 – 32,2% у некурящих, р=0,038). Вероятной причиной этого могут быть как трансформация пищевых предпочтений, превращение пищи в замену тех психологических эффектов, для которых использовался табак, так и изменения уровня основного обмена. В то же время продолжение курения не снижало риска избыточного прироста массы (19 – 33,3%), а частота недостаточного ее увеличения не имела достоверных различий у не куривших (у 26 – 26,3%), продолживших (15 – 26,3%) и прекративших курить (6 – 16,2%).
Обращают внимание особенности динамики гестационного прироста веса при разном статусе курения. Так, некурящие женщины в первой половине беременности имеют наименьшие темпы прироста массы (4,9±3,5, 5,8±2,9 и 6,1±3,9 кг, соответственно некурящие, продолжающие курить и прекратившие курение). И хотя отличий на уровне достоверности между группами не выявлено, можно предположить, что относительно большой прирост массы в первой половине беременности у продолжающих курить связан с изменением пищевого поведения и метаболизма при ограничении числа выкуриваемых сигарет. Далее в течение 4–5 мес на фоне продолжающегося, пусть и в меньшей степени, «никотинового допинга» происходит адаптация обмена веществ, и поэтому во второй половине беременности, в период максимального роста плода, пациентки набирают меньшую массу (8,2±3,2 кг) по сравнению с некурящими (9,8±3,0 кг, р=0,002) и прекратившими курение (10,5±4,0 кг, р=0,004). Сказанное выше подтверждает общее положение о том, что отказ от курения сопровождается метаболической адаптацией, для которой требуется как минимум несколько месяцев. И если пациентка планирует беременность, отказаться от вредной привычки она должна заранее, предполагая необходимость восстановления метаболического дисбаланса после прекращения курения.
Интересные факты мы выяснили также, проведя опрос врачей и беременных об их информированности относительно величины гестационного прироста веса, в том числе по триместрам. Оказалось, что хотя врачи и хорошо информированы по этому вопросу, на практике женщины получают в основном общие рекомендации без конкретной поправки на их исходный вес. Поэтому реальная ситуация складывается следующим образом. В норме изменения веса в 1-м триместре весьма незначительны. В тех случаях, если нормально весящая до беременности женщина за 1-й триместр не увеличивает свой вес, риск недостаточной прибавки достоверно возрастает. И, наоборот, увеличение более 2,5 кг в 2 раза чаще сопровождается чрезмерным приростом веса (р<0,05). В связи с тем, что пациентка встает на учет в 8–9 нед, а то и значительно позже, килограммы, набранные или потерянные в 1-й триместре, как правило, не учитываются (рис. 2 см. на вклейке). Соответственно, диагноз «патологическая при- бавка массы» устанавливается только к концу второго триместра, когда уже сложно что-либо кардинально изменить, ведь проведение жестких диетических ограничений во время беременности может быть опасно. Кроме того, мы должны согласиться с мнением некоторых исследователей о том, что наши пациентки плохо информированы о рекомендованной прибавке и поэтому не всегда укладываются в эту «норму» [23].

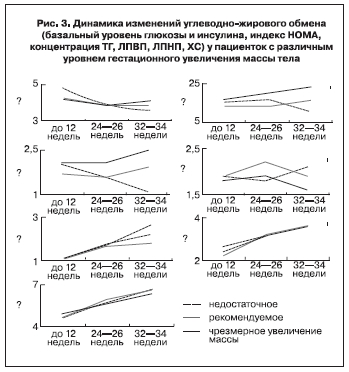
Говоря о проблеме неадекватного увеличения массы тела у пациенток с различными девиациями исходного нутриционного статуса, необходимо коснуться вопроса о роли прегравидарных нарушений обмена в этом процессе. Нельзя исключить, что именно они служат первопричиной патологических изменений гестационного метаболизма. Для выяснения этих взаимоотношений мы проанализировали результаты биохимического и гормонального обследования 85 женщин (рис. 3).
Полученные данные свидетельствуют в пользу вторичного характера изменений метаболизма при патологическом увеличении веса. Так, в 1-м три- местре беременности не выявлено значимых различий в показателях углеводно-жирового обмена, за исключением уровня гликемии. Концентрация тощаковой глюкозы, независимо от прегравидарного ИМТ, была выше у пациенток с последующим недостаточным увеличением массы (p<0,05). Эти женщины, как правило, имели потерю веса или отсутствие прироста к концу 1-го триместра. Интересно, что впоследствии различия между группами приобретали обратный характер – во втором триместре гестации у них регистрируется относительная гипогликемия.
Различия в концентрации инсулина с соответствующими изменениями индекса НОМА начинают проявляться со второго триместра (p<0,05). При чрезмерной прибавке массы происходит особенно заметное увеличение его уровня, что свидетельствует в пользу вторичного характера этих изменений.
Липидограмма у пациенток с различным уровнем гестационного увеличения массы тела имела следующие особенности. Низкий уровень липопротеидов высокой плотности (ЛПВП) в конце беременности у пациенток с чрезмерным увеличением массы тела может свидетельствовать о происходящей дестабилизации липидного обмена с увеличением риска сосудистых осложнений, в том числе гестоза (p<0,05). А высокий уровень триглицеридов (ТГ) в большей степени представляет опасность для плода (p<0,05), так как избыток ТГ в крови матери провоцирует продукцию протеинов, ответственных за стимуляцию аппетита, что в последующем может приводить к ожирению у детей. Различий в уровне липопротеидов низкой плотности (ЛПНП) и холестерина (ХС) не выявлено.
Заключение
Таким образом, патологическое увеличение веса при беременности в основном обусловлено неадекватным пищевым поведением. Результаты исследования демонстрируют, что нарушения углеводно-жирового обмена у беременных носят в основном вторичный характер. Как правило, эти женщины исходно имеют избыточную или недостаточную массу тела, что свидетельствует о пренебрежении нормами здорового питания до беременности. Кроме того, в группу риска по чрезмерной прибавке массы входят повторнородящие, особенно в случаях неполной редукции веса после предшествующих родов, а также прекратившие курение. Физическая активность при беременности, хотя и является необходимым условием физиологического течения беременности, не оказывает существенного влияния на гестационный прирост массы.
В связи с этим профилактические меры по предупреждению чрезмерной или недостаточной прибавки массы должны быть направлены на своевременную коррекцию пищевого поведения женщины. Идеальное время для их проведения – прегравидарный этап: нормализация массы тела, в том числе адекватное восстановление веса после предшествующих родов, отказ от курения не менее чем за полгода до планируемой беременности. Кроме того, уже при первой явке врач должен информировать пациентку о величине физиологической для нее прибавки массы тела, а также выяснить особенности питания с их обязательной коррекцией в начале беременности, а при необходимости и в процессе наблюдения.



