Высокая распространенность предрака и рака шейки матки (РШМ) свидетельствуют об актуальности данной проблемы, как в мире, так и в России [1–3]. По данным IARC (Международного агентства по изучению рака) РШМ находится на 4 месте среди всех видов рака у женщин и является вторым по распространенности видом рака репродуктивной системы у женщин в мире [4]. По мнению международных экспертов, к 2020г. число впервые выявленных случаев РШМ в мире возрастет приблизительно на 40% [2].
Получены новые данные по этиологической значимости папилломавирусной инфекции в генезе генитальных и экстрагенитальных раков [1, 5, 6]. По данным ВОЗ ежегодно в мире у женщин регистрируется до 570 тысяч новых случаев рака, ассоциированного с вирусом папилломы человека (ВПЧ), при доминирующем количестве цервикального рака (530 тысяч) [7]. По данным ЕВРОДЖИН 2016, число новых случаев ВПЧ-ассоциированных раков у женщин в 8,6 раз выше, чем в популяции мужчин. Так, ВПЧ-ассоциированные раки у женщин (новые случаи) имеют следующее распределение: РШМ – 530 тыс. случаев, 18 тыс. случаев – анальный рак, 12 тыс. – рак влагалища, 8500 – рак вульвы, 5000 – орофарингеальный рак, 3000 – рак ротовой полости, 860 – ларингеальный рак.
В Российской Федерации (РФ) структура заболеваемости женского населения злокачественными новообразованиями за последние годы не претерпела значительных изменений. РШМ находится на втором месте в структуре заболеваемости злокачественными новообразованиями органов женской репродуктивной системы [8]. Заболеваемость РШМ за последние 10 лет увеличилась на 150%, а в возрасте 15–39 лет РШМ стал занимать 1-е место среди всех злокачественных опухолей у женщин. В возрасте 20–29 лет заболеваемость РШМ ежегодно увеличивается на 6,7%, в возрасте 30–39 лет – на 3% [9].
Цель исследования: оценить эпидемиологическую ситуацию по заболеваемости РШМ женского населения в Омской области за 2002–2016 гг.
Материал и методы исследования
В настоящем ретроспективном эпидемиологическом анализе заболеваемости РШМ использовались официальные статистические данные ФГБУЗ Московский научно-исследовательский онкологический институт им. П.А. Герцена Минздрава России за 2001–2015 гг., официальные отчетные формы БУЗОО Омский онкологический диспансер (за 2002–2016 гг.). Данные о численности населения по полу и возрасту получены из материалов Росстата (режим доступа www.gks.ru).
Статистический анализ осуществлялся с использованием возможностей Microsoft Excel. В соответствии с алгоритмом описательного наблюдательного эпидемиологического исследования рассчитаны интенсивные и экстенсивные показатели, их стандартные ошибки.
Анализ динамических рядов показателей проводился с выравниванием методом наименьших квадратов и расчетом показателей темпа прироста (снижения) (Тпр./сн.), выраженным в процентах. Тенденция могла отсутствовать (Тпр.<1%), быть умеренной (Тпр.=1,1–5,0%), выраженной (Тпр.>5%). Положительная величина показателя свидетельствовала о приросте, отрицательная – о снижении показателей в динамике.
Результаты статистического анализа могли быть статистически незначимыми (p>0,05), значимыми (p<0,05), значимыми с высокой степенью надежности (p<0,01), значимыми с высшей степенью надежности (p<0,001).
Результаты и обсуждение
В Омской области за период 2002–2016 гг. показатель заболеваемости РШМ на 100 тыс. населения был стабилен и составил в среднем 19,63±0,360/0000 (20,8 в 2002 г. и 19,7 в 2016 г.; Тпр.=+0,05; p>0,05). Аналогичный показатель в РФ составил 18,46±0,04 на 100 тыс. женского населения и был значимо ниже (p<0,01), причем отмечалась умеренная, статистически значимая тенденция к росту этого показателя (с 15,90/0000 в 2001 г. до 21,30/0000 в 2015 г.; Тпр.=+1,72; p<0,001; табл. 1).
Сравнивая с данными других авторов, следует отметить, что заболеваемость РШМ по своим тенденциям в регионах РФ различалась довольно существенно. В ряде регионов РФ в течение последнего десятилетия отмечалось увеличение заболеваемости РШМ [10–15].
Не исключена связь с климатическими, антропогенными факторами, а также с организацией и эффективностью цитологического скрининга и профилактических программ. Отмечено, что в сельской местности показатель заболеваемости РШМ ниже, чем у городских жительниц, что, вероятно, связано с лучшими экологическими условиями [12, 16].

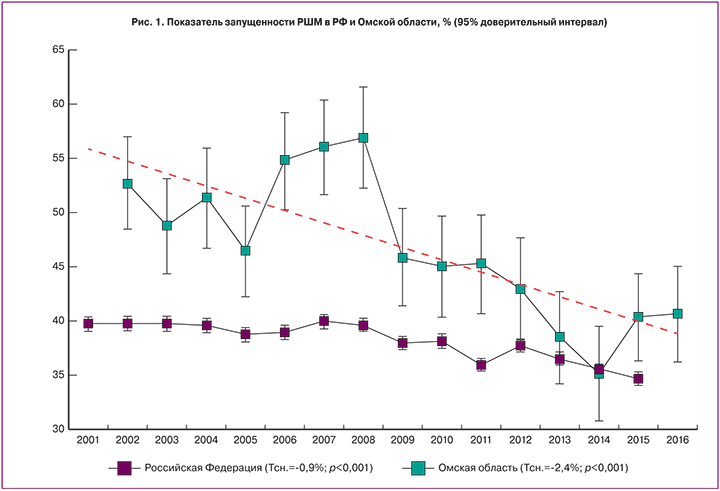
В сравнении с другими локализациями раков гениталий заболеваемость РШМ в Омской области – на 2-м месте (среднегодовой показатель – 19,63±0,360/0000) после рака тела матки, среднегодовой уровень заболеваемости которого – 22,64±0,380/0000 по Омской области и 24,99±0,050/0000 по РФ на 100 тыс. населения. Обращает внимание динамика заболеваемости рака тела матки за последние 15 лет, она характеризуется умеренной тенденцией к росту показателя с 20,1 до 31,0 на 100 тыс. населения, как в РФ, так и в Омской области – с 17,5 до 30,0 на 100 тыс. женщин. Показатель заболеваемости раком яичников за исследуемый период и в РФ, и в Омской области был стабилен. Запущенность рака шейки матки является важным показателем, который напрямую связан с одногодичной выживаемостью. Эффективность лечения РШМ III и IV стадии крайне низкая, а лечение первой и второй стадии имеет менее тяжелые последствия и укорачивает период реабилитации. При анализе показателя запущенности РШМ в РФ отмечалась стабильность данного показателя (среднемноголетний показатель – 38,1±0,11%) против 46,7±0,88% в Омской области, что в 1,22 раза выше уровня федерального показателя (p<0,001) (табл. 2). В Омской области данный показатель имел позитивную и статистически значимую тенденцию к уменьшению с 52,7% в 2002 г. до 40,6% в 2016 г., р<0,001) (рис. 1).
По мнению О.П. Голевой (2016), низкая доля случаев раннего обнаружения опухолей шейки матки в Омской области, возможно, объясняется недостаточным уровнем санитарной грамотности женщин, их нежеланием обращаться за медицинской помощью, в том числе с профилактической целью, а также дефицитом специалистов муниципального здравоохранения, имеющих подготовку по специальности «онкология» и замещением должностей онкологов врачами иных профилей, что влечет за собой низкую онкологическую настороженность специалистов и, следовательно, приводит к возрастанию числа случаев поздней диагностики рака [16]. По данным Т.Л. Смирновой (2017) причиной запущенности является недостаточно организованные профилактические осмотры и низкий процент охвата цитологическим скринингом [17]. Несмотря на то, что показатель запущенности в РФ ниже, чем в Омской области, во многих регионах отмечается негативная тенденция к росту данного показателя [11, 14, 18].
Наметившаяся тенденция к улучшению показателя заболеваемости РШМ, в том числе связана с повсеместным внедрением в государственные медицинские учреждения Омской области программы автоматизированного рабочего места врача-онколога «АРМ-онколога» с возможностью контроля и учета результатов цитологического скрининга с 2012 г. Проведен количественный анализ цитологического скрининга при обследовании женщин, обратившихся в лечебно-профилактические учреждения (ЛПУ) Омской области. Охват цитологическим скринингом женского населения Омска и области в государственных ЛПУ с 2013 по 2016 гг. (за исключением частных клиник) составил от 31,9 до 36,7%. Обращает внимание, что даже среди обратившихся цитологическое обследование было выполнено в 92,5–94,4% случаев.
Анализ возрастной зависимости заболеваемости РШМ женского населения в Омской области показал, что максимальные уровни заболеваемости наблюдались в группе 55–59 лет – 37,41±1,46 , умеренный темп роста заболеваемости прослеживается в группе 20–24 (Тпр.=+3,3) и 70–74 года (Тпр.=+4,07) (рис. 2).
При изучении структуры возраста заболевших РШМ установлено, что наиболее уязвимой явилась группа 50–54 года, как Омской области, так и в РФ. Среднегодовой удельный вес данной группы – 13,3±0,6 % по Омской области, 12,8±0,07% по РФ. По Омской области отмечены различия возрастной структуры заболевших: 55–59 лет – 11,54±0,57%; 35–39 лет – 10,85±0,55%; 45–49 лет – 10,60±0,55% – в порядке убывания. По РФ значительна доля заболевших в возрасте 45–49 лет – 12,54±0,07%; 40–44 лет – 11,36±0,07%; 55–59 лет – 10,46±0,07% в порядке убывания. Следует отметить, что во многих регионах РФ отмечается тенденция к омоложению РШМ и самым уязвимым становится репродуктивный возраст [10–13, 15, 18, 19].

Сопоставляя полученные данные по приросту заболеваемости РШМ с предыдущими нашими исследованиями по эпидемиологии предрака в г. Омске, прослеживаются определенные закономерности [20]. Так, ранее нами отмечалось преобладание цервикальной интраэпителиальной неоплазии (CIN) у пациенток 18–35 лет в сравнении с более старшим возрастом (по данным обращаемости), и прямая зависимость степени CIN от возраста пациентки (p<0,001). Наиболее выраженный прирост предрака (за 10 лет) наблюдался в 18–24 лет и 25–29 лет (Тпр.=+14,7 и Тпр.=+15,0 соответственно), что согласуется с приростом заболеваемости РШМ в раннем репродуктивном возрасте.
В последние годы произошли изменения относительно стратегии цервикального скрининга. Учитывая значимость ВПЧ в канцерогенезе и актуальность выявления цервикальной папилломавирусной инфекции, ряд высокоразвитых стран (Австралия, Германия, Нидерланды, США и др.) переходит на организованный первичный ВПЧ-скрининг либо ко-тестирование (ВПЧ+цитология). Большие рандомизированные исследования демонстрируют более высокую эффективность ВПЧ-скрининга для диагностики предрака шейки матки, с долговременной защитой от CIN III+, в том числе при увеличении интервала скрининга [4, 21]. В соответствие с рекомендациями ВОЗ ВПЧ-скрининг показан женщинам с 30 лет и старше каждые 3–5 лет (до 60–69 лет по Европейским рекомендациям).
Низкий охват женского населения цитологическим цервикальным скринингом в условиях отсутствия организованного скрининга, спорадическое обследование на ВПЧ при цервикальном предраке, на наш взгляд, является ведущей причиной позднего выявления заболевания (запущенность) в Омской области, что диктует пересмотр программ цервикального скрининга.
Выводы
- Отмечена стабильность показателя заболеваемости РШМ в Омской области за 15 лет (2002–2016 гг.), темп прироста составил Тпр.=+0,05%, у женского населения РФ отмечалась умеренная тенденция к приросту показателя (Тпр.=+1,72%).
- Имелась четкая тенденция с снижению показателя запущенности РШМ в регионе с 52,7% в 2002 г. до 40,6% в 2016 г. (р<0,001), однако среднемноголетний показатель, тем не менее, превышал аналогичный федеральный в 1,2 раза.
- Среди заболевших РШМ максимальна доля женщин в возрасте 50-54 лет (13,0%) в Омской области и РФ (12,8%) в структуре случаев цервикального рака. Омоложение РШМ подтверждается темпами прироста заболевания в 20–24 года в Омской области и РФ (Тпр=+3,33% и Тпр=+2,77% соответственно).
- Отмечена недостаточная эффективность оппортунистического цитологического скрининга в государственной системе здравоохранения, негативно влияющая на показатели заболеваемости и запущенности РШМ в Омской области.



