Гипертензивные расстройства при беременности – актуальная проблема современного акушерства. В индустриально развитых странах мира артериальная гипертензия (АГ) наблюдается у 5–15% беременных [1–4], в России, по данным разных авторов, у 6 – 29% [5–8], причем ее частота за последние 10–15 лет выросла почти на треть, что обусловлено увеличением возраста беременных [1, 3]. Высокая распространенность АГ в период гестации, ее значительный вклад в развитие осложнений как у матери, так и у плода требует особого внимания со стороны специалистов различного профиля и остается одной из наиболее изучаемых и сложных проблем при беременности.
Гипертензивные расстройства при беременности не однородны. Среди них в 70% случаев это проявление преэклампсии, на долю хронической артериальной гипертензии (ХАГ) приходится до 30% случаев гипертензивных нарушений [3, 4, 6]. ХАГ считается АГ, существовавшая до наступления беременности или диагностированная до 20 недели гестации, а также возникшая после 20 недели гестации, но не исчезнувшая после родов в течение 12 недель. Преэклампсия – специфичный для беременности синдром, который возникает после 20-й недели гестации, определяется по наличию АГ и протеинурии.
Как известно, беременные женщины с ХАГ имеют более благоприятный прогноз по сравнению с пациентками, беременность которых осложнилась преэклампсией [1]. Неправильно поставленный диагноз ведет к ошибочной тактике ведения и лечения беременных с гипертензивными расстройствами, что чаще приводит к досрочному родоразрешению, увеличению количества преждевременных родов и недоношенных детей, возрастанию перинатальной заболеваемости и смертности [5, 6].
Методы клинической диагностики тяжелой преэклампсии основаны на выявлении АГ, протеинурии и целого ряда неблагоприятных проявлений со стороны матери и плода [3, 4, 7]. С целью выявления тяжелых форм преэклампсии предложены различные методы лабораторной диагностики: исследование коагуляционных свойств крови, гематокрита, печеночных ферментов, биохимических показателей крови и мочи, иммунологические и методы генетической диагностики [4, 9–11]. Практически все предложенные лабораторные тесты основываются на единичных показателях гомеостаза, отражая отдельные звенья патогенеза и дисфункцию органов, однако не учитывают глубины расстройств гемодинамики и микроциркуляции, приводящей к нарушению доставки и потребления кислорода тканями.
Целью настоящего исследования стала разработка способа дифференциальной диагностики гипертензивных расстройств при беременности (ХАГ и преэклампсии) на основе комплексного исследования основных параметров гемодинамики, кислотно-основного состояния и газового гомеостаза крови.
Материал и методы исследования
Обследовали 60 беременных женщин в III триместре беременности. I (контрольную) группу составили 20 соматически здоровых пациенток с физиологически протекающей беременностью, родоразрешенных в сроке 39,0 (38,0; 39,0) недель. Во II группу вошли 20 беременных с ХАГ в сроке 38,0 (36,0; 39,0) недель гестации. III группу составили 20 пациенток с беременностью, осложнившейся тяжелой преэклампсией, родоразрешение которых проведено в сроке 33,0 (31,0; 35,0) недель.
В группу ХАГ включены беременные с АГ, существовавшей до наступления беременности или диагностированной до 20 недели гестации. Преэклампсию тяжелой степени устанавливали при наличии одного или более следующих критериев: АД 160/100 мм рт. ст. и более; протеинурия 5,0 г/сутки и более; олигурия 500 мл/сутки и менее; повышение ферментов печени (АЛТ, АСТ); снижение количества тромбоцитов менее 100×109/л; отек легких; устойчивые головные боли или другие церебральные и зрительные нарушения; боль в эпигастральной области или правом подреберье; задержка роста плода и критическое состояние кровотока [3, 4].
Дизайн исследования – проспективное, сравнительное, продольное, моноцентровое.
Показатели гемодинамики определяли с помощью неинвазивной биоимпедансной технологии мониторной системой «МАРГ 10-01» («Микролюкс», Россия) с последующим анализом по технологии «Кентавр II РС» [12]. Оценивали основные параметры гемодинамики: АДср – среднее артериальное давление (мм рт. ст.); ЧСС – частоту сердечных сокращений (уд/мин); СИ – сердечный индекс (л/мин/м2); ИДК – индекс доставки кислорода (мл/мин/м2) и ОПСС – общее периферическое сосудистое сопротивление (дин/с/см-5).
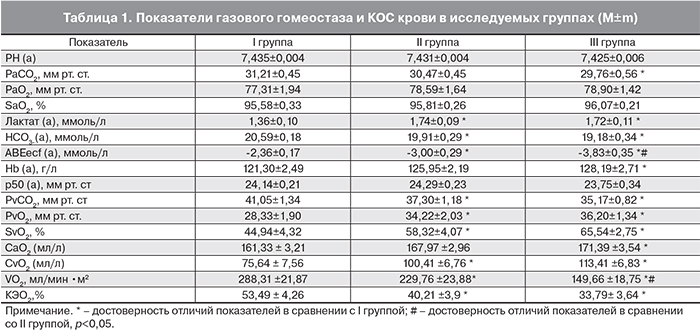
Исследование кислотно-основного состояния (КОС) и газового состава артериализованной капиллярной и венозной крови выполняли на автоматическом анализаторе газов крови «ABL-700» («Radiometer», Дания) [13, 14]. Определяли: pH; pCO2 – парциальное напряжение углекислого газа (мм рт. ст.); pO2 – напряжение кислорода (мм рт. ст.); НСО3- – концентрацию бикарбоната (ммоль/л); Hb – концентрацию общего гемоглобина (г/л); SO2 – насыщение гемоглобина кислородом (%) в артериализованной капиллярной и венозной крови. Рассчитывали показатели: СаО2 и СvО2 – содержание кислорода в артериальной и венозной крови (мл/л); р50 (мм рт. ст.) и КЭО2 – коэффициент экстракции кислорода (%) по формуле КЭО2 = (СаO2 – СvО2)/СаO2×100%) [15, 16].
Статистическая обработка полученных данных выполнялась с помощью пакета прикладных программ Statistica for Windows 7.0 (StatSoftInc., США). Описательная статистика включала расчет средней величины с учетом стандартной ошибки среднего (M±m). Множественные сравнения средних значений проводились с помощью критерия Ньюмена–Кейлса. Различия считали статистически значимыми при р<0,05. При создании решающего правила использовались методы кластерного и пошагового дискриминантного анализа.
Результаты исследования и их обсуждение
У беременных всех исследованных групп было выявлено снижение величины парциального напряжения углекислого газа в артериализованной крови (РаCO2) во всех исследованных группах (референтные значения РаCO2 для небеременных женщин 32–45 мм рт. ст.), вследствие повышения минутной вентиляции легких при беременности (табл. 1). В группе беременных с тяжелой преэклампсией отмечается статистически значимое снижение РаCO2 в сравнении с контрольной группой (рIII-I<0,05), что указывает на более выраженную гипервентиляцию у этой категории пациенток. Во всех группах беременных уровень истинного бикарбоната снижен по сравнению с показателем у небеременных женщин (референтные значения HCO3-(a) 22–31 ммоль/л). При физиологически протекающей беременности (I группа) компенсированный респираторный алкалоз не сопровождается значимым изменением уровня концентрации истинного HCO3-(a) и дефицита оснований (ВЕecf), что свидетельствует о состоятельности механизмов компенсации.
У пациенток с гипертензивными расстройствами (II и особенно III группы) выявлен компенсированный метаболический ацидоз на фоне респираторного алкалоза, отмечается достоверное снижение показателей концентрации HCO3-(a) (рII-I<0,05; рIII-I<0,001) и ВЕecf в обеих группах (рII-I, рIII-I<0,05), по сравнению с контрольной, однако газообменная функция легких у этих пациенток остается в пределах нормы (РаO2, SаO2).
Отмечается статистически значимое повышение уровня лактата в артериализованной капиллярной крови у пациенток основных групп по отношению к контролю (рII-I<0,01; рIII-I<0,05), что является достаточно четким лабораторным критерием тканевой гипоксии (референтный уровень лактата для взрослых 0,5–1,6 ммоль/л).
При сравнении показателей венозной крови у пациенток с гипертензивными расстройствами было выявлено статистически значимое повышение парциального напряжения (PvO2), сатурации (SvO2) и содержания кислорода (СvO2) по сравнению с контролем, особенно у беременных с преэклампсией (рII-I<0,05; рIII-I<0,001). Повышение показателей PvO2, SvO2 и СvO2 у пациенток с гипертензивными расстройствами свидетельствует об артериализации венозной крови, которая наблюдается либо при наличии грубых нарушений микроциркуляции (шунтирование кровотока в тканях по артериовенозным анастомозам), характерных для гиповолемии, централизации кровотока при спазме артериол, либо при изменении свойств гемоглобина.
Аффинитет гемоглобин-кислород выражает кривая диссоциации оксигемоглобина, положение которой определяется значением р50. По результатам проведенного исследования не было выявлено достоверных отличий показателя p50 у здоровых беременных (I группы) и пациенток II и III групп, что свидетельствует о сохранении у них нормальных кислород связывающих свойств молекул гемоглобина. Таким образом, при физиологически протекающей или осложненной гипертензивными состояниями беременности (ХАГ или преэклампсией) не выявлено статистически значимых отличий между показателями РаО2 и Нb, кислород связывающие свойства молекулы гемоглобина (р50) так же не изменены.

Коэффициент экстракции кислорода (КЭО2) в группах с гипертензивными нарушениями имеет статистически более низкие значения по сравнению с группой неосложненной беременности (рII-I<0,05; рIII-I<0,001).
Наиболее вероятной причиной снижения транспорта и потребления кислорода с развитием тканевой гипоксии и прогрессирования метаболического ацидоза у беременных с гипертензивными расстройствами является: снижение сердечного выброса, спазм периферических сосудов и нарушение микроциркуляции, обусловленное эндотелиальной дисфункцией, повышением агрегации форменных элементов крови, повышением ее вязкости и свертываемости (особенно у пациенток с тяжелой преэклампсией).
В результате проведенного сравнительного анализа полученных данных выявлены достоверные различия основных параметров центральной и периферической гемодинамики во всех группах исследования (табл. 2). У беременных с гипертензивными расстройствами (II и III группы) в сравнении с контрольной группой выявлены достоверно более высокие цифры АДср и ОПСС (рII-I, рIII-I, рIII-II<0,0001), а также отмечаются более низкие показатели СИ (рII-I<0,001; рIII-I, рIII-II<0,0001). У беременных группы тяжелой преэклампсии также отмечалось достоверное уменьшение ЧСС (рIII-I, рIII-II<0,0001) и снижение ИДК (рIII-I, рIII-II<0,0001), в сравнении с контролем и ХАГ.
Полученные данные свидетельствуют о существенных изменениях основных параметров центральной и периферической гемодинамики у беременных с гипертензивными расстройствами и подтверждают предположение, что гипертензивные нарушения в период гестации неоднородны. Если при беременности на фоне ХАГ статистически значимые изменения касаются показателей АД, СИ и ОПСС (рII-I <0,001), то в случае тяжелой преэклампсии спектр нарушений гораздо шире и включает дополнительно ЧСС и ИДК (рIII-I, рIII-II<0,0001). Прогноз, тактика лечения, сроки родоразрешения различаются при различных гипертензивных состояниях.
Последующий математический анализ результатов исследований выявил наиболее информативные показатели, позволяющие дифференцировать женщин с гипертензивными расстройствами при беременности (ХАГ и преэклампсия). Методом дискриминантного анализа получено решающее правило, которое заключается в определении диагностического индекса (D) по формуле:
D=0,039×Р1 – 0,080×Р2 + 1,840×Р3 – 0,041×Р4 + 0,024×Р5 – 0,3,
где D – диагностически значимый индекс; P1 – ЧСС (уд/мин); Р2 – АДср (мм рт. ст.); Р3 – СИ (л/мин/м2); Р4 – уровень лактата в артериализованной (капиллярной) крови (ммоль/л); Р5 – КЭО2 (%).
Значение D более 0 указывает на то, что у беременной женщины имеет место ХАГ (чувствительность метода 92%); при значении D менее 0 – преэклампсия (специфичность метода 100%). Эффективность предложенного метода (вероятность правильной классификации гипертензивных расстройств) составляет 96%. На предлагаемый способ дифференциальной диагностики получен патент на изобретение [17].
Заключение
Таким образом, показатели центральной и периферической гемодинамики, кислотно-основного состояния крови и газового гомеостаза имеют значимые отличия в группах с гипертензивными расстройствами при беременности и определяют адекватность доставки кислорода и потребление его тканями. Разработанный на основании информативных параметров гемодинамики, газового гомеостаза и уровня лактата способ дифференциальной диагностики гипертензивных расстройств при беременности с высокой степенью эффективности (96%) позволяет дифференцировать ХАГ и преэклампсию. Своевременное и правильное выявление причин гипертензивных расстройств при беременности имеет важное значение для определения тактики лечения, своевременного назначения адекватной терапии и решения вопроса о целесообразности дальнейшего пролонгирования беременности.



