Понятие воспалительные заболевания органов малого таза (ВЗОМТ) включает в себя различные нозологические формы. Существуют многочисленные противоречия во взглядах на диагностические подходы и лечебную тактику, характер скрининга и контроль за отдаленными результатами лечения, этиологического и патогенетического значения различных микроорганизмов, обнаруживаемых в половых путях у пациенток с ВЗОМТ и т.д. [1, 2]. ВЗОМТ напрямую оказывают влияние на возникновение бесплодия, внематочной беременности, невынашивания беременности, снижение овариального резерва после хирургического вмешательства, неудачных попыток экстракорпорального оплодотворения [3–5].
ВЗОМТ вызываются различными инфекционными агентами, степень вирулентности которых служит одним из решающих факторов, оказывающих влияние на распространенность патологического процесса. В современной медицинской науке известно около 2,5 тыс. различных инфекций. Теоретически женщина может заболеть любой из них [3, 4]. Наиболее часто возбудителями воспалительных процессов гениталий в настоящее время являются Neisseria gonorrhoeae, Chamydia trachomatis. Однако ряд исследователей считают, что частота случаев ВЗОМТ, связанных с гонококковой инфекцией, имеет тенденцию к снижению, в то время как частота случаев негонококковых ВЗОМТ увеличивается [6, 7]. Пик заболеваемости приходится на активный репродуктивный возраст (17–28 лет) и четко ассоциирован с сексуальной активностью и видом контрацепции. В России доля женщин с ВЗОМТ составляет 60–65% всех пациенток, обратившихся в женскую консультацию, и 30% пациенток, направляемых в стационар [3,4].
Как акушерские, так и гинекологические воспалительные заболевания вызываются одними и теми же микробными агентами, поражают одни и те же органы репродуктивной системы женщины. ВЗОМТ могут быть следствием как осложнений гестационного периода, так и следствием абортов, различных оперативных вмешательств на женских половых органах. Ряд исследователей выделяют несколько наиболее значимых диагностических критериев ВЗОМТ (табл. 1) [3, 8–10].
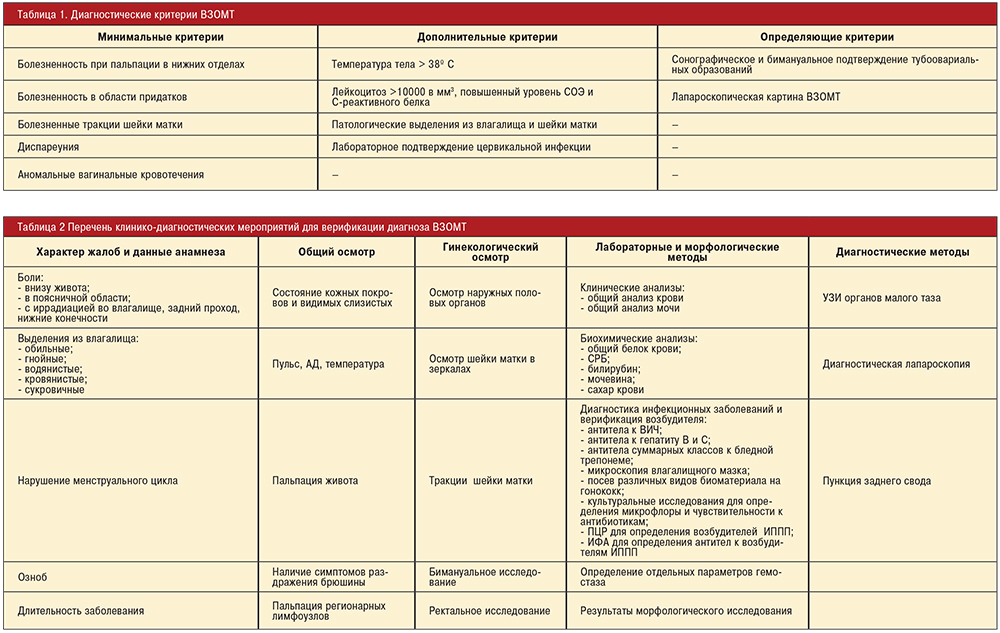
Объем диагностического исследования при ВЗОМТ включает комплекс клинических, лабораторно-диагностических методов (табл. 2).
Поскольку в клинической практике зачастую имеет место сочетание различных нозологических форм, практическое использование, по мнению ряда исследователей, имеет классификация острого сальпингоофорита, которая отражает целостность звеньев единой патогенетической цепи:
- I – острый эндометрит и сальпингит без признаков воспаления тазовой брюшины;
- II – острый эндометрит и сальпингит с признаками раздражения брюшины;
- III – острый сальпингоофорит с окклюзией маточных труб и развитием тубоовариального образования;
- IV– разрыв тубоовариального образования.
Ультразвуковое исследование (УЗИ) органов малого таза является рутинным методом, позволяющим провести четкую верификацию диагноза и выбрать адекватную тактику (рис. 1). Наличие, по данным УЗИ органов малого таза, признаков гидросальпинкса, является основанием для прицельного поиска воспалительных изменений в других органах репродуктивной системы женщины [3, 14].
Алгоритм дифференцированного подхода к тактике ведения пациенток с ВЗОМТ на этапе стационарного лечения представлены на рис. 1. Объем лечебных мероприятий у пациенток с ВЗОМТ включает использование как оперативных, так и консервативных методов лечения (рис. 1) [2, 3, 6, 11].

При назначении антибиотиков важно помнить о смешанном характере инфекции органов малого таза. Точно установить этиологический состав инфекции обычно не представляется возможным, по следующим причинам:
- получить материал из маточных труб можно только оперативным путем;
- исследование флоры влагалища не точно передает состав возбудителей в верхних отделах полового тракта;
- микробиологическое (культуральное) исследование требует времени и не подходит для выявления анаэробов и хламидий.
В смешанной инфекции практически всегда участвуют анаэробы, грам-положительные и грам-отрицательные аэробы. Триггером воспалительного процесса могут служить гонококки или хламидии, передаваемые половым путем, но никогда не присутствующие в очаге без сопутствующей условно-патогенной флоры. В условиях невозможности точной диагностики микробного спектра при ВЗОМТ лечение всегда назначается эмпирически. Даже при наличии микробиологического, серологического анализа или результатов ПЦР-диагностики необходимо относиться к лечению ВЗОМТ как к эмпирической терапии, направленной на перекрытие максимального спектра основных микроорганизмов, включая выявленных возбудителей. Всегда следует предполагать участие анаэробов.
Антибактериальная терапия должна включать в свой спектр всех основных возбудителей, поэтому она должна быть комбинированной. Спектр воздействия антибиотиков на возбудителей при ВЗОМТ представлен на рис. 2. Поэтому антимикробная терапия при ВЗОМТ всегда должна быть комбинированной, воздействующей на все возможные спектры смешанной патогенной флоры (рис. 1) [2, 3, 16].

Поскольку основное место в лечении ВЗОМТ принадлежит антибиотикам, от рациональности их назначения зависит не только клиническая эффективность, но и возможное развитие резистентности микроорганизмов к данным препаратам. Международные и отечественные руководства по лечению ВЗОМТ, составленные учеными США, стран Европы, специалистами ВОЗ, включают ряд практических рекомендаций по использованию антибиотиков (табл. 3) [12–15].
Амбулаторный этап является ответственным этапом в наблюдении пациенток с хроническими и легкими формами ВЗОМТ, поскольку данная патология оказывает непосредственное влияние на основные, качественные показатели – перинатальная, материнская заболеваемость и смертность.
Диагностические критерии хронических форм ВЗОМТ:
- Бактериологическое, бактериоскопическое исследование, ПЦР, ИФА;
- Гистероскопия с раздельным диагностическим выскабливанием слизистой матки (при хроническом эндометрите);
- Гистеросальпингография (при хроническом сальпингоофорите).
Определяющие критерии:
- Гистологическое обнаружение хронического эндометрита при биопсии эндометрия
- Сонографическое подтверждение объемных образований в придатках
- Данные лапароскопии
ВЗОМТ напрямую оказывают влияние на возникновение бесплодия, внематочной беременности, невынашивания беременности, снижению овариального резерва после хирургического вмешательства, неудачных попыток ЭКО [16–19]. Для сохранения репродуктивного потенциала у пациенток с ВЗОМТ важным этапом является осуществление реабилитационных мероприятий, в том числе проведение прегравидарной подготовки (рис. 3).
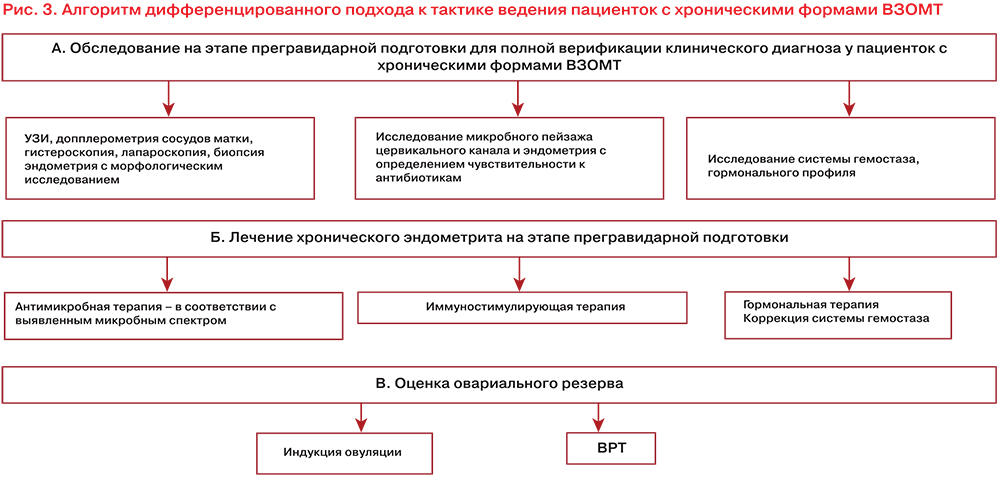
Вопросы лечения и реабилитации пациенток с ВЗОМТ являются весьма актуальными, так как рецидивы и хронизация воспалительных процессов ухудшают прогноз в отношении генеративной функции, что является важной социальной и экономической проблемой. Перспективы решения репродуктивных и демографических проблем ХХI века в большинстве своем неподвластны клиницисту и несут на себе бремя нерешенных социальных проблем.
В этой связи важным является решение вопроса о возможности информированности молодежи по вопросам репродуктивного здоровья. Необходимо формирование у каждой будущей матери осознанной самоохранительной концепции репродуктивного поведения, начиная с разработки медицинских критериев готовности женщины к беременности и алгоритмов индивидуализированной прегравидарной подготовки [20].



