Синдром задержки роста плода (СЗРП) встречается на фоне 10% беременностей во всем мире, тесно связан с мертворождением, преждевременными родами и повышением у выживших новорожденных риска развития неонатальных осложнений [1]. Причины СЗРП разнообразны, включая фетальные, материнские или плацентарные факторы [2–4]. Недостаточная функция плаценты является наиболее важным клиническим фактором, что приводит к хронической гипоксии и гипогликемии у нормального плода [5]. В свою очередь, хроническая гипоксемия плода и недостаточность питательных веществ напрямую снижают скорость роста плода, а гипоксия вызывает перераспределение сердечного выброса, что, как правило, защищает рост мозга и сердца в сравнении с другими органами (так называемое мозгосберегающее, или центральное, перераспределение). Однако это не гарантирует нормальные размеры и правильное развитие головного мозга плода [6]. Специфическая патология центральной нервной системы (ЦНС) при СЗРП сложна и отличается как у недоношенных детей без СЗРП, так и у доношенных детей, подвергшихся тяжелой острой гипоксии [7]. Визуальные исследования СЗРП человека и патологоанатомическое исследование вместе с экспериментальными исследованиями плацентарной недостаточности на животных описывают уменьшение общего объема мозга с потерей субструктуры как серого, так и белого вещества с дезорганизованной структурой коры головного мозга [8]. Белое вещество головного мозга при СЗРП описывается как незрелое, с замедленным созреванием олигодендроцитов [9], с большим количеством немиелинизированных аксонов и более тонким миелиновым покрытием [10], с признаками астроглиоза и воспаления [11]. Совсем недавно было обнаружено, что структурные изменения головного мозга при СЗРП наиболее выражены вдоль двигательных и корково-стриарно-таламических трактов, что коррелирует с плохими исходами развития нервной системы у детей младшего возраста, родившихся с СЗРП [12–14]. СЗРП связан с повышенным риском нарушения развития нервной системы, причем степень нарушений связана с тяжестью задержки роста, сроком начала СЗРП (ранним или поздним). Исходы развития нервной системы у детей, рожденных при раннем СЗРП, хуже, чем исходы при позднем СЗРП [15]. Кроме того, недоношенные дети с СЗРП демонстрируют повышенный риск неонатальных осложнений, таких как легочная гипертензия, метаболические нарушения и некротизирующий энтероколит, которые, в свою очередь, могут индуцировать острую гипоксию/ишемию, приводящую к усилению повреждения головного мозга [16]. Сложные и неблагоприятные исходы, наблюдаемые у детей с CЗРП, демонстрируют необходимость точной оценки и раннего выявления повреждения головного мозга при СЗРП, что позволяет прогнозировать краткосрочные и долгосрочные последствия для развития ЦНС, что остается на сегодняшний день серьезной проблемой [17, 18].
Таким образом, целью настоящего исследования явилась оценка роли методов ультразвукового исследования (УЗИ) и магнитно-резонансной томографии (МРТ) при диагностике СЗРП в сочетании с патологическими изменениями головного мозга плода.
Материалы и методы
Для участия в исследовании выбрана группа из 50 пациенток, которым были выполнены МРТ и УЗИ во II и III триместрах беременности. 10 пациенток были исключены из дальнейшего исследования, так как разница между выполненными МРТ и УЗИ составляла более 2 недель; 6 пациенток были исключены, поскольку предварительный диагноз СЗРП не подтвердился ни одним из методов; 7 пациенток были исключены по причине родоразрешения в других лечебных учреждениях и отсутствия верификации диагноза; 2 пациентки имели многоплодную беременность; 1 пациентка имела сопутствующую патологию в виде инфекционно-воспалительного процесса. В окончательный анализ вошли 24 пациентки.
В ретроспективное исследование включены 24 пациентки. Все женщины находились на обследовании и были родоразрешены в ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России в период с 2021 по 2022 гг. Пациенткам одновременно (с разницей не более 2 недель) были проведены УЗИ и МРТ плода во II и III триместрах беременности с целью как оценки размеров головы плода, так и дифференциальной диагностики патологических изменений головного мозга плода. УЗИ проводилось на сканерах экспертного класса; исследование выполняли специалисты с большим опытом работы в данной области. Для вычисления параметров задержки роста плода использовались стандартные центильные номограммы. МРТ проведено на МР-томографах GE Signa 1.5T, Toshiba Vantage Titan 1.5T в режимах Т1ВИ, Т2ВИ, Т2FS, FIESTA. Изображения получены в сагиттальных, фронтальных и поперечных плоскостях по отношению к головке плода. Толщина полученных срезов 3 мм. Для оценки размеров головного мозга проводили следующие измерения: фронто-окципитальный размер черепа и головного мозга, бипариетальный размер черепа и головного мозга, межполушарный размер мозжечка, окружность черепа, высота червя мозжечка, передне-задний размер червя мозжечка, ретроцеребеллярное пространство с дальнейшим введением данных показателей в центильный калькулятор «Fetal Centiles Calculator» (https://www.developingbrain.co.uk/fetalcentiles/) (рис. 1).
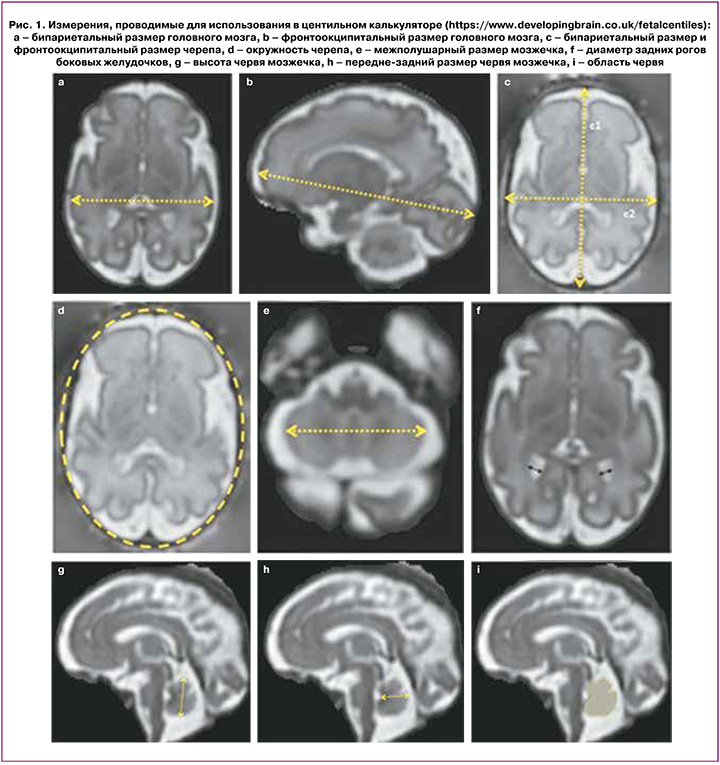
Критерии включения: одноплодная беременность от 20 недель с СЗРП, подписанное информированное согласие на участие в исследовании; родоразрешение в НМИЦ АГП им. В.И. Кулакова, верификация диагноза после родоразрешения.
Критерии исключения: общие противопоказания к выполнению МРТ, тяжелые соматические заболевания матери и преэклампсия, многоплодная беременность, инфекционные заболевания матери, обострение хронических заболеваний, отсутствие верификации диагноза при родоразрешении в стороннем лечебном учреждении, выполнение МРТ и УЗИ в разные сроки беременности (интервал между исследованиями более 2 недель).
Сопоставление МРТ и УЗИ данных проводили по следующим параметрам.
1. Соответствие размеров головного мозга плода с использованием центильных номограмм.
2. Соответствие выявленной сопутствующей патологии головного мозга – патология мозолистого тела, вентрикуломегалия, пороки формирования мозга, гипоплазия мозжечка и червя мозжечка, ишемически-гипоксические изменения мозга и их последствия, патологическое формирование борозд и задержка степени сулькации.
Исследование было одобрено этическим комитетом ФГБУ «НМИЦАГП им. В.И. Кулакова Минздрава России».
Результаты
Средний возраст пациенток (Me (Q1–Q3)) составил 33 (25–41) года; средний срок гестации – 27,5 (20–35) недели.
Сравнительная характеристика оцениваемых изменений на УЗИ и МРТ представлена в таблице 1.
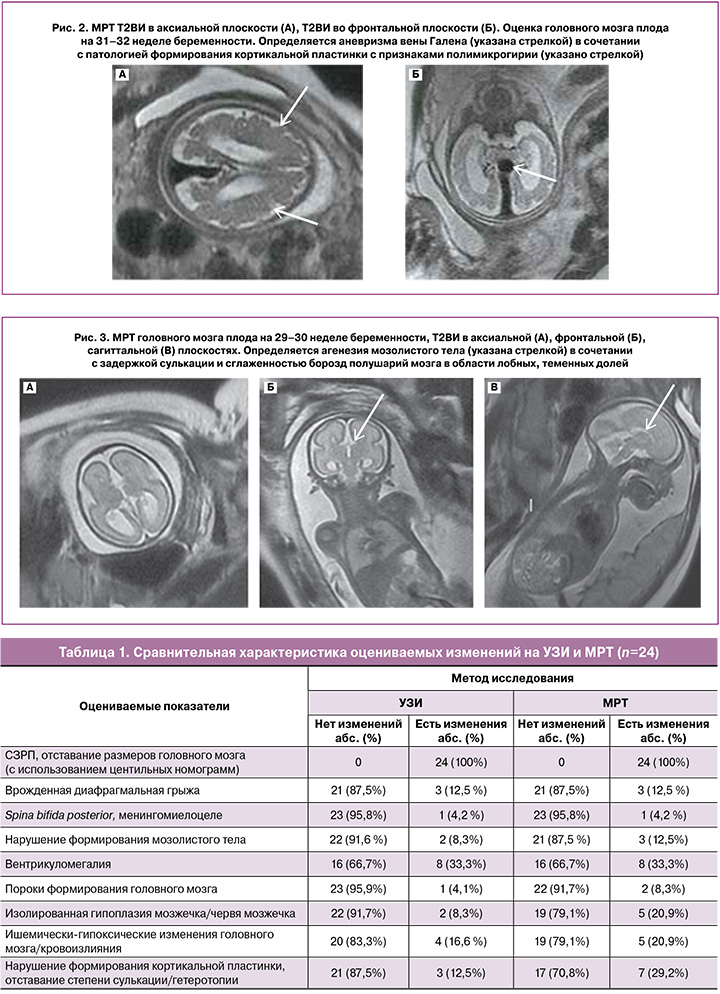
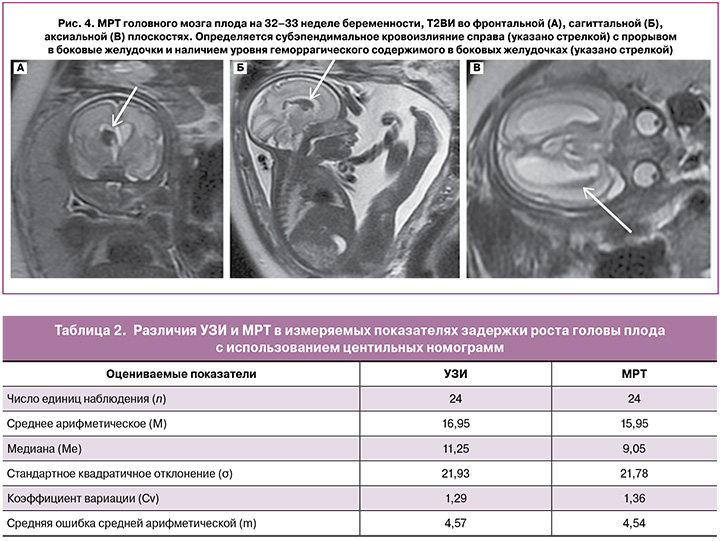
При анализе полученных данных УЗИ и МРТ были обнаружены расхождения в трактовке патологических изменений. Так, ложноположительные результаты не наблюдались (наличие изменений на УЗИ при отсутствии таковых на МРТ). Наиболее часто ложноотрицательные результаты по данным УЗИ были отмечены при оценке нарушения формирования кортикальной пластинки, отставании степени сулькации, подозрении на гетеротопию серого вещества: 3 диагностических случая (12,5%) против 7 (29,2%) по данным МРТ (рис. 2). Меньше расхождений было в случае диагностики изолированной гипоплазии мозжечка/червя мозжечка у 2/24 пациенток (8,3%) по данным УЗИ и 5/24 (20,9%) по данным МРТ. Также наблюдались незначительные расхождения при диагностике нарушения формирования мозолистого тела у 2/24 плодов (8,3%) по данным УЗИ и у 3/24 (12,5%) по данным МРТ (рис. 3); при диагностике пороков развития головного мозга у 1/24 плода (4,1%) по данным УЗИ и 2/24 плодов (8,3%) по данным МРТ и при диагностике ишемически-гипоксических изменений головного мозга, обнаружении кровоизлияний у 4/24 плодов (16,6%) по данным УЗИ и у 5/24 плодов (20,9%) по данным МРТ (рис. 4). Данные МРТ и УЗИ полностью совпали при диагностике СЗРП, в том числе ее степени с использованием центильных номограмм, что было обнаружено у всех 24 плодов (100%). Совпали также данные диагностики сочетания СЗРП с врожденной диафрагмальной грыжей у 3/24 плодов (12,5%), Spina bifida posterior с менингомиелоцеле у 1/24 плода (4,2%) и при обнаружении вентрикуломегалии у 8/24 плодов (33,3%).
С целью обнаружения различий данных УЗИ и МРТ в отношении измеряемых показателей задержки роста головы плода с использованием центильных номограмм был произведен расчет показателей вариационного ряда, который продемонстрировал отсутствие значимых расхождений между обоими методами (табл. 2).
Обсуждение
В данном исследовании мы отметили высокую роль УЗИ в оценке патологических изменений в виде уменьшения размеров головного мозга плода при СЗРП и при исследовании патологии головного мозга плода. УЗИ плода – это метод, который традиционно и наиболее широко используется при наблюдении за беременностями высокого риска, тем не менее, его точность в прогнозировании перинатальных и неонатальных исходов продолжает обсуждаться [19–21]. Так, например, была предложена балльная система для оценки неврологического статуса плода с помощью 4D-сонографии [22]. Однако данный метод остается неподтвержденным в крупных исследованиях, что в настоящее время ограничивает его широкое использование. Наше исследование демонстрирует, что в качестве дополнительного метода диагностики, с целью наиболее полного обследования головного мозга плода, необходимо применение МРТ как наиболее точного и неинвазивного метода, позволяющего оценить не только размеры головного мозга плода, но и его патологические изменения. МРТ головного мозга плода имеет большую ценность в раннем выявлении внутриутробного повреждения ЦНС у плода и беременных с высоким риском. МРТ плода может быть технически сложной задачей, поскольку получение МР-изображений головного мозга плода высокого диагностического качества зависит от трансабдоминальной внутриутробной среды и движений плода [23]. Также существует ряд трудностей, возникающих из-за малой опытности врачей лучевой диагностики и лаборантов в исследовании плода, поэтому МРТ головного мозга плода лучше всего проводить в центре с хорошо подготовленными рентгенологами-экспертами в данной области. При СЗРП МРТ головного мозга плода в настоящее время используется преимущественно для исключения грубых пороков развития головного мозга, оценки ишемически-гипоксического повреждения головного мозга, связанного с ЗРП. МРТ плода обеспечивает подробную оценку развивающегося мозга в условиях высокого риска развития патологии, в том числе для плодов с задержкой роста, с возможностью корреляции структурных аномалий мозга плода с исходами развития нервной системы на более поздних сроках [24]. МРТ головного мозга плода также наиболее информативна у плодов с СЗРП для обнаружения патологии формирования коры и борозд полушарий мозга [25], что наиболее ценно в прогнозировании отдаленных неврологических последствий при рождении детей с данной патологией [26]. Помимо этого, МР-данные подтверждают, что размеры мозолистого тела плодов с СЗРП значительно меньше, чем в норме. Это также коррелирует с неблагоприятными неврологическими исходами у новорожденных детей [27]. В нашем исследовании в ряде случаев окончательный диагноз отличался по данным УЗИ и МРТ в отношении ряда патологий головного мозга. В частности, на МРТ более точно оценивались мозолистое тело и кортикальная пластинка, а также различные варианты ишемически-гипоксических поражений мозга. Это может быть связано как с техническими особенностями выполнения УЗИ, так и с субъективностью интерпретации данных, низкой доступностью для осмотра головного мозга плодов, находящихся в неустойчивом, в том числе поперечном, положении и тазовом предлежании. В то же время различий между диагностической ценностью МРТ и УЗИ в отношении подтверждения СЗРП и оценки размеров головного мозга с использованием центильных номограмм получено не было.
Заключение
При сравнении данных УЗИ и МРТ установлено, что оба метода полностью сопоставимы друг с другом при оценке размеров головного мозга плода методом центильных номограмм. Обнаружено, что МРТ дополняет УЗИ и имеет бόльшую ценность при диагностике сопутствующей патологии головного мозга, особенно в отношении обнаружения пороков формирования кортикальной пластинки и борозд полушарий мозга, патологии мозолистого тела, дифференциальной диагностики ишемических поражений мозга, что значительно меняет тактику ведения пациенток за счет ухудшения неонатального прогноза.



