Введение
Поздняя задержка роста плода (ЗРП) относится к наиболее обсуждаемым вопросам современного акушерства, связана с высоким риском антенатальной гибели плода, неонатальной смертности и заболеваемости. Более того, наличие поздней ЗРП оказывает влияние не только на внутриутробное состояние, но и на последующее развитие ребенка и во многом определяет степень его здоровья на протяжении всей жизни.

Следует различать термины «задержка роста плода» и «маловесный для гестационного возраста» плод (МГВ), поскольку они не являются синонимами. МГВ – это плод с предполагаемой массой (ПМП) менее 10-го процентиля, обусловленной его конституциональными особенностями, а не нарушением роста. ЗРП – это патологическое ограничение генетически запрограммированного потенциала роста плода, диагноз поздней ЗРП устанавливается после 32 нед. беременности, когда ПМП или окружность живота (ОЖ) менее 3-го или менее 10-го процентиля в сочетании с нарушением кровотока по допплерографии.
Корректная постановка диагноза клинически значима для определения оптимальной частоты мониторинга, срока и метода родоразрешения. Несмотря на то что МГВ и ЗРП являются концептуально разными состояниями с точки зрения перинатальных исходов, в клинической практике их дифференциальная диагностика довольно сложна.
Клинический случай 1
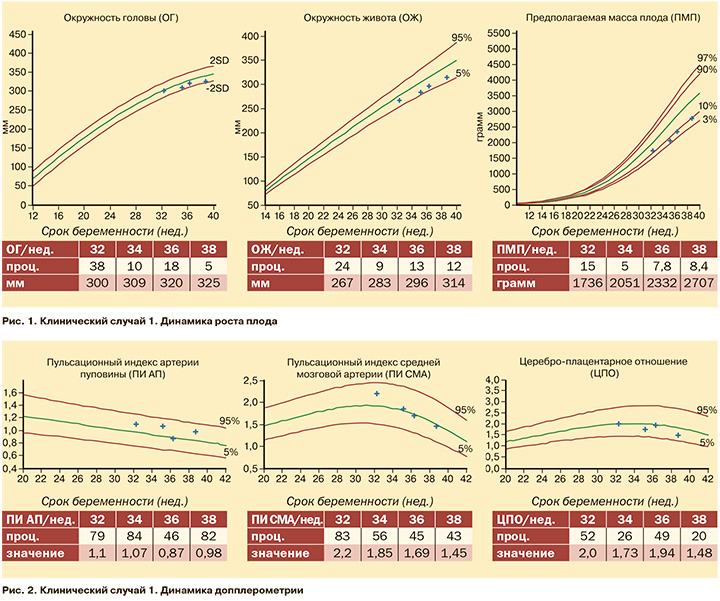
Пациентка Д., 38 лет, наблюдалась в поликлиническом отделении ФГБУ «НМИЦ АГП им. академика В.И. Кулакова» Минздрава России (далее – Центр) с 30 нед. беременности и проходила плановые ультразвуковые исследования (УЗИ). Из анамнеза известно, что данная беременность 2-я (1-е предстоящие роды), наступила в результате ЭКО, протекала без осложнений, по скринингу I триместра риски ЗРП, преэклампсии и хромосомных аномалий были низкими. В 32 нед. беременности при проведении УЗИ впервые обнаружено незначительное снижение ПМП – 1736 г, что соответствует 15 процентилям. Для уточнения диагноза пациентке было рекомендовано УЗИ и допплерометрия в динамике с интервалом в 2 нед. На рис. 1 представлена динамика роста плода с 32 до 38 нед. беременности. Показатели окружности головы (ОГ), окружности живота (ОЖ) и ПМП были равномерно снижены и на протяжении всей беременности оставались приблизительно на одном уровне. Пациентка была отнесена в группу риска ЗРП только на основе данных фетометрии. Однако параметры кровотока по допплерометрии, включая пульсационный индекс (ПИ) артерии пуповины (АП), ПИ средней мозговой артерии (СМА) и их комбинацию в виде цереброплацентарного отношения (ЦПО), были в пределах референсных значений и не имели тенденции к изменению на протяжении всей беременности (рис. 2). Таким образом, был установлен диагноз МГВ. Пациентка была родоразрешена в 39 нед. беременности путем операции кесарева сечения. Родился живой доношенный мальчик массой 2970 г, что соответствует 24 процентилям при рождении, ребенок был выписан здоровым на 4-е сутки.
Клинический случай 2
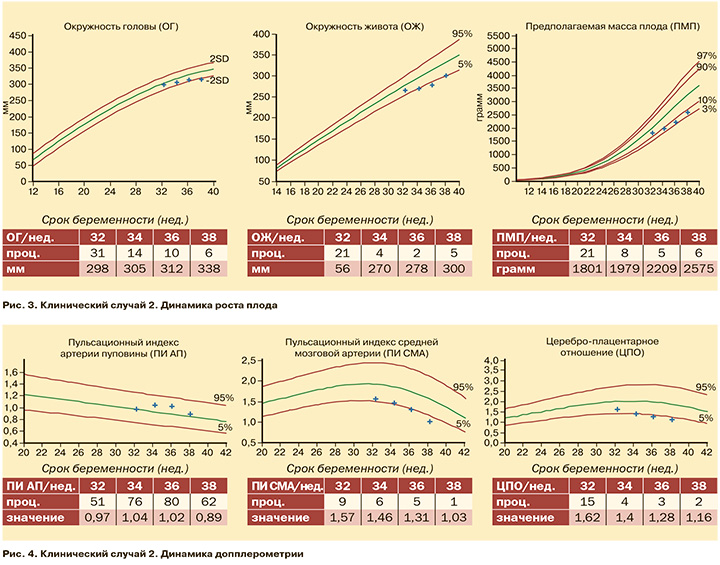
Пациентка С., 41 год, наблюдалась в поликлиническом отделении Центра с 32 нед. беременности. Соматический анамнез был не отягощен, данная беременность 3-я (1-е предстоящие роды), наступила в результате ЭКО, риски акушерской патологии по скринингу I триместра были низкими. Беременность осложнялась гестационным сахарным диабетом, пациентка получала инсулинотерапию с 12 нед.; в 30 нед. была диагностирована гестационная артериальная гипертензия. Пациентке также проводилось УЗИ и допплерография с 32 до 38 нед. гестации. При оценке параметров фетометрии в 32 нед. беременности ОГ, ОЖ и ПМП находились в пределах нормативных значений (рис. 3). При повторном исследовании в 34 нед. было отмечено значимое отставание траектории роста ОЖ (на уровне 4-го процентиля) и ПМП (8 процентиль), при этом ОГ оставалась в пределах нормы (14 процентиль). Эта тенденция сохранялась до 38 нед. беременности, что демонстрирует ассиметричный рост плода (снижение показателей ОЖ и ПМП по отношению к ОГ). При оценке параметров кровотока по допплерометрии обращает на себя внимание нормальный ПИ АП и отсутствие тенденции к его повышению, а также динамическое снижение ПИ СМА и ЦПО, что является маркером проявления централизации кровотока с целью лучшего кровоснабжения головного мозга плода в условиях длительной внутриутробной гипоксии (рис. 4). На основании этих данных пациентке был установлен диагноз ЗРП. Она была родоразрешена в сроке беременности 38 нед. путем операции кесарева сечения. Родилась живая доношенная девочка весом 2650 г, что соответствует 14 процентилям при рождении. Необходимо отметить, что после родоразрешения диагноз «маловесный новорожденный» устанавливается при массе или длине менее 10-го процентиля, в данном клиническом наблюдении антропометрические параметры были выше порога отсечки, и ребенок был выписан здоровым на 4-е сутки жизни.
Заключение
Данное клиническое наблюдение демонстрирует особенности дифференциальной диагностики поздней ЗРП и МГВ. Крайне важным является тот факт, что ПМП выше порога отсечки (10 процентиль) не исключает наличия задержки роста, подтверждая необходимость динамической оценки параметров фетометрии. Для большинства клиницистов решающее значение имеет ПИ в ПА, однако именно при поздней ЗРП оценка показателей церебрального кровотока (ПИ СМА и ЦПО) крайне значима при определении срока родоразрешения. Новорожденные с антенатальным диагнозом ЗРП находятся в группе риска отдаленных неблагоприятных исходов и неврологических дефицитов даже при нормальных антропометрических показателях при рождении.



