Частичная аплазия одного из влагалищ при полном удвоении матки и влагалища с ипсилатеральной агенезией почки, известная как синдром Херлина–Вернера–Вундерлиха или Obstructed HemiVagina and Ipsilateral Renal Agenesis (OHVIRA) синдром, является редкой врожденной аномалией, о которой впервые сообщил Purslow в 1922 г. [1]. Вышеописанный порок развития, как правило, диагностируется после менархе по причине дисменореи или острого живота [2, 3]. Диагноз в большинстве случаев затруднен в связи с сохранной менструальной функцией, а формы порока, сопровождающиеся высокой аплазией одного из влагалищ, обычно завершаются удалением матки на стороне замкнутого влагалища по причине невозможности формирования полноценного соустья.
Большинство исследователей соглашаются, что раннее выявление пороков развития половой системы у девушек и их своевременное лечение повышают шансы на сохранение фертильности в будущем, поэтому необходимость хирургической коррекции порока развития внутренних половых органов с нарушением оттока менструальной крови не вызывает сомнений [1–5].
Традиционный метод хирургической коррекции характеризуется высоким риском травматизации мочевого пузыря или прямой кишки с последующим кровотечением и рубцеванием. Дренирование гематокольпоса и иссечение стенки замкнутого влагалища при помощи скальпеля и/или ножниц с последующим формированием анастомоза слизистых оболочек часто бывает сложно выполнить из-за небольшого размера влагалища, высокого расположения кольпоса и всегда сопровождается инструментальной дефлорацией.
Tsai et al. (1998) сообщили о первом случае эндоскопической резекции стенки замкнутого влагалища при удвоении матки и влагалища у девочки-подростка, не имевшей опыта половых контактов. Автор использовал резектоскопическую иглу для вскрытия стенки атрезированного влагалища [6].
В последующем Amagai и Cicinelli et al. (1999) независимо друг от друга описали случаи резектоскопического рассечения стенки атрезированного влагалища у новорожденной девочки и девочки-подростка при удвоении матки и влагалища [7, 8].
В последние годы стали появляться публикации, описывающие опыт успешного применения вагинорезектоскопии у девушек при обструктивных аномалиях влагалища, в том числе не имевших опыта половых контактов [9, 10].
Недостатком описанных подходов явилось отсутствие контроля потерь поступающей жидкости и невозможности сохранения оптимального давления в рабочей полости, неравномерность его распределения на края девственной плевы, что снижало качество визуализации, повышая риск послеоперационных осложнений. Кроме того, сохранение свободных краев слизистой рассеченного замкнутого влагалища, искусственно созданная зона коагуляционного некроза, а также наличие слепых карманов повышали риск стриктур и инфекционных осложнений.
В отечественной литературе методик, описывающих возможность хирургического лечения частичной аплазии одного из влагалищ при удвоении матки при помощи вагинорезектоскопии, найти не удалось.
Целью исследования явилась разработка способа миниинвазивного хирургического лечения частичной аплазии влагалища, в том числе при удвоении матки.
Материалы и методы
Все стадии представленного исследования соответствуют законодательству Российской Федерации, международным этическим нормам и нормативным документам исследовательских организаций, а также одобрены этическим комитетом. Анализ данных проводился после получения информированного согласия родителя или законного представителя и пациентки на включение в исследование.
Во 2-м гинекологическом отделении (детской и подростковой гинекологии) ФГБУ «НМИЦ АГП им. академика В.И. Кулакова» за период с июня по декабрь 2021 г. было пролечено 35 пациенток с частичной аплазией одного из влагалищ при удвоении матки и влагалища. Проводилась оценка жалоб, физического (рост, масса тела, индекс массы тела) и полового развития (половая формула, данные гинекологического и ректо-абдоминального осмотра с оценкой варианта аномалии). После клинико-анамнестического и стандартного предоперационного лабораторного обследования 20 больным проведено вагинорезектоскопическое иссечение стенки замкнутого гемивлагалища с созданием объединенного влагалища по разработанной методике и 15 больным – вагинальное вскрытие и опорожнение гематокольпоса с формированием соустья по типу овального окна по классической методике. После операции оценивали общий объем кровопотери, длительность операции, жалобы пациенток в послеоперационном периоде.
Результаты
В клиническом наблюдении представлена разработанная методика миниинвазивного хирургического лечения на примере пациентки М., 11 лет, с диагнозом: Порок развития мочеполовых органов. Удвоение матки и влагалища. Дистальная аплазия правого влагалища. Гематокольпос. Гематоцервикс. Гематометра. Девочку беспокоили периодические боли в нижних отделах живота в дни менструации с тенденцией к усилению.
Гинекологический осмотр при поступлении: наружные половые органы сформированы соответственно возрасту и полу, гимен бахромчатый, при ректальном осмотре на высоте 2,0 см от ануса пальпируется нижний полюс туго-эластического овального образования размерами 10×6 см – гематокольпос.
При ультразвуковом исследовании органов малого таза: матка удвоена (рис. 1А), тело правой матки 49×28×54 мм, шейка правой матки 21×31 мм, эхо-структура миометрия не изменена, полость матки расширена до 10 мм (рис. 1В), цервикальный канал расширен до 5 мм, верхняя и средняя треть влагалища расширены до 104×51×68 мм (рис. 1Г), содержимое неоднородное; тело левой матки 39×20 мм, шейка левой матки 26×18 мм, эхо-структура миометрия не изменена, полость матки не расширена (рис. 1Б).
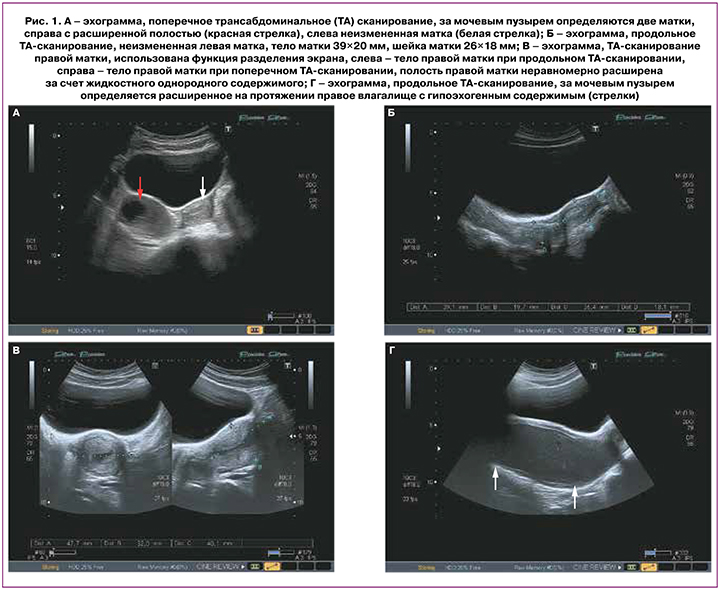
По данным жидкостной вагиноскопии: слизистая влагалища бледно-розового цвета, складчатость выражена, обращает на себя внимание выраженное выбухание слизистой правой стенки влагалища – гематокольпос, шейка матки резко отклонена влево, конической формы.
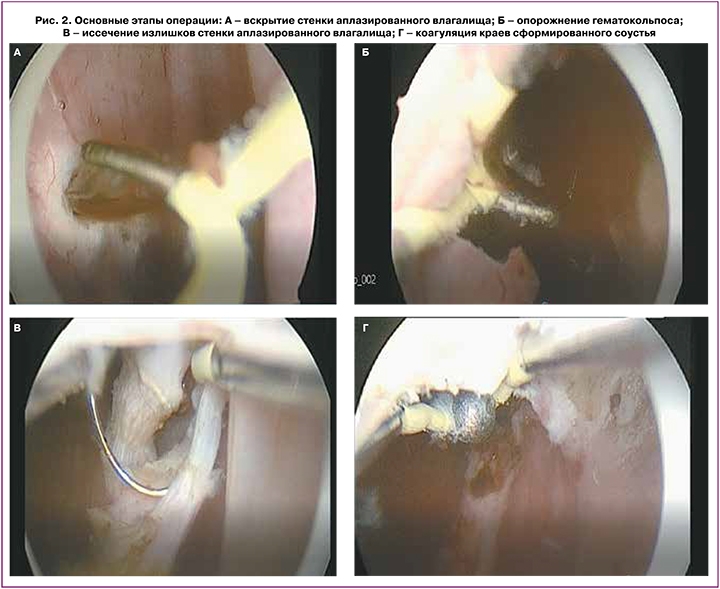
Пациентке проведено лечение: под постоянным динамическим ультразвуковым контролем на протяжении всей операции в асептических условиях во влагалище введен гистерорезектоскоп 26 Fr. Для герметизации полости влагалища использовали силиконовую чашу, на вершине которой формировалось отверстие для проведения резектоскопа. В полость чаши помещали медицинское изделие из натурального латекса в виде небольшой тонкостенной эластичной трубки, дистальная часть которой фиксировалась на тубусе резектоскопа при помощи двух викриловых нитей. Широкая часть чаши в сложенном состоянии проводилась за гименальное кольцо, расправлялась и создавала эффект герметизации влагалища во время исследования для уменьшения потерь рабочего раствора и сохранения полости перерастянутого влагалища с низким давлением. С помощью L-образного электрода стенки замкнутого влагалища рассекали и промывали с последующей ревизией полости (рис. 2А, Б). Определяли местоположение шейки матки и ее расположение относительно шейки второй матки с функционирующим влагалищем. Излишки медиальной стенки аплазированного влагалища иссекали с помощью изогнутой петли резектоскопа (рис. 2В). Иссечение проводилось до полной редукции слепых карманов объединенного влагалища. Дополнительно проводился гемостаз области среза стенки с помощью шарикового электрода резектоскопа (рис. 2Г). Контроль гемостаза выполняли после снижения внутривлагалищного давления в рабочей среде. Дополнительно в конце операции в полость объединенного влагалища помещали салфетку, без тугой тампонады с раствором неполной серебряной соли полиакриловой кислоты. Общая кровопотеря составила менее 5 мл. Продолжительность оперативного вмешательства 45 минут. Послеоперационный период протекал гладко, без осложнений. Результаты контрольных клинико-лабораторных параметров и инструментальных данных (жидкостная вагиноскопия, ультразвуковое исследование органов малого таза) – без отклонений от нормативных значений. При выписке из стационара на 7-е сутки после оперативного вмешательства активных жалоб не предъявляла.
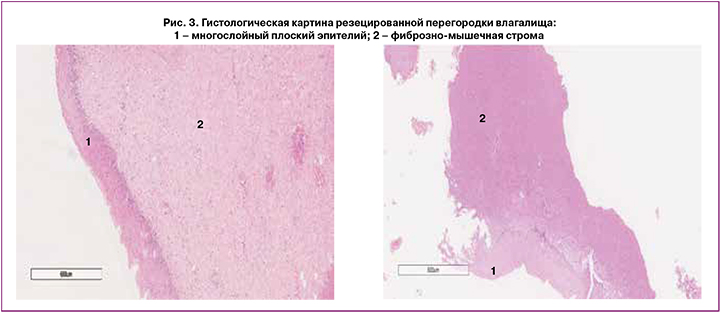
Все 35 девушек, включенных в исследование, были сопоставимы по возрасту, антропометрическим параметрам и стадии полового развития. Длительность резектоскопической пластики влагалища составила в среднем 43 (5) минут против 116 (3) минут в группе сравнения с классическим вариантом оперативного вмешательства (p<0,05); средняя кровопотеря при вагинорезектоскопической пластике – 14 (2) мл, при классическом формировании влагалища – 73 (18) мл (p<0,05). Резецированная перегородка чаще всего была представлена фиброзной тканью, местами выстланной зрелым многослойным плоским эпителием без признаков нарушения кровообращения и коагуляционного некроза (рис. 3).
Все пациентки основной группы по результатам оценки послеоперационной боли с использованием визуально-аналоговой шкалы отметили отсутствие болевых ощущений уже в 1-е сутки после проведенного оперативного лечения
К настоящему времени, по результатам очного (амбулаторного) и заочного (по телефону) консультирования всех пациенток (100%) признаков стриктуры созданного влагалища не отмечено.
Заключение
Предложенный метод позволяет провести миниинвазивное оперативное лечение при помощи эндоскопических технологий, обеспечив тем самым полноценное восстановление оттока менструальной крови у девочек с пороком развития половых органов. Кроме того, данный метод минимизирует риск кровопотери, позволяет сохранить целостность девственной плевы, уменьшить время занятости операционной, сроки послеоперационного койко-дня и повысить качество оказываемой медицинской помощи вышеописанной когорте пациенток. Представленный метод хирургического лечения является крайне перспективным и требует дальнейшей оптимизации и внедрения в практическую деятельность.



