Буллезный эпидермолиз (БЭ) – это клинически и генетически гетерогенное наследственное нарушение структуры кожи, связанное с разрушением дермо-эпидермального соединения или базального слоя эпидермиса, что приводит к повышенной уязвимости кожи при любом механическом воздействии.
В настоящее время насчитывается около 500 тыс. человек во всем мире, страдающих различными формами БЭ. По мировой статистике, БЭ встречается у одного ребенка на 50–100 тыс. родившихся. Статистики и регистра по больным БЭ в России нет. По неподтвержденным данным, в стране проживает 2–2,5 тыс. «бабочек».
В 2011 г. был создан благотворительный фонд «Дети-бабочки», который является крупнейшей благотворительной организацией, оказывающей помощь более чем 2500 пациентам с генными дерматозами в России и СНГ, из них 1500 – с БЭ. В настоящее время фонд помогает более 500 детям по всей России, и не только оказывает медицинскую, материальную, информационную, психологическую и юридическую помощь, но и организует обучение врачей, издает медицинскую литературу о БЭ, взаимодействует с фармацевтическими компаниями по анализу и подбору медикаментов и средств ухода для больных БЭ. Одна из главных задач фонда – наладить систему оказания медицинской помощи больным БЭ в России. В 2011 г. по инициативе фонда БЭ был внесен в список редких заболеваний, но пока не внесен в список орфанных заболеваний, субсидируемых государством.
Несмотря на то что буллезный эпидермолиз на сегодняшний день неизлечим, вовремя поставленный диагноз и правильный уход позволяют избавить ребенка от страданий и обеспечить ему нормальную жизнь.
БЭ возникает в результате мутаций, которые ответственны за кодировку цитоскелетных кератиновых промежуточных филаментов, белков клеточных контактов (десмосом и полудесмосом), а также молекул, способствующих морфологической целостности кожи за счет интраэпидермальных адгезивных контактов и компонентов крепящего комплекса в зоне дермо-эпидермального соединения. Спектр различных фенотипических проявлений заболевания, связанных с отсутствием, редукцией, постепенным нарушением синтеза, а также продукцией функционально неактивных белков, ответственных за структурную целостность кожи, задается наличием мутаций в гомо- или гетерозиготном состоянии, а также их местонахождением в гене. Тип, количество и расположение мутации в пределах гена или сегмента гена, а также спектр последующих количественных (отсутствие, уменьшение) или качественных (постепенная потеря функции) изменений экспрессии белка приводят к значительной генетической гетерогенности со сложными корреляциями генотип‒фенотип.
Классификация БЭ основана на морфологических критериях, отражающих нарушение дермо-эпидермального соединения: выше, внутри или ниже зоны базальной мембраны. В соответствии с этим морфологическим признаком выделяют простую, пограничную и дистрофическую формы, а также синдром Киндлера. С момента публикации в 2014 г. отчета последнего Международного консенсуса по БЭ были идентифицированы новые гены и клинические подтипы, принята новая модифицированная классификация БЭ, так как в настоящее время обнаружено уже более 30 генов и клинических подтипов.
 Вариабельность форм БЭ сопровождается различной симптоматикой, а степень выраженности того или другого признака сильно варьирует от пациента к пациенту. При легком течении заболевания поражению подвергаются в основном кисти и стопы, тогда как при тяжелых формах вся кожа пациента приобретает свойство «ломкости» или «хрупкости», и уже незначительная травма может приводить к образованию незаживающих пузырей. Внекожные проявления, общие для всех тяжелых подтипов БЭ, включают аномалии волос и ногтей, образование пузырей и обширных эрозий в полости рта, рубцы и аномалии зубов, поражение слизистых, стриктуры пищевода и мочеполовой системы. Частыми осложнениями, которые сопровождают БЭ и могут быть причиной высокой смертности, являются инфекции кожи с генерализацией инфекционного процесса, сепсис, гипотрофия, анемия, у некоторых больных БЭ приводит к необратимым деформациям опорно-двигательной системы. Раны, развивающиеся при БЭ, в большинстве случаев становятся хроническими и являются местами бактериальной колонизации, а со временем могут привести к развитию агрессивного плоскоклеточного рака. В связи с этим таким пациентам необходима постоянная эффективная регенеративная терапия, способствующая заживлению ран.
Вариабельность форм БЭ сопровождается различной симптоматикой, а степень выраженности того или другого признака сильно варьирует от пациента к пациенту. При легком течении заболевания поражению подвергаются в основном кисти и стопы, тогда как при тяжелых формах вся кожа пациента приобретает свойство «ломкости» или «хрупкости», и уже незначительная травма может приводить к образованию незаживающих пузырей. Внекожные проявления, общие для всех тяжелых подтипов БЭ, включают аномалии волос и ногтей, образование пузырей и обширных эрозий в полости рта, рубцы и аномалии зубов, поражение слизистых, стриктуры пищевода и мочеполовой системы. Частыми осложнениями, которые сопровождают БЭ и могут быть причиной высокой смертности, являются инфекции кожи с генерализацией инфекционного процесса, сепсис, гипотрофия, анемия, у некоторых больных БЭ приводит к необратимым деформациям опорно-двигательной системы. Раны, развивающиеся при БЭ, в большинстве случаев становятся хроническими и являются местами бактериальной колонизации, а со временем могут привести к развитию агрессивного плоскоклеточного рака. В связи с этим таким пациентам необходима постоянная эффективная регенеративная терапия, способствующая заживлению ран.
Дети с БЭ являются чрезвычайно уязвимыми для действия неблагоприятных факторов в неонатальном периоде и относятся к группе высокого риска формирования хронической и инвалидизирующей патологии. В настоящее время рассматривается три возможных пути для разработки методов молекулярной терапии в зависимости от генетического дефекта:
- местное или системное введение недостающего белка, синтез которого нарушен;
- трансплантация аллогенных кератиноцитов, ответственных за экспрессию белка;
- восстановление синтеза белка в аутологичных клетках кожи (кератиноцитах и фибробластах) с последующей трансплантацией.
Лечение БЭ требует разработки и применения новых комплексных терапевтических подходов, важным звеном которых является клеточная терапия. Как известно, в любой ткани существует собственный пул резидентных стволовых клеток (СК), поддерживающих ее самообновление. В коже, а также в волосяном фолликуле такими СК являются голо-клоны, или колониеобразующие кератиноциты. Эти СК обладают всеми биологическими особенностями, позволяющими говорить о них как о стволовых клетках, среди которых наиболее существенными являются повышенная пролиферация и способность к самообновлению, высокая активность теломеразы и увеличенная длина самих теломер. Использование аутологичных культур кератиноцитов, содержащих эпидермальные стволовые клетки, широко распространено. Первые попытки по использованию таких культур для восстановления тяжелых ожогов кожи были предприняты в 1980-х гг. и сейчас являются уже рутинной практикой. Суть данного подхода заключается в культивировании стволовых клеток кожи самого пациента с их последующей коррекцией при помощи генной или РНК-терапии. Затем из полученных модифицированных клеток формируют кожные лоскуты, которые пересаживают обратно пациенту на поврежденный участок кожи.
Подобные исследования остро поднимают вопрос об эффективности терапии БЭ с помощью гематопоэтических (ГСК), хотя на данный момент не существует четкого ответа, способны ли ГСК дифференцироваться в полноценные кератиноциты. Согласно последним данным, озвученным на международной конференции, посвященной БЭ, в 2017 г., стало очевидно, что ни один пациент не достиг выздоровления после трансплантации ГСК, несмотря на общее улучшение показателей смертности и повышение качества жизни.
В связи с сохранением рисков трансплантации ГСК для терапии БЭ остается крайне актуальным вопрос применения клеточной терапии с помощью стволовых клеток (СК) негематопоэтического происхождения. Мультипотентные мезенхимальные стромальные клетки (МСК) известны своей способностью благоприятно воздействовать на заживление кожных ран, в том числе и за счет обнаруженных у них иммунорегулирующих свойств. МСК особенно привлекательны для терапии тем, что недавние исследования in vitro предполагают важную роль продуцируемых ими внеклеточных везикул в терапии БЭ. Так, из образцов биопсий кожи пациента с РДБЭ, взятых на 3-й неделе жизни, были получены фибробласты, которые затем культивировали in vitro. Анализ показал в них выраженное снижение экспрессии гена COL7A1 по сравнению с контрольной группой (здоровый донор), восстановление в фибробластах синтез αα-цепей коллагена VII, меченных специальной меткой.
На сегодняшний день имеется описание нескольких клинических исследований использования мультипотентных мезенхимальных стромальных клеток (ММСК) для лечения БЭ. Следует отметить, что выборки являлись небольшими, однако практически во всех исследованиях была отмечена эффективность данного терапевтического подхода. Предварительные данные свидетельствуют о терапевтической активности трансплантированных ММСК. Исследования на животных моделях позволили предположить механизмы взаимодействия ММСК и поврежденной кожи. Некротический эпителий в поврежденной коже высвобождает внутриклеточные молекулы, включающие амфотерин, белок из группы ядерных негистоновых белков. Высокая концентрация этого белка в крови является фактором роста для мезенхимальных клеток в костном мозге. В ответ на сигнал мезенхимальные клетки могут мигрировать в кровоток и далее в область повреждения. Мигрировавшие ММСК секретируют противовоспалительные факторы, в том числе фактор некроза опухоли, подавляющий воспаление и активирующий репарацию кожи. Есть данные, что ММСК могут дифференцироваться в фибробластоподобные клетки и кератиноциты эпидермиса.
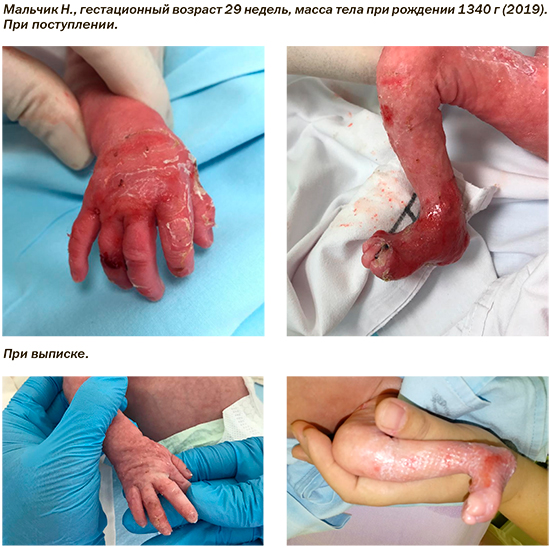
При рождении ребенка с БЭ очень важно правильно оказать ему необходимую помощь с первых минут жизни. Недостаточная осведомленность врачей о редких заболеваниях, отсутствие опыта ведения пациентов с БЭ, ограниченная информация в открытых источниках о современных методах симптоматического лечения и специфического ухода, о прогнозе приводит к сложностям постановки диагноза и дефектам ухода. Во многих случаях возраст постановки диагноза измерялся несколькими месяцами жизни ребенка при дистрофическом типе БЭ, а при простом типе БЭ порой годами.
Система оказания помощи новорожденным с БЭ в РФ за последние годы претерпела значительные изменения, и благодаря достижениям в области неонатологии и педиатрии, повышению информированности медицинских работников о возможностях диагностики и лечения редких заболеваний значительно увеличилась выживаемость детей-«бабочек». В связи с этим в рамках развития эффективной помощи новорожденным с БЭ реализуется совместный проект ФГБУ «НМИЦ АГП им. акад. В.И. Кулакова» Минздрава России и Благотворительного фонда «БЭЛА. Дети-бабочки», направленный на повышение эффективности оказания медицинской помощи новорожденным с БЭ и разработку персонифицированного подхода к лечению. Возможности Центра позволяют сочетать высокое качество оказания медицинской помощи пациентам с БЭ и являться клинической базой научных проектов, направленных на улучшение диагностики и повышение эффективности медицинской помощи новорожденным с генодерматозами в первые недели жизни.
Дети-«бабочки» могут вести полноценный образ жизни. Это совсем не просто, но достижимо.
В рамках совместного проекта разработана система этапной помощи новорожденным с БЭ, которая реализуется во всех регионах РФ. В большинстве случаев в регионах РФ неонатологи и педиатры не имеют опыта ведения пациента с БЭ, поэтому первым этапом оказания помощи является телемедицинский консилиум регионального врача и специалистов НМИЦ АГП им. акад. В.И. Кулакова. Во время телеконсультации проводится оценка состояния новорожденного, согласование тактики медицинской помощи, обеспечивается консультация по уходу за кожей, обсуждается необходимость перевода в НМИЦ АГП им. акад. В.И. Кулакова. При решении вопроса о переводе ребенка транспортировка осуществляется авиатранспортом в сопровождении медицинского работника, так как сопряжена с определенными рисками. Транспортные расходы покрываются за счет региональных департаментов здравоохранения и средств Благотворительного фонда «Дети-бабочки».
Преимущества нахождения в отделении патологии новорожденных и недоношенных детей федерального уровня очевидны, это позволяет обеспечить мультидисциплинарное ведение новорожденного, а раннее начало должного ухода обеспечивает протективное действие на кожу, позволяет снизить риски осложнений и повысить эффективность последующего лечения.
В период пребывания ребенка в стационаре разрабатывается индивидуальный план лечения. Проводится клиническое наблюдение, комплексное обследование с использованием необходимых лабораторных и инструментальных методов обследования, молекулярно-генетическая диагностика и симптоматическое лечение БЭ и сопутствующих заболеваний.
Нахождение новорожденного и матери в федеральном учреждении, имеющем опыт ведения детей с БЭ, сопровождение пациента врачом Благотворительного фонда «Дети-бабочки», обучение матери принципам ухода, предоставление благотворительной помощи в виде перевязочных средств и средств ухода, информационная поддержка являются дополнительным положительным психологическим фактором для семьи. После выписки семья продолжает сопровождаться специалистами.
Несмотря на то что БЭ на сегодняшний день неизлечим, вовремя поставленный диагноз и правильный уход позволяют избавить ребенка от страданий и обеспечить ему нормальную жизнь. Уход за кожей является одним из наиболее важных аспектов в ведении пациентов с БЭ и включает очищение кожи с помощью ванн с использованием эмолентов, увлажнение не пораженных участков тела, обработку пораженных участков кожи: нанесение не спиртовых антисептиков, прокалывание и дренирование пузырей, использование мазевых повязок на пораженных участках с использованием специального перевязочного материала.
В настоящее время в НМИЦ АГП им. акад. В.И. Кулакова проводится комплекс научных исследований, направленных на разработку персонифицированного подхода к ведению детей с различными формами БЭ. Исследования направлены на решение широкого круга задач, связанных с повышением эффективности симптоматической и патогенетической терапии, совершенствованием методов молекулярно-генетической диагностики, улучшением качества жизни детей с врожденным БЭ.
Дети-«бабочки» могут вести полноценный образ жизни. Это совсем не просто, но достижимо.



